"मास्टोपॅथी - रोगाचे प्रकार, लक्षणे आणि उपचार पद्धती"
मासिक पाळीच्या रक्तस्रावापूर्वी स्तन फुगतात आणि दुखतात तेव्हा बहुतेक स्त्रिया योग्य लक्ष देत नाहीत. या दरम्यान, एक ऐवजी गंभीर रोग - मास्टोपॅथी - दीर्घकालीन विकास शक्य आहे.
90% पर्यंत स्त्रिया लहान किंवा प्रौढ वयात स्तन ग्रंथींच्या या पॅथॉलॉजीने ग्रस्त असतात. त्याच वेळी, रोगाच्या काही प्रकारांमुळे स्तनाचा कर्करोग होण्याचा धोका लक्षणीय वाढतो - स्त्रियांमध्ये सर्वात सामान्य कर्करोग पॅथॉलॉजी. ब्रेस्ट मास्टोपॅथी म्हणजे काय, त्यावर उपचार कसे करावे आणि सुरुवातीच्या टप्प्यात ते कसे ओळखावे याबद्दल दिलेली माहिती तुम्हाला गंभीर आजार टाळण्यास आणि स्वतःचे आरोग्य राखण्यास मदत करेल.
मास्टोपॅथी म्हणजे काय?
मास्टोपॅथी ही स्तन ग्रंथींची एक पॅथॉलॉजिकल स्थिती आहे, जी एक किंवा दुसर्या प्रकारच्या ऊतकांच्या सौम्य प्रसाराद्वारे दर्शविली जाते: संयोजी, ग्रंथी किंवा उपकला, ग्रंथीच्या नलिका अस्तर. या प्रकरणात, स्तनामध्ये सिस्टिक फॉर्मेशन्स, कॉर्ड्स किंवा हार्ड लम्प्स तयार होतात. मास्टोपॅथीच्या विकासाच्या सुरुवातीच्या टप्प्यात, ट्यूमर निराकरण करू शकतात आणि पुन्हा दिसू शकतात. तथापि, वेळेवर उपचारांच्या अनुपस्थितीत, सील स्थिर असतात आणि घातक झीज होण्याची शक्यता असते.
स्तन ग्रंथी स्त्रीच्या पुनरुत्पादक प्रणालीचा अविभाज्य भाग असल्याने, शरीरातील लैंगिक हार्मोन्सच्या संतुलनावर स्तनाच्या स्थितीचे स्पष्टपणे अवलंबून असते. हार्मोनल असंतुलन प्रोजेस्टेरॉनची कमतरता आणि डिम्बग्रंथि पॅथॉलॉजीमध्ये इस्ट्रोजेनचे अतिसंश्लेषण, प्रोस्टॅग्लॅंडिनची उच्च पातळी (इस्ट्रोजेनची संवेदनशीलता वाढवणे) आणि प्रोलॅक्टिन (पिट्यूटरी ग्रंथीद्वारे उत्पादित) यामुळे होऊ शकते. जेव्हा संप्रेरक संतुलन बिघडते तेव्हा हा रोग विकसित होण्यासाठी सहसा अनेक वर्षे लागतात, जरी कधीकधी मुलींमध्ये मास्टोपॅथीचे निदान केले जाते.
स्तन ग्रंथी मास्टोपॅथीची चिन्हे खालील परिस्थितींमध्ये दिसू शकतात:
- भारित आनुवंशिकता - मागील पिढ्यांमधील स्त्रियांमध्ये स्तन रोग ओळखले गेले, सौम्य किंवा घातक;
- वयाच्या 12 वर्षापूर्वी तारुण्य;
- 55 वर्षांनंतर रजोनिवृत्तीची सुरुवात;
- वयाच्या 30 व्या वर्षापूर्वी गर्भवती होऊ शकत नाही;
- गर्भपात आणि विशेषतः गर्भपात;
- स्त्रीरोगविषयक पॅथॉलॉजी - फायब्रॉइड्स आणि गर्भाशयाच्या पॉलीप्स, एंडोमेट्रिओसिस, ऍडनेक्सिटिस आणि वंध्यत्व, अॅमेनोरिया (मासिक पाळीची अनुपस्थिती) आणि एनोव्ह्यूलेशन (अंडी न पिकणे);
- लैंगिक संक्रमित संक्रमण, विशेषत: जुनाट;
- आयोडीनची कमतरता आणि थायरॉईड रोग;
- पिट्यूटरी ग्रंथीचे ट्यूमर, हायपोथालेमस;
- यकृत पॅथॉलॉजी, पित्ताशय आणि अधिवृक्क ग्रंथी रोग.
- स्तनपान नाकारणे किंवा स्तनपानाचा अल्प कालावधी.
एका महिलेमध्ये मास्टोपॅथीचे प्रकटीकरण, छातीत दुखणे
स्तनाच्या ऊतींच्या सौम्य प्रसाराच्या प्रक्रियेचे सक्रियकरण याद्वारे सुलभ होते:
- लठ्ठपणा - शरीरात अधिक वसायुक्त ऊतक, त्यात अधिक इस्ट्रोजेन जमा केले जाते;
- वाईट सवयी, कॉफीचा जास्त वापर आणि मोनो-डाएट;
- सूर्यप्रकाशात किंवा सोलारियममध्ये टॅनिंग;
- चुकीची निवडलेली ब्रा घालणे (प्रत्येकाचे आवडते पुश-अप, अंडरवायरसह पर्याय) आणि याउलट, स्तनांना आधार देण्यास पूर्ण नकार;
- जखम - छातीवर वार, सार्वजनिक वाहतुकीमध्ये अगदी किरकोळ दाब;
- सतत तणाव आणि नैराश्य;
- हार्मोनल गर्भनिरोधकांचे स्व-प्रशासन;
- अनियमित लैंगिक संपर्क किंवा स्त्रीमध्ये लैंगिक क्रियाकलापांची पूर्ण अनुपस्थिती.
हे घटक हार्मोनल पातळीवर नकारात्मक परिणाम करतात: त्यापैकी अधिक, मास्टोपॅथी विकसित होण्याचा धोका जास्त असतो.
महत्वाचे! जर एखाद्या महिलेला उच्च रक्तदाब, लठ्ठपणा आणि मधुमेह असेल तर मास्टोपॅथी विकसित होण्याचा धोका 3 पट वाढतो.
मास्टोपॅथीचे प्रकार आणि रोगाची लक्षणे

त्याच्या विकासामध्ये, मास्टोपॅथी अनेक टप्प्यांतून जाते. ते सर्व मॉर्फोलॉजिकल बदल आणि लक्षणांमध्ये भिन्न आहेत. उपचार पद्धती रोगाच्या स्वरूपावर अवलंबून असतात.
डिफ्यूज मास्टोपॅथी
स्तनाच्या ऊतींचे पसरणे हा मास्टोपॅथीच्या विकासाचा प्रारंभिक टप्पा आहे. या प्रकरणात, संयोजी ऊतक कॉर्ड आणि लहान नोड्युलर सील तयार होतात. पॅथॉलॉजिकल प्रक्रिया प्राबल्य सह उद्भवते:
- ग्रंथीची वाढ - लहान कॉम्पॅक्शनचे खिसे थेट स्तनाच्या ऊतीमध्ये दिसतात;
- तंतुमय घटक - बदल दाट दोर आहेत (स्तन ग्रंथींचे तंतुमय मास्टोपॅथी);
- सिस्टिक ग्रोथ - लहान कॉम्पॅक्शन्स म्हणजे 1-2 मिमी व्यासाची पोकळी, द्रवाने भरलेली.
मिश्रित फायब्रोसिस्टिक फॉर्मचे अधिक वेळा निदान केले जाते, म्हणूनच मास्टोपॅथीला बहुतेकदा फायब्रोसिस्टिक रोग म्हणतात. तयार केलेले कॉम्पॅक्शन वेळोवेळी अदृश्य होतात आणि दुसर्या ठिकाणी दिसू शकतात. या प्रकरणात, ग्रंथीच्या पॅल्पेशनवर, लोब्यूल्स आणि सूक्ष्म ग्रॅन्युलॅरिटीमध्ये स्पष्ट विभाजन निश्चित केले जाते.
महत्वाचे! अगदी प्रारंभिक स्वरूप - सिस्टिक आणि तंतुमय - ऑन्कोपॅथॉलॉजीच्या विकासास प्रवृत्त करते.
डिफ्यूज मास्टोपॅथीची लक्षणे मासिक पाळीच्या अनेक दिवस आधी दिसतात. हळूहळू, स्तनांचा आकार वाढतो आणि ते खडबडीत होतात (खूप दाट होतात), आणि खेचणे/दुखणार्या वेदना वाढतात. काही स्त्रिया, मासिक पाळीच्या रक्तस्त्राव होण्यापूर्वी, त्यांच्या स्तनांना स्पर्श करू शकत नाहीत; चालणे देखील वेदना उत्तेजित करते. मासिक पाळीच्या आगमनाने, वेदना कमी होतात आणि मासिक पाळी संपल्यानंतर स्तन त्यांचा पूर्वीचा आकार घेतात. स्तन ग्रंथीच्या सिस्टिक मास्टोपॅथीमध्ये सर्व कॉम्पॅक्शन्सचे निराकरण होते, अगदी स्पष्टपणे लहान फॉर्मेशन्स.
नोड्युलर मास्टोपॅथी
मास्टोपॅथीचा पुढील टप्पा म्हणजे 0.5-3.0 सेमी व्यासासह पर्सिस्टंट नोड्सची निर्मिती. या प्रकरणात, गोलाकार सील मासिक पाळीनंतर अदृश्य होत नाहीत, ते कधीही जाणवू शकतात. मास्टोपॅथीची लक्षणे देखील मासिक पाळीवर अवलंबून नाहीत. वेदना सतत जाणवते, बाहू, बगल आणि बाधित बाजूला स्कॅपुलामध्ये पसरते.
वेदनादायक संवेदना कधीकधी जोरदार तीक्ष्ण, वार किंवा शूटिंग असतात. बहुतेकदा, दाबल्यावर, स्तनाग्र कोलोस्ट्रमसारखे द्रव, रंगहीन किंवा पांढरे रंग सोडतात. स्त्रिया अनेकदा निद्रानाश, अस्वस्थता आणि चिंता यांची तक्रार करतात.
- क्वचित प्रसंगी, ऍक्सिलरी लिम्फ नोड्स वाढू शकतात.
मास्टोपॅथी आणि इतर रोगांमधील फरक
स्तन ग्रंथींच्या मास्टोपॅथीचा उपचार करण्यापूर्वी, हा रोग इतर पॅथॉलॉजीजपासून वेगळा केला पाहिजे.
- मास्टोडायनिया हे स्तन ग्रंथींचे एकसमान जाड होणे आणि मासिक पाळीपूर्वी वेदना द्वारे दर्शविले जाते. तथापि, ग्रंथीच्या संरचनेत कोणतेही मॉर्फोलॉजिकल बदल नाहीत. स्तनाचा आकार वाढणे आणि वेदना सूज येण्याशी संबंधित आहेत. मास्टोडायनिया - मासिक पाळीच्या रक्तस्रावापूर्वी स्तन वाढणे आणि वेदना - याचा अर्थ नेहमीच मास्टोपॅथीची उपस्थिती नसते.
- ब्रेस्ट सिस्ट हे वैद्यकीयदृष्ट्या मास्टोपॅथीच्या नोड्युलर स्वरूपासारखे असते. मास्टोपॅथीसह, पॅथॉलॉजिकल बदललेल्या ऊतींच्या सीमा अस्पष्ट असतात आणि जखम आसपासच्या ऊतींपासून वेगळे करता येत नाहीत. गळूला एक स्पष्ट गोल किंवा अंडाकृती आकार असतो आणि आसपासच्या ऊतींमध्ये मिसळलेला नसतो. सिस्टचा व्यास 7.0 सेंटीमीटरपर्यंत पोहोचतो. नोड्युलर फॉर्ममधून, पुटीमय रचना अनेकदा तयार होतात, जी कालांतराने तंतुमय ऊतकाने वाढतात.
- स्तनदाह बहुतेकदा बाळाच्या जन्मानंतर (अपुरा किंवा अयोग्य पंपिंग) किंवा स्तनपान थांबवण्याच्या काळात विकसित होतो. स्तनदाह सह, जळजळ होण्याची स्पष्ट चिन्हे दिसतात: त्वचेची लालसरपणा, तीव्र वेदना किंवा धडधडणे (पुष्पपोषणासह) वेदना, स्तन ग्रंथीचे लोब कडक होणे.
- स्तनाचा कर्करोग, एक स्वतंत्र रोग म्हणून, जेव्हा घातक ट्यूमर मोठ्या आकारात पोहोचतो तेव्हाच लक्षणात्मकपणे प्रकट होतो. त्याच वेळी, सामान्य लक्षणे समोर येतात - कारणहीन थकवा, वजन कमी होणे आणि कधीकधी 37.2C पर्यंत ताप. काखेत लिम्फ नोड्स दिसणे (सामान्यत: स्पष्ट दिसत नाही) म्हणजे ऑन्कोलॉजिकल पॅथॉलॉजीचा प्रसार.
महत्वाचे! अल्ट्रासाऊंड किंवा मॅमोग्राफीवर स्तन ग्रंथींमध्ये गाठ आढळल्यास, पंचर बायोप्सी लिहून दिली जाते. केवळ सायटोलॉजिकल तपासणीमुळे उच्च अचूकतेसह निदान वेगळे करणे आणि स्तन ग्रंथीच्या सौम्य वाढीचे स्वरूप निश्चित करणे शक्य होईल. गर्भधारणेदरम्यान आणि स्तनपान करवताना स्तनाचा एक्स-रे प्रतिबंधित आहे; 35 वर्षांपेक्षा कमी वयाच्या स्त्रिया जेव्हा सूचित करतात तेव्हाच विहित केले जातात.
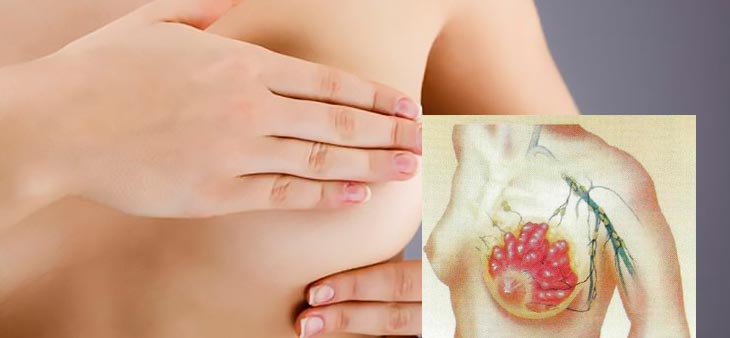
मास्टोपॅथी हा प्रीकेन्सरस रोग आहे, म्हणून त्यावर उपचार करणे आवश्यक आहे. हा रोग, मास्टोडायनियाच्या विपरीत, स्वतःहून जात नाही! उपचारात्मक युक्त्या थेट पॅथॉलॉजीच्या स्वरूपावर अवलंबून असतात; चला त्याकडे अधिक तपशीलवार पाहू.
डिफ्यूज फॉर्मसाठी पुराणमतवादी थेरपी
पुराणमतवादी उपचार केवळ पसरलेल्या वाढीसाठी प्रभावी आहे. स्तन ग्रंथीच्या तंतुमय आणि सिस्टिक मास्टोपॅथीचा सर्वसमावेशक पद्धतीने उपचार करणे आवश्यक आहे:
- हार्मोनल थेरपी - ओळखल्या गेलेल्या विकारांवर अवलंबून औषधे लिहून दिली जातात: बहुतेक वेळा तोंडी गर्भनिरोधक (मार्व्हलॉन, फेमोडेन) च्या गटातील डुफॅस्टन, नोरकालुट, उरोझेस्तानी औषधे 45 वर्षांनंतर लिहून दिली जातात - एंड्रोजेन्स (मेथाइलटेस्टोस्टेरॉन, एंडोमेट्रिओसिससाठी - डॅनॅझोल);
- हार्मोनल स्तरावर परिणाम करणारे हर्बल तयारी - मॅस्टोडिनॉन, किमान 6 महिन्यांच्या कोर्समध्ये रेमेन्स;
- लक्षणात्मक औषधे - ऊतकांची सूज कमी करण्यासाठी लघवीचे प्रमाण वाढवणारा पदार्थ (वेरोशपिरॉन, लॅसिक्स), वेदनाशामक (NSAIDs सहसा वापरली जातात - केतनोव, नेप्रोक्सेन, केटोरोलाक, इबुप्रोफेन, जे एकाच वेळी ऊतकांच्या प्रसारास प्रतिबंध करतात);
- गर्भाशय आणि अंडाशय मध्ये दाहक प्रक्रिया उपचार;
- व्हिटॅमिन थेरपी (vit. A, C, E, P, B12) आणि वनस्पती उत्पत्तीचे शामक (मदरवॉर्ट, व्हॅलेरियन);
- रोगप्रतिकारक उत्तेजक - जिनसेंग, एल्युथेरोकोकसचे मद्याकरिता काही पदार्थ विरघळवून तयार केलेले औषध, Echinacea किंवा Schisandra chinensis (केवळ प्रयोगशाळेने पुष्टी केलेल्या घातक प्रक्रियेच्या अनुपस्थितीत!);
- फिजिओथेरपी - औषधी इलेक्ट्रोफोरेसीस, एक्यूपंक्चर, लेसर थेरपी;
- स्थानिक उपचार - वेदना कमी करण्यासाठी नोव्होकेन लोशन, डायमेक्साइडसह कॉम्प्रेस, मास्टोपॅथी क्रीम फिटोल-1, मम्मा-जेल, लेकर आणि मास्टोक्रेल (हर्बल), प्रोजेस्टोजेल (प्रोजेस्टेरॉन असते, संकेतानुसार लिहून दिले जाते), मास्टोफिट (जैविकदृष्ट्या सक्रिय पदार्थ असतात).
महत्वाचे! मास्टोपॅथीच्या उपचारांमध्ये उत्कृष्ट परिणाम बोरॉन गर्भाशयाच्या टिंचर आणि लाल ब्रश आणि कॉकेशियन हेलेबोर पावडरद्वारे दिले जातात. तथापि, हर्बल उपचारांना उपचार करणार्या मॅमोलॉजिस्टने मान्यता दिली पाहिजे.
घरी, खालील उपाय स्थिती कमी करण्यास मदत करतील:
- कॉफी, मजबूत चहा आणि सोडा टाळल्याने मासिक पाळीपूर्वी स्तनांची सूज कमी होण्यास मदत होते;
- मासिक पाळीपूर्वी मर्यादित प्रमाणात मीठ;
- आतड्यांसंबंधी कार्याचे नियंत्रण - बद्धकोष्ठता दूर करणे, फायबर (भाज्या, फळे) सह आहार संतृप्त करणे;
- पिण्याच्या नियमांचे पालन - दररोज किमान 1.5-2 लिटर;
- अन्नामध्ये सेलेनियम आणि आयोडीन असलेले सक्रिय पूरक जोडणे;
- आरामदायक ब्रा निवडताना, मोठ्या स्तनांना आधार देण्यासाठी रुंद पट्ट्या असल्याची खात्री करा.
डिफ्यूज मास्टोपॅथीचा उपचार करताना, खालील शिफारसी पाळल्या पाहिजेत:
- तुम्ही तुमच्या पाठीची किंवा स्तन ग्रंथींची मालिश करू शकत नाही किंवा बाथ/सौनाला भेट देऊ शकत नाही.
- सूर्यस्नान करण्याची शिफारस केलेली नाही.
- तुम्हाला गर्भधारणा करण्याची परवानगी आहे.
- स्तनपानास पूर्णपणे प्रोत्साहन दिले जाते.
नोड्युलर मास्टोपॅथीचा उपचार
नोड्युलर फॉर्मसह, जटिल थेरपीसह देखील सीलच्या पुनरुत्थानाची आशा करणे निरुपयोगी आहे. लहान नोड्ससाठी, हार्मोनल बॅलन्सचे निरीक्षण आणि पुनर्संचयित करणे आवश्यक आहे. ऑपरेशन खालील प्रकरणांमध्ये केले जाते:
- गेल्या 3 महिन्यांत नोडच्या व्यासामध्ये 2 पटीने तीव्र वाढ;
- दाट नोड्सभोवती वेगाने पसरलेली वाढ;
- द्रवाने भरलेल्या अनेक किंवा मोठ्या सिस्टची निर्मिती;
- निओप्लाझमच्या कर्करोगजन्य ऱ्हासाचा संशय.
नोड्युलर मास्टोपॅथीसाठी बहुतेक ऑपरेशन्स स्थानिक भूल अंतर्गत केले जातात. तथापि, नोड्सभोवती विस्तृत तंतुमय प्रक्रियेसह, स्थानिक ऍनेस्थेटिक्स प्रभावी नाहीत, अशा परिस्थितीत सामान्य भूल आवश्यक आहे. नोड्युलर मास्टोपॅथी फोसीच्या शस्त्रक्रियेने काढून टाकण्याचे पर्याय:
- नोडचे पंक्चर - त्यांच्या कॅप्सूलचा द्रव भिंतींना आणखी चिकटवण्याच्या आशेने पंचर सुईने आकांक्षा केला जातो. तथापि, अशा युक्त्या फक्त "ताज्या" कॉम्पॅक्शनसाठी सल्ला दिला जातो. बहुतेक प्रकरणांमध्ये, गळू पुन्हा द्रवपदार्थाने भरलेले असते, नंतर पुन्हा फॉर्मेशन पंचर करणे आणि नंतर त्याच्या भिंती सोलणे आवश्यक आहे.
- क्रायोडस्ट्रक्शन, रेडिओफ्रिक्वेंसी आणि निओप्लाझमचे लेझर अॅब्लेशन ही आधुनिक अत्यंत प्रभावी तंत्रे आहेत जी आसपासच्या ऊतींच्या कमी आघाताने दर्शविली जातात. ऑपरेशन पंचरद्वारे केले जाते, सर्व क्रिया मॉनिटरवर परीक्षण केल्या जातात. तथापि, या तंत्रज्ञानाचा वापर छातीतील एकल नोड्ससाठी सल्ला दिला जातो.
- सेक्टरल रिसेक्शन - स्तन ग्रंथीचा एक भाग काढून टाकण्याचा सल्ला केवळ एकाधिक नोड्ससह दिला जातो. सर्वात क्लेशकारक शस्त्रक्रिया पद्धती स्त्रियांना सहन करणे कठीण आहे. जेव्हा स्तन ग्रंथीचा महत्त्वपूर्ण भाग काढून टाकला जातो तेव्हा प्लास्टी वापरून स्तनाची मात्रा पुनर्संचयित केली जाते.
महत्वाचे! मूलगामी हस्तक्षेपानंतर स्तन ग्रंथीमध्ये दाट नोड्स पुन्हा दिसण्यापासून रोखण्यासाठी, हार्मोनल पार्श्वभूमी आवश्यकपणे दुरुस्त केली जाते.
अंदाज
रोगाचे लवकर निदान करताना, आणि म्हणूनच उपचारांच्या कमीतकमी मूलगामी पद्धती वापरण्यासाठी, स्तन ग्रंथींचे स्वतंत्र पॅल्पेशन होते. सर्वात विश्वासार्ह परिणाम - प्रोबिंग सील - मासिक पाळीच्या रक्तस्त्राव सुरू झाल्यापासून 7-9 व्या दिवशी निर्धारित केले जातात. मासिक पाळीच्या नंतरच्या काळात, मास्टोपॅथीचा मास्टोडायनियासह गोंधळ होऊ शकतो.
रोगाची मुख्य गुंतागुंत म्हणजे ऊतींचे कर्करोगजन्य ऱ्हास. डिफ्यूज मास्टोपॅथीच्या उपस्थितीमुळे घातकतेचा धोका 2-3% वाढतो, नोड्युलर फॉर्म ऑन्कोपॅथॉलॉजी विकसित होण्याची शक्यता 30% किंवा त्याहून अधिक वाढवते. जोखीम गटात 30 वर्षांच्या महिलांचा समावेश आहे ज्यांना बर्याच काळापासून रोगाचा त्रास होत आहे.
वेळेवर पुराणमतवादी थेरपी, बहुतेक प्रकरणांमध्ये, सीलचे रिसॉर्प्शन होते आणि नवीन फोसीच्या विकासास प्रतिबंध करते. तथापि, उपचाराचा कालावधी आणि परिणामकारकता हार्मोनल औषधांना शरीराच्या वैयक्तिक प्रतिसादावर अवलंबून असते. त्याच वेळी, त्यांचा प्रदीर्घ वापर अवांछित दुष्परिणामांना उत्तेजन देऊ शकतो - शरीराचे वजन वाढणे, अॅन्ड्रोजेन असलेल्या औषधांच्या उपचारादरम्यान चेहर्यावरील केस दिसणे.