Чего хочет малыш в животике или каким должно быть питание при беременности? Как справиться с изжогой. Появление дискомфорта на поздних сроках
Все мы знаем, что пища - это источник энергии. Почему же тогда многие сталкиваются с таким явлением, как слабость после еды, сонливость и снижение работоспособности? Так и хочется, сытно пообедав, прилечь и вздремнуть хотя бы 20–25 минут. Желание становится настолько непреодолимым, что бороться с ним нет никаких сил. Что же делать в такой ситуации?
Прежде всего следует выяснить, почему после еды становится плохо, а затем уже принять меры для устранения досадного недуга.
Причины послеобеденной слабости
Давайте попробуем разобраться, отчего после употребления пищи возникает слабость и хочется прилечь. Существует множество причин такого состояния. Некоторые из них не связаны с серьезным недугом и объясняются неправильно подобранным рационом либо сбоем в режиме питания. Другие же свидетельствуют о серьезных проблемах со здоровьем и требуют пристального внимания.
Ниже поговорим на эту тему более предметно, выясним, в каких случаях появляется слабость после еды, и узнаем о ее причинах.
Тяжелая и вредная пища
Все мы отлично понимаем, насколько полезен здоровый и полноценный рацион. Но почему-то продолжаем питаться вредной для нашего здоровья пищей. Жирное мясо, жареный картофель, колбасы, кетчуп и майонез - все это вызывает слабость и чувство сонливости после обеда.
Объясняется это довольно просто. На переваривание и усвоение тяжелой и жирной пищи требуется много сил. Организм, проделав трудную работу и разложив продукты на питательные вещества, теряет огромное количество энергии, нехватка которой и проявляется сонливостью после сытного и обильного обеда.
Плохое самочувствие после еды может быть вызвано излишком тирамина. Аминокислота повышает уровень эпинефрина и дофамина, но понижает концентрацию серотонина. Это в конце концов приводит к резкому сужению сосудов головного мозга, кислородному голоданию и сильной слабости. Возможно головокружение и потеря сознания.
Людям, имеющим в анамнезе вегетососудистую дистонию, желательно ограничить употребление продуктов, содержащих тирамин:
- Сыр и молочные блюда.
- Горький шоколад и перезревшие фрукты.
- Цитрусовые.
- Мясо и колбасы.
- Спиртное.
- Жареные, жирные и копченые продукты.
Биохимические процессы
Современные ученые утверждают, что главной причиной сонливости после приема пищи является повышение концентрации глюкозы в крови. Это вещество снижает выработку орексина, отвечающего за физическую активность. Рассмотрим, как это происходит.
ЖКТ напрямую связан с эндокринной системой организма. Во время голода мозг начинает активно синтезировать гормон орексин. Вещество стимулирует человека на бодрствование и поиск пищи.
После обеда, состоящего чаще всего из простых углеводов, большая часть поступившей из ЖКТ глюкозы не успевает усвоиться клетками и концентрируется в крови. В результате мозг уменьшает выработку орексина, и появляются такие симптомы, как упадок сил и снижение работоспособности.
Совет. Чтобы снизить вероятность развития послеобеденной сонливости, следует ограничить употребление простых сахаров и заменить их белками.
Сопутствующие патологии ЖКТ
Нередко слабость после приема пищи может быть спровоцирована заболеваниями ЖКТ. Если послеобеденная сонливость сопровождается дискомфортом в эпигастральной области, тошнотой, метеоризмом и нарушением стула, велика вероятность развития следующих патологий:
- язвы желудка и двенадцатиперстной кишки;
- гастрита;
- холелитиаза;
- воспаления поджелудочной железы;
- энтерита.
Для выявления причин плохого самочувствия после еды и постановки точного диагноза следует обратиться к специалисту.
Очень часто послеобеденный упадок сил возникает после резекции или гастроэнтеростомии. Осложнением операции становится демпинг-синдром (ускоренная эвакуация содержимого желудка в тонкий кишечник). В медицинской практике известны случаи развития недомогания у лиц, не подвергавшихся хирургическому лечению.
Демпинг-синдром
Патология формируется у 30% больных, находящихся в послеоперационном периоде. Недуг появляется на фоне нарушения процесса переваривания и не зависит от объема съеденной пищи.
Выделяют три степени развития заболевания:
- Легкая. Приступы общей слабости появляются во время приема еды или в течение первых 10–12 минут после неё. Длятся не более получаса и проходят самостоятельно.
- Средняя. На этой стадии больному становится плохо сразу после еды. Усиливается потоотделение, развивается сонливость, может появиться головокружение, шум в ушах и тремор конечностей. Симптомы становятся настолько сильными, что пациент вынужден прилечь.
- Тяжелая. Приступы могут развиться после употребления любой пищи. Длятся не менее трех часов и сопровождаются увеличением ЧСС, одышкой, мигренью, онемением конечностей. Слабость нередко переходит в обморок.
Демпинг-синдром чаще всего возникает после употребления молочных продуктов или пищи с высоким содержанием углеводов.
Совет. Чтобы снизить выраженность симптомов заболевания, диетологи рекомендуют перейти на дробное питание маленькими порциями. Жидкую и твердую пищу следует употреблять отдельно с промежутком в 30 минут. Изъять из рациона продукты с повышенным содержанием жиров, углеводов и сахаров. Закончив обед, следует прилечь на 20–30 минут.
Другие причины упадка сил после еды
Медицинская практика показывает, что причиной послеобеденной слабости могут быть различные нарушения системы регуляции организма. Поэтому, если после еды регулярно хочется спать и появляется слабость, необходимо как можно скорее посетить доктора. Такие симптомы могут предвещать начало эндокринного заболевания.
Сахарный диабет
Это заболевание развивается на фоне нарушений углеводного обмена и повышения концентрации глюкозы в крови и моче.
При этом недуге послеобеденная слабость сопровождается:
- сильной жаждой и частым мочеиспусканием;
- быстрой потерей веса;
- плохой регенерацией кожных покровов;
- сонливостью после трапезы.
При появлении этих симптомов необходимо срочно посетить врача и измерить сахар в крови. Почему это так важно, можно узнать из видео в конце статьи.
Сахарный диабет - это не смертельное заболевание. Строгий рацион и соблюдение рекомендаций врача помогут победить усталость и сонливость после еды, повысить работоспособность и качество жизни.
Жесткая диета
Чрезмерное ограничение режима питания, вызванное попытками похудеть, нередко заканчиваются грандиозными срывами, во время которых человек способен съесть огромное количество еды. При этом наблюдаются признаки, подобные демпинг-синдрому.
Однако в этом случае слабость после употребления пищи спровоцирована длительным недостатком питания, а сонливость - банальным перееданием, с которым отвыкшая от работы пищеварительная система просто не справляется.
Совет. Подобные экстремальные методы похудения могут привести к развитию булимии или анорексии. Последние, как правило, провоцируют нарушения психики и очень плохо поддаются лечению. Поэтому не желательно увлекаться голоданием и строгими диетами.
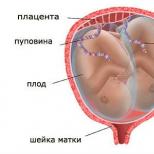
Послеобеденная слабость при беременности
Вынашивание ребенка - это весьма ответственный и трудный период в жизни матери. Организм будущей роженицы испытывает огромные нагрузки и тратит много сил на поддержание жизнедеятельности.
Слабость после еды у беременных развивается из-за больших затрат энергии на переваривание пищи. При этом в области ЖКТ значительно возрастает кровоток, что приводит к снижению АД и, как результат, к упадку сил и сонливости.
Совет. Не следует игнорировать эти симптомы и надеяться, что все пройдет само. Вполне возможно, что они являются первыми признаками эндокринного заболевания или другого нарушения в организме женщины. Поэтому необходимо сообщить доктору о неприятных симптомах.
Как видим, причины появления сонливости и слабости после употребления пищи весьма разнообразны. Не следует списывать эти симптомы только на переедание или неправильные продукты. За упадком сил могут скрываться серьезные нарушения, для лечения которых понадобится много труда и времени. Поэтому не стоит затягивать визит к врачу. Чем раньше будет выявлено заболевание и начата терапия, тем быстрее наступит выздоровление.
Внимание! Данная статья не является руководством к действию, обязательно получите консультацию эндокринолога или гастроэнтеролога!
Но возможно правильнее лечить не следствие, а причину?
ВАЖНО ЗНАТЬ!
Особенности и характеристика холецистита при беременности
Беременность – это время, когда женщина старается оградить себя от любых возможных заболеваний. Но не все подвластно контролю. Холецистит при беременности является довольно частым заболеванием. Лечение его должно быть, в первую очередь, безопасным для плода. В этой статье будут рассмотрены основные причины развития холецистита у беременных, методы его диагностики и принципы лечения.
Основные причины развития воспаления желчного пузыря во время беременности
Беременность считается одним из провоцирующих факторов обострения хронического холецистита, или же появлению его первичной формы.
Выделяют ряд причин, которые могут способствовать его появлению:
- Наличие в анамнезе хронического холецистита. Это заболевание характеризуется наличием периодов ремиссии и обострения. Холецистит при беременности обостряется более чем в 50% случаев, если до ее наступления, уже были эпизоды этого заболевания.
- Сдавливание желчного пузыря дном матки. Как правило, на третьем триместре вынашивания малыша, матка высоко поднимается, и сдавливает собой внутренние органы. В этот период очень часто развивается калькулезный холецистит, так как происходит застой желчи в пузыре, что способствует образованию в нем камней.
- Сахарный диабет. Это заболевание очень часто появляется именно в период вынашивания ребенка. При этом, в организме нарушается обмен всех веществ, включая и желчные пигменты, что может привести к развитию хронического холецистита.
- Грубые нарушения питания беременной женщиной. Обычно, хронический и калькулезный холецистит провоцируется большим количеством жирной пищи.
Характеристика клинической картины воспаления желчного пузыря при беременности

Клиническая картина хронического и калькулезного холецистита во время беременности практически не отличается от классической. Заболевание, как правило, развивается на третьем триместре. Симптомы появляются резко и неожиданно.
Основные симптомы и признаки этого заболевание представлены в таблице:
| Название симптомов | Характеристика симптомов |
| Болевой синдром | Боль – основной симптом воспаления желчного пузыря. Она появляется в правом подреберье. Может быть постоянной и ноющей, а может – приступообразной и острой. |
| Тяжесть в правом подреберье | Тяжесть в правом подреберье очень часто сопровождает болевой синдром. |
| Интоксикационный синдром | Возможно повышение общей температуры тела до субфебрильных цифр. Так же может наблюдаться общая слабость и вялость женщины, отсутствие аппетита. |
| Диспепсия | Диспепсия при хроническом и калькулезном холецистит при беременности проявляется такими симптомами:
|
| Ахолия кала | Обычно, обесцвечивание кала наблюдается при калькулезном воспалении желчного пузыря, при котором происходит нарушение свободного оттока желчи. При этом кал становится практически бесцветным. |
| Желтушность | При нарушении оттока желчи, может наблюдаться пожелтение склер, слизистых оболочек и кожных покровов. |
Методы диагностики заболевания

Для постановления точного диагноза и назначения правильного лечения, необходимо сначала провести лабораторную и инструментальную диагностику.
Диагностика воспаления желчного пузыря включает в себя:
- Общий анализ крови с развернутой лейкоцитарной формулой. На воспалительный процесс будет указывать сдвиг лейкоцитов влево, большое количество нейтрофилов и высокая скорость оседания эритроцитов, СОЕ.
- Биохимический анализ крови, на такие показатели:
- билирубин;
- трансаминазы;
- амилаза;
- протромбиновый индекс;
- С-реактивный белок.
- Ультразвуковое исследование органов брюшной полости. При воспалении желчного пузыря, на УЗИ врач диагност увидит утолщение его стенок, увеличение пузыря в размерах. Так же, на УЗИ можно увидеть камни, если они вообще есть у пациентки.
Эти методы исследования являются безопасными для беременной женщины. В то же время, они дают врачу достаточное количество информации, и помогают поставить правильный диагноз.
Основные принципы лечения холецистита при беременности

Лечение для беременных подбирается при участии акушера гинеколога. Назначенное лечение должно быть одновременно высокоэффективным и абсолютно безопасным для плода.
Основные составляющие такого лечения представлены ниже:
- Строго соблюдение диеты. Женщине строго запрещается употребление в пищу жареных, жирных, острых и копченых продуктов. Еда должна быть отварной, или приготовленной на пару.
- Питьевой режим должен включать минеральные воды. Подойдут воды «Ессентуки 17», «Боржоми», « Поляна Квасова». Пить эти воды необходимо за 30 минут до приема пищи по стакану.
- Натуральные желчегонные препараты. Например, Хофитол, в его состав входит желчегонная трава артишок. Можно пить чай с кукурузными рыльцами, мятой и шиповником.
- Спазмолитики и антибиотики назначаются строго по показаниям, и лечение проходит в стационаре.
Холецистит – частое заболевание, возникающее на поздних сроках беременности. Его провоцирует сжимание дном матки желчного пузыря. Лечение таких пациенток должно быть безопасным для малыша, но в то же время эффективным.
Оно назначается врачом гастроэнтерологом и гинекологом, после лабораторного и инструментального обследования женщины. Диета и питьевой режим – главные компоненты терапии. При необходимости назначаются растительные желчегонные препараты.
Алмагель, Омез и Де-Нол при беременности
Во время беременности каждая женщина может столкнуться с такими неприятными симптомами, как изжога, метеоризм, вздутие, газообразование, обострение имеющейся формы гастрита. В таких случаях единственными помощниками будущей мамы могут стать препараты, способные оказывать ингибиторное воздействие на желудок и всю систему ЖКТ. В большинстве случаев женщинам назначается препарат алмагель при беременности.

Как избавиться от приступов изжоги беременной женщине
Изжога во время вынашивания плода, является довольно часто встречающимся симптомом среди беременных. Следствием появления данного недуга могут быть следующие ситуации:
- активный рост плода, а, следовательно, и самой матки, которая с увеличением своего объема начинает подпирать желудок с нижней части, вследствие чего, может возникнуть обратный выброс употребляемой пищи в отдел пищевода, что приводит к образованию симптомов изжоги;
- а также, гормональная перестройка организма, приводящая к увеличению содержания в организме гормона прогестерона, который оказывает расслабляющее воздействие на сфинктеры желудка, которые в свою очередь препятствуют обратному движению пищи из желудка в отделы пищевода. Во время расслабления этих сфинктеров происходит обратный выброс какой-то части пищи из желудка, что и приводит к изжоге.
В самый прекрасный период в жизни каждой женщины такие сопутствующие недуги лучше всего предотвратить, а именно вести несколько другой образ жизни:
- не употреблять копченые, острые, жирные продукты питания;
- а также, соленые и маринованные овощные культуры;
- не стоит ложиться сразу после приема пищи, нужно немного походить, посидеть, хотя бы с полчаса, после чего можно будет и прилечь;
- кушать следует дозировано, то есть небольшими порциями, но часто.

В случаях, когда все-таки не удалось избежать возникновения такого недуга, как изжога, то прием алмагеля во время беременности поможет облегчить состояние будущей мамы. Но у многих пациенток, ожидающих скорого появления малыша на свет, возникает следующий вопрос: «можно ли алмагель при наступлении беременности принимать?». Гастроэнтерологи предупреждают, что данный препарат не нанесет никакого вреда ни здоровью будущей маме, ни здоровью развивающегося плода, при соблюдении однократного приема. В некоторых случаях возможен прием алмагеля при беременности в течение двух, трех дней, но не больше.
Явными противопоказаниями применения данного препарата являются заболевания почечной системы органов и индивидуальные проявления аллергической реакции на основные компоненты препарата.
Инструкция по применению Алмагеля
Алмагель представляет собой гелеобразную жидкость, которую необходимо принимать вовнутрь по одной (а в некоторых случаях и по две) чайных ложки, непосредственно перед употреблением пищи за 20-30 минут. Можно также принимать лекарственный препарат за 20-30 минут до вечернего сна.
Очень важно! После приема лекарственного препарата рекомендуется в течение 60 минут ограничить прием какой-либо жидкости, в том числе и воды. Это поможет увеличить эффективность действия лекарственного препарата.
Назначать прием Алмагеля должен только медицинский специалист. Во время грудного вскармливания рекомендуется на определенный промежуток времени перевести малыша на искусственное питание. Это обусловлено тем, что в Алмагеле есть активные вещества, которые могут проникнуть в состав грудного молока и оказать негативное воздействие на состояние ребенка.

Если будущую маму тревожит образование и скопление газов в кишечнике, то назначение алмагеля-нео при беременности поможет избавиться от данной проблемы. Но следует учитывать, что наличие метеоризма и вздутия живота, являются противопоказаниями к применению данного вида лекарства.
Другие патологические состояния во время беременности
В период наступившей беременности организм женщины претерпевает множество изменений. Если женщина страдала до момента зачатия какими-либо формами гастрита, или язвенного поражения желудка, то беременность может спровоцировать обострение данных патологических заболеваний. В таком случае, требуется применение более интенсивной терапии и прием противоязвенных препаратов. Среди таких лекарственных средств наиболее эффективным считается Омез.
Омез во время беременности
Если женщину начинают беспокоить такие симптомы, как:
- ощущение тяжести в области желудка после приема пищи;
- возникновение тошноты, сопровождающейся изжогой;
- наличие острых болей в средней верхней области живота;
- усиление процессов слюноотделения;
- острая боль в области желудка, которая постепенно проходит после приема пища;
- нарушения стула, сопровождающиеся образованием запоров,

то следует немедленно обратиться за медицинской помощью. В случаях подтверждения диагноза прогрессирования гастрита, либо язвы, лечащий врач может назначить прием Омеза.
Омез при беременности можно принимать, только находясь под присмотром гастроэнтеролога, гинеколога и педиатра, которые будут контролировать общее состояние женщины и состояние развития плода, и то, только в жизненно-важной ситуации.
Клинические исследования, проводимые в Италии, а также в Великобритании, доказали, что риск поражения здоровья плода на эмбриональном этапе развития при приеме Омеза, составляет 0,9%. Но, не смотря на данные этих исследований, вопросы о безопасности применения данного препарата до сих пор не разрешены.
Поэтому решение о том, можно ли принимать омез при беременности, должен принимать лечащий врач, учитывая состояние здоровья беременной и стадию развития патологического процесса.
Если врач, все-таки решил назначить прием Омеза, то прием данного препарата необходимо совершать согласно прописанному врачом рецепту. При проявлении каких-либо ответных реакций на прием препарата, нужно немедленно прекратить пить Омез и обратиться за медицинской помощью и пройти необходимую диагностику для выявления состояния развития плода.

В такой ответственный момент, как вынашивание своего будущего ребенка под сердцем, необходимо заботиться не только о состоянии своего здоровья. Каждая женщина должна помнить, что ее ребенок, находящийся пока внутри нее также нуждается в заботе, и любое лекарственное вещество, которое принимает будущая мама, может сказаться на состоянии здоровья ее малыша. Поэтому, при возникновении болей в желудке, изжоги и других патологических симптомов, следует уточнить у лечащего врача, можно ли омез при беременности принимать, или лучше все-таки использовать более щадящие лекарственные препараты, которые будут наиболее безопасными в отношении развития плода.
Применение Де-Нола при беременности
Денол является мощным противоязвенным препаратом, оказывающим активное воздействие на снижение кислотности в желудке, приводящей к наиболее быстрому восстановлению пораженных областей системы ЖКТ. Но, прием Де-Нола во время беременности категорически запрещается. Использование данного лекарственного средства может привести к серьезным патологиям плода.

Активные действующие вещества данного препарата способны проникать в центральную нервную систему плода, вызывая мутационные процессы на генетическом уровне. Кроме того, могут развиваться и другие аномальные явления во время внутриутробного развития плода, приводящие к врожденным порокам. Поэтому данный препарат категорически запрещается принимать во время беременности, как и в период лактации.
Активные компоненты препарата способны проникать в состав молока, что может привести к развитию патологических процессов в почечной системе органов ребенка, а также поражению нервной системы малыша.
При необходимости применения эффективных лекарственных препаратов, необходимо изначально получить консультацию врача. Который, в зависимости от состояния здоровья может подобрать более мягкий по фармакологическому воздействию препарат и избежать появления патологических нарушений на здоровье матери, либо ребенка.
Во время беременности в женском организме происходят определенные изменения.
И некоторые лабораторные анализы могут иметь другие нормативы. Касается это и уровня гликемии.
За этим показателем надо внимательно следить. Иначе есть риск нанести вред эмбриону и здоровью будущей матери. Какая принята норма сахара после еды у беременных, как избежать диабета – обо всем этом расскажет статья.
 У здоровой женщины, которая сдает кровь на сахар натощак, показатель должен находиться в пределах от 3,4 до 6,1 ммоль/л.
У здоровой женщины, которая сдает кровь на сахар натощак, показатель должен находиться в пределах от 3,4 до 6,1 ммоль/л.
Спустя пару часов после завтрака допустимо повышение до 7,8 ммоль/л. Далее наблюдается постепенное снижение до норматива.
Что касается будущих мам, тут нормы несколько другие. Это объясняется теми метаморфозами, которые происходят в гормональной системе беременной.
Тут необходимо отметить: во многом значения зависят и от способа забора крови: она берется из вены либо из пальца. Важно также учитывать, когда был последний прием еды, какова была калорийность съеденных продуктов.
Натощак содержание глюкозы в крови из пальца может варьироваться в пределах от 3,4 до 5,6 ммоль/л. Результат 4-6,1 ммоль/л эндокринологи считают нормальным при взятии материала на анализ из вены.
 Установлена норма сахара через 1 час после еды при беременности на уровне 6,7 ммоль/л.
Установлена норма сахара через 1 час после еды при беременности на уровне 6,7 ммоль/л.
А норма сахара через 2 часа после еды у беременных не должна быть выше отметки в 6 ммоль/л. В любое время дня допускается содержание глюкозы до 11 ммоль/л. При более высоком значении данного показателя, стоит заподозрить диабет.
Если развивается гестационный или имеется сахарный диабет, необходимо стараться держать уровень гликемии максимально близко к нормативному значению.
Доктора советуют беременным с гестационным либо сахарным диабетом достигать таких результатов:
- сахар натощак не выше отметки в 5,3 ммоль/л;
- гликемия спустя час после завтрака – около 7,8 ммоль/л;
- через два часа – до 6,7 ммоль/л.
Стоит помнить, что для получения достоверной информации к тесту следует определенным образом готовиться: не пить сладкие напитки и не кушать , начиная с вечера. Обычно сдают анализы утром строго натощак. Предварительно стоит хорошо выспаться и не подвергать себя физическим нагрузкам.
О чем говорят отклонения от норматива?
 Женщина, вынашивающая ребенка, обязана постоянно следить за своим здоровьем, сообщать своему гинекологу о малейших изменениях в самочувствии.
Женщина, вынашивающая ребенка, обязана постоянно следить за своим здоровьем, сообщать своему гинекологу о малейших изменениях в самочувствии.
Поскольку в период беременности значительно повышается вероятность появления гестационного диабета.
Если натощак сахар выше, чем после еды при беременности, это означает, что лучше записаться на прием к доктору-эндокринологу.
При гестационном типе диабета показатель глюкозы в крови выше нормы, но ниже, чем у человека, болеющего диабетом второго типа. Подобное явление объясняется тем, что в крови значительно уменьшается количество аминокислот и увеличивается число кетоновых тел.
Важно знать нормативные показатели сахара. Поскольку гестационный диабет приводит к ряду неприятных последствий:

- гибель плода;
- ожирение;
- сердечнососудистые патологии;
- гипоксия или асфиксия в родах;
- гипербилирубинемия;
- развитие диабета второго типа;
- респираторный дистресс-синдром ребенка;
- диабетическая фетопатия у малыша;
- травматизация скелета и разные нарушения в работе центральной нервной системы ребенка.
Проявления гестационного диабета обычно слабо выраженные: часто беременные даже не обращают внимания на симптомы болезни. Это создает серьезную проблему. Выявить заболевание легко путем сдачи анализа крови в лаборатории. Можно провести тест и самостоятельно в условиях дома.
Для этого потребуется купить специальное устройство – глюкометр. Доктора утверждают, что натощак гликемия в норме должна находиться в пределах от 5 до 7 ммоль/л. Толерантность к глюкозе спустя час после завтрака – до 10 ммоль/л, а через два часа – не выше 8,5 ммоль/л. Правда, надо учитывать степень погрешности глюкометра.
Согласно статистике, у 10% женщин в положении развивается диабет гестационного вида. Как правило, он проявляется в конце второго либо третьего триместра. Но в 90% случаев патология исчезает без лечения после родов. Правда, у таких представительниц слабого пола отмечается определенный риск развития диабета второго типа в будущем.
Существует также . Он характеризуется такими лабораторными признаками:- натощак гликемия равна либо выше 7 ммоль/л;
- гликированный гемоглобин находится на уровне 6,5%;
- спустя пару часов после углеводной нагрузки сахар более 11 ммоль/л.
Поскольку к концу второго и третьего триместров наблюдается угроза возрастания секреции инсулина, врачи-гинекологи на сроке 28 недель обычно назначают пройти часовой пероральный тест на уровень гликемии. Нормативный показатель составляет до 7,8 ммоль/л. Если после того, как женщина приняла 50 грамм глюкозы, анализ показал более высокий результат, тогда доктор назначает трехчасовой тест с использованием 100 грамм глюкозы.
 Беременной ставят диагноз сахарный диабет, если результаты теста показывают следующее:
Беременной ставят диагноз сахарный диабет, если результаты теста показывают следующее:
- Спустя час в крови уровень гликемии превышает значение 10,5 ммоль/л.
- Через пару часов – более 9,2 ммоль/л.
- После трех часов показатель выше 8 ммоль/л.
Важно регулярно проверять содержание глюкозы и знать нормы сахара в крови через час после еды у беременных.
Доктора предупреждают: некоторые женщины состоят в группе риска появления нарушений в работе эндокринной системы. В первую очередь, это те представительницы слабого пола, у которых имеется наследственная предрасположенность. Высокая вероятность заболеть наблюдается и у тех, которые впервые стали мамами в возрасте после 30 лет.
Симптоматика
Женщинам, которые вынашивают ребенка, медики советуют периодически проверять кровь на содержание глюкозы. Если наблюдаются проявления диабета, анализ следует провести ранее запланированного срока.
О том, что уровень гликемии повышен, свидетельствуют следующие признаки:

- сильная жажда, которая не проходит даже после большого количества выпитой воды;
- увеличение суточного объема мочи. При этом урина полностью бесцветная;
- неутолимое чувство голода;
- стабильно высокие показатели тонометра;
- слабость и очень быстрая утомляемость.
Чтобы поставить точный диагноз, исключить скрытый диабет, доктор направляет пациентку на сдачу анализа мочи и крови.
Немного повышенные результаты являются вариантом нормы. Объясняется это тем, что во время вынашивания эмбриона поджелудочная железа подвержена определенной нагрузке и не способна функционировать полноценно. Это вызывает небольшое повышение сахара. Сильные же отклонения от нормы говорят о патологии в работе эндокринной системы.
Как привести уровень гликемии к нормативному значению?
Из меню требуется полностью убрать все простые углеводы, которые характеризуются быстрым расщеплением:

- шоколадные конфеты;
- колбасы;
- свиное жареное мясо;
- цельное либо сгущенное молоко;
- томатные пасты, острые соусы.;
- пюре из картофеля;
- сметану;
- сладкие виды фруктов;
- газированные сладкие напитки и магазинные соки;
- гусиное и утиное мясо;
- мороженое;
- домашнее сало.
Во время диеты женщина, которая вынашивает ребенка, должна стараться кушать те продукты, которые позволяют удерживать уровень гликемии в пределах нормативных значений. Но при этом не следует отказывать малышу в важных для его жизни, развития и роста витаминах, микроэлементах. Доктора-эндокринологи советуют приобрести глюкометр и с его помощью самостоятельно контролировать содержание глюкозы. Так будет гораздо проще подобрать правильную еду.
Видео по теме
Специалист об уровне глюкозы в крови во время беременности:
Таким образом, у беременных норма гликемии отличается от той нормы, которая установлена для женщин, не вынашивающих ребенка. Это связано с определенными изменениями в организме будущей матери. Если после завтрака уровень гликемии выше 6,7, стоит заподозрить развитие патологии. Надо отметить, что беременные склонны к развитию гестационного вида диабета. После родов все показатели обычно возвращаются в норму. Но в отдельных случаях возникает диабет второго типа. Поэтому важно периодически контролировать содержание глюкозы и при малейших отклонениях от норматива обращаться к доктору-эндокринологу.
Вам знакомо, когда радость и эйфория от новости о беременности постепенно сменяется признаками раннего токсикоза? Тошнота при беременности после приёма пищи, отвращение к еде - этим страдает каждая вторая девушка. Мы расскажем, как бороться с признаками раннего токсикоза и предупредить расстройства ЖКТ.
Проблемы с пищеварением во время беременности
Во время беременности организм переживает колоссальный стресс, связанный с изменением гормонального фона, усиленной нагрузкой на разные органы и системы. Это касается и системы пищеварения. Потеря аппетита, отвращение к любой еде, тошнота частые спутники будущих мам на ранних сроках беременности. Позже могут возникнуть запоры, появиться повышенное газообразование. На поздних сроках большой дискомфорт после еды вызывает изжога, что связано с давлением матки на желудок.
Проблемы с пищеварением могут быть вызваны различными факторами, но чаще всего они возникают вследствие неправильно составленного рациона, нарушения режима питания или обострения хронических заболеваний.
Сбои в пищеварении могут привести к неправильному развитию плода, преждевременным родам и даже прерыванию беременности.
Поэтому если после еды появляется горечь во рту, частые отрыжки, кислый привкус, следует обязательно обратиться к врачу, который поможет установить причину этих проявлений и назначит безопасные препараты.
Тошнота после еды при беременности
Многих женщин при ранних сроках беременности мучает тошнота до, во время или после приёма пищи. Эти проблемы доставляют будущим мамам много неудобств в их повседневной жизни, поскольку могут проявляться не только по утрам, но и на протяжении дня.
Тошнота по утрам при беременности
Утренняя тошнота при беременности возникает приблизительно на 6-й неделе после зачатия и продолжается вплоть до 4-го месяца беременности. Чаще всего она исчезают на 12-14-й неделе беременности. Почему это происходит: резко возрастает уровень эстрогена в организме, который способствует медленному очищению желудка.
Тошнота по вечерам при беременности
Вечерняя тошнота при беременности мучает многих девушек. Причин немало:
- усталость,
- неправильное питание,
- стресс.
Тошнота ночью при беременности на ранних сроках может быть вызвана и такой причиной, как повышенная тревожность и привыкание организма к тому, что внутри развивается маленький человечек.
Почему тошнит при беременности
Самые распространённые при беременности причины тошноты - это изменение гормонального фона, нарушение функции жёлчного пузыря или недостаточное функционирование печени. Эмоциональные факторы также могут повлиять на то, что женщину мутит после еды, поскольку стресс является частым спутником токсикоза. Иногда подташнивает не только после еды, но и от запахов разных продуктов, духов, косметики и прочего. Всё это признаки раннего токсикоза.
- Если вас часто тошнит даже от вида или запаха еды, ваш лечащий врач может прописать безопасные для беременных препараты, которые помогут справиться с этим неприятным симптомом раннего токсикоза.
- Если вас не только после еды мучает рвота (до 10 раз в сутки и чаще), но и ухудшилось общее состояние, ощущается слабость, следует немедленно обратиться к врачу, который выяснит, почему вас тошнит, назначит обследование и безопасное при беременности лечение.
Расстройство пищеварения может нанести большой вред матери и плоду. Если понос или рвота после еды - это следствие пищевого отравления, то они не могут повлиять на ход беременности. Но если эти явления часты, существует риск возникновения патологий у плода.
Тяжесть в желудке после еды
Распространённой проблемой также является тяжесть в животе после еды при беременности. Если придерживаться правильного питания можно избежать проблем с желудочно-кишечным трактом. Тяжесть в желудке после еды во время беременности, как правило, вызвана перееданием, употреблением тяжёлой, трудноперевариваемой пищи. Поэтому очень важно соблюдать режим питания. Нужно есть часто и понемногу. Разделите ваше меню на 5-6 приёмов. При этом последний приём пищи должен быть за три часа до сна. Если придерживаться этой схемы питания, вы не будете испытывать голод на протяжении дня и уменьшите риск переедания.
Болит живот после еды
- Если после еды болит и надувается живот, это может говорить о расстройствах кишечника. Многие женщины во время беременности страдают метеоризмом, что связано с изменением положения внутренних органов брюшной полости и перестройкой гормонального фона. Устранить боль в животе после еды, связанную с повышенным газообразованием, поможет специальная диета и препараты, содержащие кисломолочные бактерии и пребиотики. Только принимать их можно строго после консультации с врачом.
- Если у вас после еды болит желудок, причиной этому может быть гастрит. У беременных женщин это заболевание встречается довольно часто, что связано с ухудшением слизистой оболочки желудка. Если боли носят хронический характер, обязательно нужно обратиться к врачу, который назначит лечение.
- Если живот болит после плотной еды или большого перерыва между приёмами пищи, не стоит паниковать. Причиной этому служит естественный процесс. Растущая матка давит на органы брюшины, что и вызывает дискомфорт, который обычно проходит сам по себе.
Не переваривается пища при беременности
Ещё одна проблема, с которой может столкнуться женщина при беременности - это когда плохо переваривается пища. Такое явление также может быть связано с изменением гормонального фона, также могут повлиять гастрит, бактериальные инфекции внутренней слизистой оболочки желудка.
Тошнота при вынашивании ребенка - это одна из самых частых жалоб, она может возникать на ранних сроках, как один из основных симптомов раннего токсикоза, так и развиться на поздних сроках. Причины на ранних и на поздних сроках разные, а если уж беспокоит расстройство желудка после родов, она наверняка находится в компетенции гастроэнтеролога, а не гинеколога.Отсутствие дурноты не свидетельствует ни о какой патологии, есть счастливые женщины, которые за весь период так и не сталкиваются с этим неприятным ощущением, если вы из их числа, считайте это своей удачей.
Тошнота у беременных на ранних сроках возникает как реакция на перестройку организма, и некоторые будущие мамы переносят эти изменения очень легко, не страдая от токсикоза.
Тошнота при беременности и сроки
Сроки, когда начинается токсикоз, зависят от причины. Если у вас начало беременности, то вы можете начать страдать от утреннего недомогания уже с 5 - 6 недели. Надо отметить, что чем раньше вам становится дурно, тем тяжелее протекает токсикоз и больше шансов, что он перерастет в чрезмерную рвоту, требующую медикаментозного лечения.Сколько при беременности длится тошнота, зависит от того, когда она началась, есть ли у вас гастроэнтерологические заболевания (у таких женщин дискомфорт всегда длится дольше), а так же от того, одноплодный случай или многоплодная. При одноплодном всё прекращается к 11-12 неделям, при двойне и тройне, только к 14-16 неделе.
Тягостное ощущение, начало которого пришлось на второй – третий триместр, не оставит вас в покое вплоть до родов, но может облегчиться после 35 недели, когда произойдет опускание животика перед родами.
Тошнота на ранних сроках беременности, ранний токсикоз
Плохое самочувствие, вплоть до извержения содержимого желудка - рассматривается в числе самых верных признаков состоявшегося зачатия.Как и другие первые признаки беременности, этот появляется очень рано, на первом месяце, однако она не является абсолютным симптомом, так как может возникать и по другим причинам.
Дурнота в первом триместре входит в симптомокомплекс раннего токсикоза, это патологическое состояние, обусловленное адаптацией женщины к наступившей беременности, наравне с рвотой, изжогой, слюнотечением и чувствительностью к запахам.
Почему возникает ранняя тошнота?
Сегодня нет единой теории, которая могла бы объяснить причины раннего токсикоза. Врачи связывают такие симптомы как тошнота, рвота, кожный зуд, остеомаляция, слюнотечение, дерматоз, и многое другое с высоким уровнем хорионического гонадотропина, пролактина в крови женщины. Объясняют токсикоз так же нейрогуморальной реакцией организма на внедрение ворсин хориона в эндометрий матки, психологическими факторами, и даже наследственностью, возрастом, состоянием здоровья и иммунологической реакцией маминого организма на антигены плода. Как бы то ни было, и какой бы не была причина, факт есть факт, плохое самочувствие и отсутствие месячных связаны с наличием плода.
Сроки токсикоза индивидуальны. Прослеживается закономерность между сроком возникновения и длительностью симптомов. Чем раньше срок, тем тяжелее и дольше она будет протекать. Известно, что у женщин с рефлюксной болезнью, гастритами, дуоденитами и другой патологией желудочно-кишечного тракта тошнота и рвота при беременности возникают раньше и сохраняются дольше.
Как проявляется тошнота при беременности?
Это чувство чаще всего появляется по утрам, при подъеме с постели. Ухудшение состояния провоцируют резкие движения, сильные запахи, некоторые продукты питания. На начальном сроке может беспокоить не только по утрам, возможна и вечером.
Несмотря на то, что по статистике от раннего токсикоза страдает 6 женщин из 10, в лечении нуждается лишь 1 из 10, всем остальным лечение не требуется вовсе, всё проходит само. В лечении изжога и тошнота при беременности нуждаются лишь в тех случаях, когда нарушается общее состояние будущей мамы. Рвота повторяется более 5 раз за сутки, а в анализе мочи находят ацетон.
Средства от тошноты при беременности
Дурнота в первые дни вашего интересного положения делает их тяжелыми и трудными. Время тянется невыносимо медленно, и кажется, что этот кошмар никогда не закончится.Безопасного способа как уменьшить тошноту при беременности лекарствами не существует, практически все таблетки от тошноты для беременных не безопасны, и врачи избегают их назначать. Лишь если развивается чрезмерная рвота и состояние женщины ставит её здоровье под угрозу, токсикоз лечат.
Вы можете почитать о том, какие лекарства в крайних случаях применяются, в этой статье. Здесь мы коснемся лишь естественных народных способов и рекомендаций, как снять тошноту при беременности, не навредив себе и малышу.
1. Лечение тошноты при беременности начинается с создания условий психологического комфорта и покоя женщине. Одно лишь избавление от стрессовых ситуаций способно значительно улучшить ваше состояние.
2. Ваш сон должен быть достаточным, старайтесь спать не менее 8 часов в сутки и по возможности хотя бы час-полтора спать днем. Если вас мучает бессонница, с этим нужно постараться справиться, правильной организацией сна и созданием идеальных условий. Вечером зачастую дурнота возникает только потому, что вы слишком устаете, избегая переутомления, вам удастся с ней справиться. Легко заснуть и расслабиться помогает свежий прохладный воздух в той комнате, где вы спите, и обязательная вечерняя прогулка перед сном. Полчаса пешком где-нибудь в парке и вы будете спать как ребенок. Рекомендуемая многими ароматерапия, например, масло лаванды, должна использоваться с осторожностью, потому что, во-первых, у вас может возникать непереносимость различных ароматических масел, во-вторых, некоторые из них могут вам навредить.
3. Ваша диета на ранних сроках – разговор особый.
Как облегчить тошноту при беременности с помощью питания?
Утром можете чувствовать себя легче, если вы будете завтракать, не вставая с постели. Хватит печенья или пары сухариков, и минут через 15-20 вам будет гораздо проще подняться. Приготовьте себе первый утренний перекус с вечера, и скушав сухарик или яблоко, спокойно полежите, постепенно просыпаясь и приходя в себя. Потом вы сможете позавтракать.
Стремясь к правильному и сбалансированному питанию, что конечно, похвально, помните, что на ранних сроках беременности правильнее довериться своим ощущениям, прислушаться к себе. Вам сейчас можно употреблять практически всё, удовлетворяя свои прихоти, и не стоит пытаться обязательно скушать то, что ваш организм отвергает.
Ваше питание должно быть богатым белковыми продуктами и долго переваривающимися углеводами. Их источником могут быть каши, картофель, и другие содержащие много крахмалистых веществ продукты.
Пищу принимайте часто, но небольшими порциями, ваш желудок всегда должен быть наполнен хоть немного, но и переедать вам не стоит.
Исключите из питания жареное и жирное – такие продукты сами по себе вредны.
Слишком горячая или слишком холодная пища не желательна, она должна быть приятно теплой.
Супы и питьё во время еды – не желательны. Вам необходимо пить больше, но делайте это в промежутках между приемами пищи, не запивайте еду. Минеральная воды так же помогают избавиться от тошноты.
Известно, что некоторые продукты помогают при токсикозе:
Сухофрукты, изюм
- айва
- мята во всех видах
- зеленый чай
- яблоки
- грейпфрут
- семечки
- гранаты
- квашенная капуста
- маринованные или малосольные огурчики
- лимоны
- соленые сухарики
- мандарины
- свежий имбирь
Предпочтения в пище у каждой женщины свои, и сейчас вам стоит прислушиваться к своему организму и экспериментировать, так вы найдете то, что поможет именно вам. Возможно, что-то из перечисленного выше списка вызовет у вас только отвращение, так что ваше тело ваш лучший советник.
5. Избегайте резких движений. Многие говорят, что приступ тошноты может быть спровоцирован резким подъемом с постели, и даже поворотом головы, не говоря уж о тряске в транспорте.
6. Воздействие на акупунктурные точки. Сейчас можно купить браслет для беременных от тошноты. Суть воздействия браслета – давление на биологически активные точки на запястье, конкретно на акупунктурную точку перикарда P6, которая отвечает за душевное спокойствие и нормальную работу желудка. Браслет ТревелДрим предназначен для предотвращения укачивания, и отдельно выпускается, в том числе, и для беременных. Акупрессура предложена китайской медициной как немедикаментозный способ лечения многих болезненных состоянии.
7. Чувствительность к запахам и рвотный рефлекс на некоторые из них вещь необоримая. Вы никак с этим не справитесь, остается только избегать их. А значит, пусть пищу теперь готовит кто-нибудь другой.
Всё это рецепты народной медицины исключающие медикаментозное воздействие на плод. Не стоит самостоятельно подбирать себе отвары трав или лекарства, это уже серьёзное лечение, которое должен назначать врач.
Лечат всерьез, лишь 10% беременных. Показания упоминались выше, это рвота более 5 раз в день, в том числе и ночная, возникающая при перемене положения тела, вызывающая обезвоживание, выделение ацетона с мочой. Женщину госпитализируют и лечат в условиях стационара.
Лечение направлено, скорее, на устранение обезвоживания, чем на сам токсикоз, применяются препараты, которые восполняют потери жидкости и снимают общую интоксикацию, улучшают работу печени беременной. Это полифепан и спленин, церукал и эссенциале форте, капельницы с витамином С. Если и в этом случае справиться с токсикозом не удается, состояние ухудшается вплоть до жизнеугрожающего, может встать вопрос о прерывании беременности, к счастью, такое бывает крайне редко.
Пережить первый триместр, зачастую, действительно очень трудно. Если у вас сейчас сильный токсикоз, желаем вам справиться с этим и перетерпеть эти сложные первые недели. Не всегда вас будет беспокоить приступы рвоты, когда заканчивается формирование плаценты – она отступает, и вы почувствуете себя намного лучше.
Исследованиями доказано, что пережитый ранний токсикоз означает что в дальнейшем беременность будет протекать очень хорошо.
Опасные симптомы
Какие симптомы могут говорить о том, что что-то идет не так? Некоторые изменения в состоянии должны насторожить вас в отношении возможных осложнений или инфекционного заболевания.
Итак, когда нужно срочно обратиться к врачу:
Замершая беременность и тошнота
Дурнота при замершей беременности может внезапно пропасть. Ещё вчера вас мутило от одного вида пищи, и вы не могли утром оторвать голову от подушки, а сегодня чувствуете себя просто великолепно. Если у вас нет и 10 недель в положении, не спешите радоваться такому подарку судьбы, стоит озаботиться, а всё ли в порядке с малышом? Если пропала тошнота, это может быть связано с прекращением развития плода. Его внутриутробная гибель означает прекращение выработки хорионического гонадотропина, и поэтому ваше состояние неожиданно улучшается. Как правило, могут быть небольшие кровянистые выделения из половых путей, и тянущие боли, но это не обязательные симптомы. Даже если у вас ничего не болит – срочно покажитесь своему гинекологу. И не стесняйтесь, никто не будет смеяться над жалобой «меня почему-то больше не тошнит, и вроде бы начались месячные». Беременность при таком прерывании, когда плод остается в матке, опасна своими осложнениями, так как эмбрион начинает буквально там разлагаться, а значит, избавиться от замершей беременности нужно как можно скорее. Врач вас направит на УЗИ, на котором состояние малыша будет уточнено, если сердечко ребенка бьется, дальше вы будете просто радоваться прекращению токсикоза.
Тошнота при внематочной беременности
Пока внематочная беременность развивается относительно нормально, ваше состояние не будет отличаться от самочувствия других женщин. Плохое самочувствие может беспокоить точно так же как и при обычной, развивается ранний токсикоз. Вы можете и не подозревать, что что-то идет не так до момента развития осложнений. При разрыве маточной трубы у женщины развивается внутреннее кровотечение, которое может быть довольно массивным, большая кровопотеря вызывает головокружение, дурноту и слабость. При сроке больше 6 недель подобные симптомы повод немедленно вызвать скорую помощь, так как если симптомы вызваны разрывом трубы и продолжается кровотечение в брюшную полость это может угрожать жизни матери. Головокружение и тошнота при осложненной эктопической беременности не обязательно сопровождаются кровянистыми выделениями из половых путей. Вполне возможно, что никаких выделений вовсе не будет, и их отсутствие не повод успокаиваться.
Тошнота и температура при беременности
Появление рвотного рефлекса и температуры могут быть симптомами кишечной инфекции или другого инфекционного заболевания, боли в животе, тошнота и диарея - повод вызвать врача, возможно, вы просто чем-то отравились. Самостоятельно можно принимать активированный уголь или полифепан, назначения других препаратов оставьте врачу.
Тошнота с кровью при беременности
При чрезмерной рвоте, когда приступы навязчиво повторяются раз за разом, возможно развитие синдрома Мелори-Вейса. При этой патологии в области слизистой выходного отдела желудка появляются трещины слизистой, которые кровоточат, вот откуда берется такое сочетание симптомов. Это надо очень постараться себя довести до такого состояния, если у вас есть подобная жалоба, срочно обратитесь к врачу.
Тошнота на поздних сроках беременности
Данный прецедент не имеет ничего общего с ранним токсикозом.Тошнота во втором триместре, появляется вследствие того, что увеличивающаяся матка, поднимаясь всё выше в брюшной полости, постепенно сдавливает внутренние органы, в том числе и желудок, нарушая его работу. Даже если у вас всё нормально, второй триместр уже может осложниться некоторыми симптомами.
Как возникает тошнота?
Когда вы едите, пища сначала поступает в желудок. При беременности гладкая мускулатура желудочно-кишечного тракта становится «ленивой», работает плохо, а матка сдавливает выход из желудка, ещё больше затрудняя его опорожнение и прохождение пищи дальше, в кишечник. Когда вы ложитесь или наклоняетесь, из-за расслабления желудка возможна даже регургитация, обратный заброс содержимого желудка в пищевод. Тошнота после еды при беременности бывает именно поэтому, желудок не в состоянии быстро избавляться от содержимого.
Особенно плохо на поздних сроках вы можете чувствовать себя по вечерам и ночью. Тошнота ночью при беременности появляется, потому что в позе лежа обратный заброс содержимого желудка ещё более облегчается, кислое содержимое обжигает пищевод.
Дурнота больше беспокоит при нарушении диеты, например, если вы позволите себе злоупотребление жаренным и жирным. При правильном питании малыми порциями она беспокоит гораздо меньше, но полностью обычно не исчезает.
Как убрать тошноту при беременности на поздних сроках?
Способов, как избавиться от тягостного ощущения на последнем сроке, не так уж и много.Воздействовать стоит всего лишь диетой, и не хитрыми приемами, облегчающими освобождение желудка и регургитацию. Таблетки назначаются только в случаях, если ничего не помогает.
Диета
Лучшее средство от приступов тошноты - это правильное питание. Пища на последних сроках беременности и без этой жалобы должна быть постной, раньше женщины постились перед родами, что не давало малышу набрать большой вес и облегчало роды. И конечно, постная пища вам поможет.
Если есть маленькими порциями, употреблять пищу в отварном и тушеном виде, избегать избыточного количества жиров, стимулирующих выделение желчи, тошнить будет намного меньше. Кушайте часто, каждые 3 часа, крохотными, почти детскими порциями.
Колено-локтевое положение
Ещё одно эффективное «лекарство» - это колено-локтевое положение. В такой позе матка смещается в положение вперед, и область желудка избавляется от давления, а значит, пища свободно покидает желудок, нигде не задерживаясь. Вам сразу становится легче.
Используйте колено-локтевое положение со второго триместра, примерно через 20 минут после еды. Всего 10-15 минут в такой позе – и вы сразу почувствуете себя лучше.
Позы для сна
Избавиться от неприятных симптомов помогают позы во время сна, облегчающие освобождение желудка от пищи и предотвращающие заброс его содержимого в пищевод.
Вечерние и ночные приступы отступят, если вы будете спать на высокой подушке и на левом боку.
Если дурнота, несмотря на все старания, никак не проходит, что делать дальше решайте вместе со своим гинекологом. На поздних сроках назначаются препараты, которые блокируют излишнюю секрецию желудочного сока, самым безопасным для будущих мам признан Ренни.
nedeli.org
После еды тошнит - Тошнота(рвота)
Тошнота это реакция нашего организма на какую-либо проблему, которая может быть как физическая, так и психологическая. В любом случае причину тошноты необходимо установить, обратившись к врачу и пройти медицинское обследование.
Почему тошнит после еды?
Для того что бы поставить правильный диагноз, необходимо объединить все имеющиеся симптомы, которые возникают наряду с тошнотой после еды. Это может быть боль в области поясницы, в боку, в животе или головокружение. Неприятные ощущения могут быть однократными или носить постоянный характер. Возможно, вы отравились, и тогда потребуется промывание желудка. Если тошнит часто, то, это может быть симптом заболевания желудочно-кишечного тракта.
Современные стремления молодых девушек выглядеть стройными, как с обложки модного журнала, доводят организм до истощения, и он начинает отторгать пищу. Это тоже приводит к тошноте перед едой.
Тошнит после еды: причины
Одной из основных причин тошноты после еды является нарушение работы органов желудочно-кишечного тракта. На первом месте язвенная болезнь желудка и заболевания двенадцатиперстной кишки. Симптомом является ежедневный дискомфорт после принятие пищи, тошнота и рвота. Возникает изжога, тяжесть в животе. В этом случае вам необходимо сделать ультразвуковое исследование брюшной полости. Потребуется также сдать ряд анализов.
Это может быть и проявлениями гастрита и язвы желудка. Точный диагноз очень важен для правильного лечения.
Аналогичные симптомы и при заболеваниях желчного пузыря. Оно встречается несколько реже, чем язва желудка, и характерно тем, что появление тошноты и рвоты возможно не только до, но и вовремя еды. Присутствует горечь во рту, диарея, потеря веса и аппетита.
Как показывает статистика, у многих людей, которые жалуются на тошноту после еды, обнаруживают проблемы с поджелудочной железой. Воспаление сопровождается болезненными ощущениями в правом подреберье и вздутием живота.
Иногда тошнота возникает при аппендиците. Причину устанавливают по характеру боли, которая перемешается из эпигастральной области в правую часть живота.
Некачественные продукты питания тоже могут быть причиной тошноты и развития язвы желудка. У многих людей желудок не принимает жирную пищу, и это доставляет дискомфорт и приводит к неприятным ощущениям.
Вот еще несколько причин характерного состояния после еды:
Укачивание;
Побочные действия после принятие лекарственных препаратов;
Проблемы в эндокринной системе – сахарный диабет, нарушение в работе надпочечников;
Заболевание внутреннего уха;
Нарушение двигательной активности кишечника и желудка;
Инородное тело;
Тошнит после еды, что делать?
Для устранения тошноты после еды помогают рецепты народной медицины.
При первых признаках рассасывайте мятную конфету, таблетку валидола, или вдыхайте нашатырный спирт.
В стакан кипящего молока добавьте чайную ложку крапивы и проварите на медленном огне пять минут. Третью часть сразу примите. Затем каждые два часа по столовой ложке пока тошнота не пройдет.
Вначале приступа выпейте сок половины лимона и чайную ложку соды.
Растворите в стакане воды пятнадцать капель мятной настойки и выпейте, как только начнет тошнить.
Приготовьте мандариновую настойку. В двести пятьдесят грамм водки добавьте измельченную кожуру четырех фруктов настаивайте неделю. Принимайте по двадцать капель четыре раза в день.
Универсального лекарства от тошноты нет. Нужно, прежде всего, выяснить причину.
При беременности тошнит после еды
Как только произошло оплодотворение, в женском организме запускается механизм сохранения. Яичник активно вырабатывает прогестерон, гормон, который способствует расслаблению матки. Он же вызывает токсикоз, который проявляется в виде тошноты. У одних женщин этот симптом часто проявляется, у других может совсем отсутствовать.
Если до беременности были проблемы с органами желудочно-кишечного тракта, то вас, вероятно, будет тошнить. Высокая или низкая кислотность желудочного сока и изменения в гормональном фоне могут привести не только к тошноте, но и рвоте.
Состояние нервной, эндокринной системы и иммунной системы играют важную роль. Многое зависит и от наследственности. Если тошнота была у матери, то у дочери она тоже будет.
Неприятное и дискомфортное состояние возникает в основном в первом триместре. Частая тошнота и рвота могут стать причиной обезвоживания организма беременной женщины, что негативно отразиться и на будущем ребенке. Существует много способов, которые могут облегчить жизнь в этот период.
1. Завтракайте, не вставая с постели и потом немного полежите.
2. Питайтесь дробно. Исключите жареную, острую, копченую и соленую, слишком холодную и горячую пищу.
3. При первых признаках тошноты, не делайте резких движений и наклонов.
4. Чаще гуляйте на свежем воздухе и проветривайте помещение.
5. Хорошо помогает от тошноты употребление яблок, сухофруктов, чая с лимоном, имбиря, гранат.
На поздних сроках тошнота иногда может снова появиться. Это связано с ослаблением перистальтики желудка и ростом матки.
Обо всех изменения своего самочувствия будущая мама должна проинформировать своего гинеколога. Только он сможет правильно объяснить причины и назначить лечение.
Ребенка тошнит после еды
Тошнота у ребенка после еды часто воспринимается как симптом отравления или кишечной инфекции. Но причины могут быть разными и непривычными для родительского опыта.
Это может быть панический припадок. Он же вызывает рвоту у слишком эмоционального малыша.
Чтобы снять неприятные ощущения попросите ребенка подышать в бумажный пакет. Вдыхаемый и выдыхаемый углекислый газ снизит позывы к тошноте.
Недостаточное количество жидкости в детском организме тоже может вызвать тошноту после еды.
Пищевая непереносимость, аллергия с последующей тошнотой является реакцией на определенные продукты питания: шоколад, фрукты, молоко, орехи, горчицу. В этом случае стоит обратиться к аллергологу для проведения аллергопроб.
Можно приготовить в домашних условиях травяной настой. Возьмите по одной части плодов укропа, полыни, ромашки, тысячелистника и по две части плодов тмина и корней одуванчика. Измельчите травы и одну столовую ложку залейте стаканом кипятка. Настаивайте двадцать минут в теплом месте. Давайте ребенку за полчаса до еды по столовой ложке трижды в день. Курс лечения - три недели.
Переедание вызывает нагрузку на пищеварение и как следствие тошноту. Не заставляйте любимое чадо есть через силу.
Кошку тошнит после еды
Если в вашем доме появилась кошка или кот, но рано или поздно животное начнет тошнить после еды. С этой проблемой сталкиваются почти все хозяева питомцев. Причины могут быть самые разные:
Переедание и недостаточное пережевывание пищи;
Нервное перевозбуждение;
Попадание в желудок комочков шерсти, когда кошка вылизывает себя;
Попадание в желудок постороннего предмета или ядовитого растения;
Заболевания желудочно-кишечного тракта - язва желудка;
Аллергия
Большинство кошек поправляются самостоятельно без какого-либо лечения. Уберите на сутки воду и еду. Воду можно давать только в виде кубиков льда. Когда тошнота прекратиться, каждые два часа давайте мясной или куриный бульон маленькими порциями. Если это хорошо усвоиться, добавьте яйцо всмятку и творог. Если в течение двух суток тошнота не вернется, то можно вернуться к прежнему рациону. Не разрешайте кошке активно двигаться после еды.
Похожие материалы:
toshno.net
Тошнота и рвота (токсикоз) при беременности, руководство
Тошнота и рвота, как признак беременности
Согласно данным современных исследований, более или менее выраженная тошнота и рвота наблюдаются почти у 90% всех беременных женщин. Однако, несмотря на это, появление тошноты и рвоты у женщины, которая могла забеременеть, должно рассматриваться только как примерный , но неточный признак беременности.
Тошнота, связанная с беременностью, чаще всего возникает утром (однако может быть и вечерней или постоянной), натощак или после еды и может сопровождаться задержкой месячных, слабостью, частыми позывами к мочеиспусканию и другими признаками.
Беременность является слишком серьезным событием и предполагает слишком большую ответственность, чтобы судить о ее наступлении только по появлению тошноты и рвоты.
Если у вас появились тошнота и/или рвота и вы подозреваете что можете быть беременной, обязательно изучите нашу статью Признаки беременности , в которой вы найдете подробное описание всех возможных признаков беременности и рекомендации относительно того, как точно определить беременность.
Тошнота и рвота у беременных женщин
Как уже было сказано выше, с более или менее сильной тошнотой и рвотой сталкиваются почти все беременные женщины. Ниже мы рассмотрим основные вопросы, касающиеся того, что может значить наличие или отсутствие тошноты и рвоты во время беременности, а также дадим рекомендации относительно того, как можно безопасно облегчить тошноту и рвоту во время беременности.
На каких сроках беременности появляются и проходят тошнота и рвота?
Обычно тошнота и рвота впервые появляются на 8-12 неделе беременности (то есть почти спустя 3 месяца после зачатия). С 10 по 13 неделю беременности тошнота и рвота усиливаются и значительно ослабевают примерно к 14-15 неделям беременности.
Примерно у 10% женщин тошнота и рвота могут сохраниться до 20-22 недели беременности или даже до родов.
Что если во время беременности нет ни тошноты, ни рвоты?
Некоторые исследования показывают, что у женщин, страдающих от тошноты и рвоты на ранних сроках беременности риск выкидыша или рождения мертвого ребенка несколько ниже, чем у женщин, не имеющих этих симптомов.
Однако, несмотря на это, отсутствие тошноты и рвоты у беременной женщины должно рассматриваться скорее как удача, чем как признак того, что с беременностью что-то не так.
Постоянная тошнота и рвота в первые месяцы беременности: токсикоз беременных
Тошноту и частую рвоту в первые 3-4 месяца беременности называют ранним токсикозом .
Несмотря на то, что токсикоз беременных является очень распространенным явлением, он редко бывает настолько сильным, чтобы беременной женщине понадобилась помощь врачей. Такое случается примерно у 0,5-2% всех беременных женщин. Точные причины возникновения токсикоза не известны.
Сильный токсикоз, без адекватного лечения, может привести к значительному обезвоживанию и истощению организма беременной женщины, разрыву слизистой оболочки желудка, судорогам и даже к смерти, поэтому если вы столкнулись с такой проблемой – немедленно обратитесь к врачу.
Для лечения токсикоза, врач может назначить специальные лекарства, а также внутривенные вливания (капельницы) с питательными веществами.
В прежние времена, ранний токсикоз был одной из распространенных причин смерти беременных женщин на ранних сроках беременности. В настоящее время, к счастью, смерть по причине раннего токсикоза случается исключительно редко.
В наши дни, основной причиной смерти женщин на ранних сроках беременности является внематочная беременность .
Если тошнота и рвота случаются у вас не очень часто и вы хорошо с ними справляетесь, изучите наши рекомендации изложенные ниже.
Тошнота + изжога + боли в желудке + частая отрыжка во время беременности
Подобная комбинация симптомов очень часто наблюдается у беременных женщин и связана с нарушением нормальной работы клапана, перекрывающего переход из желудка в пищевод.
Если вы столкнулись с подобной проблемой, внимательно изучите наши рекомендации в статьях: Желудочно-пищеводный рефлюкс и Изжога .
Другие причины тошноты и рвоты во время беременности. Когда нужно обратиться к врачу?
Как и у всех остальных людей, тошнота и рвота у беременных женщин могут быть связаны с другими причинами, которые были подробно описаны в статье Тошнота и рвота у детей и взрослых .
Вероятность того, что тошнота и рвота во время беременности не связаны с самой беременностью наиболее велика если:
- Сильная тошнота и рвота впервые появились после 9 недели беременности
- Кроме тошноты и рвоты есть такие симптомы как температура, понос, озноб, боли в животе
- Тошнота и рвота возникли после употребления в пищу продукта, который мог быть испорченным
- Одновременно с тошнотой и рвотой появились головные боли, сильное головокружение, нарушение походки, нарушение зрения, нарушение речи
- Рвота содержит примеси крови
- До появления тошноты и рвоты у вас было обнаружено повышение артериального давления и присутствие белка в моче.
Если вы подозреваете, что в вашем случае тошнота и рвота не имеют никакой связи с беременностью или заметили указанные выше признаки – обязательно обратитесь к врачу.
Как избавиться от тошноты и рвоты во время беременности?
В тех случаях, когда тошнота и рвота у беременной женщины не связаны с осложнениями беременности или другими болезнями, ослабить или полностью устранить их возможно следующим образом:
Диета
- Ешьте, как только почувствуете голод, не обращая внимания на время и распорядок дня.
- Старайтесь съедать меньше еды за 1 раз, но ешьте чаще.
- Не следуйте принципу «беременная должна есть за двоих »! Беременные женщины должны получать всего на 450 ккал. в день больше чем обычные женщины (450 ккал это, например, 100 гр. печенья, 100 гр. сыра, 200 гр. картофеля, и т.д.).
- Старайтесь есть как можно меньше острой, жирной пищи или пищи с сильным запахом.
- Старайтесь не контактировать с продуктами, которые вы плохо переносите во время беременности.
- Поговорите с врачом относительно прекращения приема препаратов железа и начала приема комплексных витаминно-минеральных препаратов, созданных специально для беременных женщин. Препараты железа нередко вызывают сильную тошноту и запор.
- Для завтрака лучше всего подходит небольшой бутерброд с сыром или нежирным мясом, но без масла.
- В перерывах между приемами пищи, старайтесь пить сладкие напитки (например, фруктовый чай с сахаром), но не пейте сразу после еды или во время еды.
Режим работы и отдыха
Понаблюдайте за тем, в каких ситуациях тошнота и рвота у вас становятся слабее и старайтесь больше времени проводить в таких условиях (например, прогулки, легкий спорт, работа по дому, отдых).
Лекарства от тошноты и рвоты во время беременности
Специальные лекарства от рвоты используются только в тех случаях, когда все остальные средства не помогают, а также при сильном токсикозе.
Из всех противорвотных лекарств наибольшую эффективность и безопасность во время беременности демонстрируют: Витамин В6 (пиридоксин), однансетрон, прометазин, метоклопромид, меклизин, дифенгидрамин.
Перед тем, как начать принимать любое из этих лекарств, обязательно посоветуйтесь с врачом.
Новые и важные материалы на SiteMedical.ru
Какой должна быть нормальная прибавка веса во время беременности и почему это важно?Почему нужно измерять давление во время беременности?На каком сроке беременности нужно проверить уровень глюкозы?Рекомендуемый объем физических нагрузок во время беременности.
www.SiteMedical.ru
Тошнота после еды и отрыжка, причины и лечение
- Как избавиться от неприятных ощущений и улучшить своё состояние
У здорового, правильно питающегося человека вслед за приёмом пищи наступает ничем не омрачаемое приятное чувство насыщения. И, напротив, тошнота после еды и отрыжка часто (но не всегда) говорят о серьёзных заболеваниях . В любом случае следует выяснить причины данных явлений и принять действенные меры по их устранению.
Почему тошнота и отрыжка возникают у здорового человека
Отрыжка характеризуется неконтролируемым выделением газа из органов пищеварения в ротовую полость. Обычно она сопровождается характерным звуком и неприятным запахом, а вместе с воздухом из желудка могут выбрасываться небольшие порции проглоченной пищи и желудочного сока, содержащего соляную кислоту. Действие кислоты на ткани пищевода и глотки проявляется жжением и изжогой.
Если в организме нет серьёзных нарушений в работе желудочно-кишечного тракта, то отрыжка может возникнуть в следующих случаях:
- При заглатывании вместе с пищей определённого количества воздуха.
- Если после еды вместо отдыха следует активная физическая нагрузка.
- В результате склонности к перееданию.
- При употреблении продуктов и напитков, провоцирующих выделение газов, например, редьки, фасоли, газированной воды.
- Во время беременности, когда из-за увеличения матки внутрибрюшное давление повышается и поднимается купол диафрагмы.
Тошнота, то есть специфическое тяжёлое ощущение с позывами на рвоту, может наблюдаться после еды у здорового человека, если:
- Объём съедаемой пищи слишком велик.
- В рационе много жирной и жареной пищи.
- Непосредственно за едой последовала интенсивная двигательная активность, что привело к давлению наполненного желудка на диафрагму.
- Употребление продуктов с истёкшим сроком реализации.
- Идёт период токсикоза у женщины. При этом тошнить может не только после еды.
В описанных случаях тошнота после еды и отрыжка не должны вызывать особых опасений. Для улучшения состояния достаточно избавиться от действия некоторых факторов. Но если причины столь нежелательных явлений не ясны, возможно, их появление сигнализирует о развитии в организме каких-либо заболеваний.
При отрыжке можно попробовать следующие народные средства: Козье молоко. Рекомендуется пить его по стакану трижды в день в течение как минимум двух месяцев. Молоко должно быть тёплым.
Овощные соки и пюре. Нужно поровну смешать в стакане соки моркови и картофеля. Принимать по полстакана перед едой. Из свежей моркови также можно сделать пюре для закусывания им после еды.
Вода. Запивать пищу водой нежелательно, а вот несколько неспешных глотков до еды могут предотвратить отрыжку.Иногда, чтобы избавиться от дискомфорта после еды, стоит лишь внимательней относиться к процессу приёма пищи. А если его причины достаточно серьёзные, на помощь придёт медицина. В любом случае выход есть всегда.
Какие болезни могут вызывать дискомфорт после еды
Регулярная тошнота и отрыжка в большинстве случаев свидетельствуют о заболеваниях органов пищеварения. К таким недугам относится, например, ахалазия кардии, при которой нарушается нормальная проходимость пищевода.
Хронический гастрит также имеет симптомы в виде тошноты и отрыжки со специфическим запахом. Чаще они наблюдаются при обострениях и сопровождаются тяжестью и ноющими болями в области эпигастрия.
При остром панкреатите, для которого характерны воспалительные процессы в поджелудочной железе, тошнота после приёма пищи – одно из выраженных проявлений. Как правило, она заканчивается рвотой. Часто одновременно возникает вздутие живота.
Цирроз печени и проблемы с желчным пузырём тоже могут служить причиной тошноты и отрыжки. Тяжёлые ощущения у людей, страдающих такими недугами, могут возникать после окончания еды или в процессе употребления пищи. Кроме того, наблюдаются горечь во рту, желтуха и боль под рёбрами справа.
Подташнивает после еды и рвёт при воспалении аппендикса. Боль сначала имеет неопределённый характер, но постепенно локализуется в нижней правой зоне живота.
Настораживающим сигналом является тошнота после приёма пищи, если она начинается не сразу, а через один или полутора часа, и, постепенно усиливаясь, заканчивается рвотой. Так проявляется инфекционное заболевание. При этом непременно повышается температура, ощущается боль по всему животу и часто наблюдается диарея.
Не проходящее после еды ощущение тошноты, которое продолжается и вне приёма пищи, одышка и боли за грудиной, могут быть серьёзным предостережением о развитии нарушения сердечного кровообращения.
Состояние, при котором тошнота после приёма пищи ощущается в утренние часы в совокупности с головокружением, может указывать на отклонение от нормы показателей артериального давления крови.
Сбой в нормальном функционировании щитовидной железы даёт о себе знать в виде тошноты после употребления еды, вялости, снижения аппетита и веса.
Обращение в поликлинику позволит узнать, почему появляется тошнота после приёма пищи – причины предельно точно устанавливаются с помощью современных методов лабораторной и инструментальной диагностики.
Как избавиться от неприятных ощущений и улучшить своё состояние
В случае нормального функционирования всех внутренних органов профилактикой дискомфорта после еды служит соблюдение элементарных правил питания:– во время приёма пищи не следует торопиться или разговаривать, чтобы лишний воздух не попадал в пищевод– поев, не нужно активно двигаться, не дав пище усвоиться– не стоит также ложиться и спать сразу после приема пищи– от испорченных продуктов питания необходимо сразу отказываться– следует всегда контролировать объём употребляемой пищи, переедание не допускается– возможно, стоит уменьшить в рационе количество продуктов, способных вызвать газообразование– не есть часто и помногу жирное и жареное
Если эти правила соблюдаются, но неприятные реакции организма всё-таки беспокоят, имея регулярный характер, не стоит медлить с посещением врача. В этом случае лечение будет во-первых, направленно на устранение первопричины заболевание, а во-вторых на уменьшение симптомов болезни.
Симптомы заболеваний желудочно-кишечного тракта: изжога, тошнота, отрыжка
При гастрите, панкреатите и других болезнях пищеварительной системы снять тошноту помогают препараты на основе метоклопрамида (церукал, метамол, реглан, церуглан) . Как правило будет назначена специальная диета, средства уменьшающие кислотность в желудке (омепразол ) и ферментные препараты (креон ). В тяжёлых случаях, например при аппендиците, кишечной непроходимости, осложнений язвенной болезни, потребуется хирургическое вмешательство.
В случае интоксикации, сопровождающейся тошнотой и рвотой, необходимо пить достаточное количество жидкости, и при необходимости принять активированный уголь или энтеросорбенты (смекта, энтеросгель). Если состояние не улучшается, поднимается температура тела, возникают сильные боли, слабость и головокружение, потребуется вызов скорой помощи.
Неотложная помощь также необходима, если возникают проблемы с сердцем, и появляется не только тошнота, но также бледность, ощущение духоты и боль в левой части тела.
Если при обращении к врачу обнаруживается гипотиреоз, назначаются препараты, приём которых позволяет повысить уровень действующих гормонов щитовидной железы. Это помогает избавиться от тяжёлых ощущений после еды, тошноты и отрыжки.
Статистика ШОКИРОВАЛА всех!
Злейшие ВРАГИ человечества не дремлют. Они поражают кишечник, сердце, печень и даже в головной мозг. Как избавиться от их БОЛЕЗНЕТВОРНОГО ВЛИЯНИЯ раз и навсегда. Узнать больше...
Интересное из жизни
Беременная женщина часто сталкивается с большим количеством трудностей, о которых ранее даже не могла предположить. Пребывая в интересном положении, будущие мамочки очень тонко реагируют на любые изменения в своем состоянии и тем более боли. Стоит где-то кольнуть или потянуть, и беременная тут же впадает в состояние легкой паники. Большинство врачей убеждены, что вовремя нормально протекающей беременности ничего болеть не должно, но с другой стороны, с банальными расстройствами желудка, ноющими болями в спине и прочими прелестями часто сталкиваются и не беременные женщины, так с какой же стати все эти прелести должны обходить стороной беременных. Сегодня мы поговорим о причинах болей в животе после еды при беременности и научимся с ними бороться. Беременность: после еды болит живот - как быть?

Боли в животе у беременной женщины могут иметь совершенно разный характер. Так, тянущая мышечная боль в районе пресса, возникающая резко при неудачных поворотах или чихах, может быть связана с растяжением связок мышечных волокон. Боль в желудке часто возникает из-за неправильного питания, злоупотребления жидкостями, содержащими газы, жирной или несвежей пищей.
Если при беременности после еды болит живот, значит, скорее всего, это связано с неправильным питанием и злоупотреблением теми или иными продуктами. Если вы сталкиваетесь с проблемой болей в животе, нужно не только пересмотреть привычки питания, но и проследить после приема каких продуктов подобные боли возникают.
Характер боли и продукты, которые ее вызывают
Беременность: после еды болит живот, с чем это может быть связано.
1. Не сбалансированное питание, изобилующее жирной, низкосортной пищей может вызывать ноющие боли и спазмы в животе после еды.
2. Сладкое, сдоба, газированная вода активизируют процесс брожения и провоцируют вздутие.
3. Дефицит жидкости и клетчатки в организме провоцирует запоры.
4. Потребление пищи с повышенной кислотностью или тяжелой пищи, с которой желудок не справляется, может привести к возникновению изжоги. Жжение в желудочном тракте изредка появляется после еды, чаще такой недуг мучает беременных во второй половине беременности в независимости от потребляемой пищи.
5. Если в пищу попадают вирусы или вредоносные бактерии, это гарантированно ведет к расстройству желудка, и как следствие - поносам или рвоте.
Паниковать при возникновении болей в животе во время беременности, возникающих после еды, если они носят кратковременный характер и не рецидивируют, не стоит. Однако если боль, тяжесть или вздутие после приема пищи стали появляться с завидной регулярностью, стоит рассказать о своем беспокойстве врачу. Он в свою очередь либо успокоит вас, либо при необходимости назначит соответствующее лечение.
Боли в желудке во время беременности возникают довольно часто, и не являются симптомом какой-то патологии. А вот к болям, сопровождаемым спазмами, рекомендуется отнестись более серьезно. Особенно на ранних сроках такие боли могут быть симптомами гипертонуса матки - такое явление часто требует повышенного наблюдения со стороны врача.
Кстати, многие беременные, узнав о своем положении, частенько начинают грешить частыми перееданиями, объясняя это необходимостью есть за двоих. На самом же деле такой необходимости нет. Ребенок и так почерпнет все витамины и минералы, поступающие в организм матери, и увеличивать количество еды совсем не обязательно. Важно помнить, одной из ключевых причин болей в животе после еды является переедание. И потом, будьте бдительны, ведь наеденный во время беременности лишний вес сбрасывать довольно непросто.