Резус конфликт у беременных. Резус конфликт. Насколько он опасен при беременности
Веками рождение здорового малыша становилось настоящим чудом. Практически каждая женщина в былые века сталкивалась с ситуацией невынашивания ребенка или прерванной беременностью. В наше время наоборот негативный результат стал практически уникальным случаем. Значительную роль в улучшении ситуации сыграло открытие резус факторов человека, что помогло исключить резус-конфликт матери и плода.
Вконтакте
Роль резус фактора
Современные ученые и медики хорошо знают, что представляет собой резус-фактор.
Важно! Жители нашей планеты отличаются присутствием или отсутствием на поверхности эритроцитов крови особого белка.

У большей части населения, порядка 85%, он присутствует. Такие люди относятся к резус-положительным Rh+. Остальная часть населения является резус отрицательной Rh- и не имеет такого белка.
Это отличие в обычной жизни никакой роли не играет. Влияет только на иммунный статус. Резус-фактор важно знать в случае переливания крови, и оценивая резус конфликт при беременности, симптомы определит во время осмотра каждый опытный врач.
Отрицательными факторами при возникновении несовместимости по этому показателю мамы и её будущего малыша может стать:
- выкидыш;
- смерть плода внутри утробы;
- рождение мертвого ребенка;
- привычное невынашивание.
Причины появления конфликта
 Иммунологический статусы людей с отрицательными или положительными частичками несовместим. Критичным для вынашивания ребенка становится сочетание матери, у которой определен отрицательный тип резус-фактора, и крошки, появления которого ждут оба родителя, который получил положительные показатели от отца.
Иммунологический статусы людей с отрицательными или положительными частичками несовместим. Критичным для вынашивания ребенка становится сочетание матери, у которой определен отрицательный тип резус-фактора, и крошки, появления которого ждут оба родителя, который получил положительные показатели от отца.
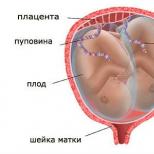
Женский организм воспринимает того, кто в ней развивается, в роли чужеродного вещества. Происходит сенсибилизация, то есть повышенная чувствительность к чужеродным веществам. В результате организм принимает решение избавить женщину от постоянного негативного фактора влияния. Развитие конфликта происходит за счет проникновения эритроцитов ребенка в организм матери через плаценту.
Уровень проблемы нарастает с каждой беременностью. Отрицательная реакция возникает только, когда подобное положение антителам уже известно. Например, мамочка в Rh- уже родила ребенка с Rh+. Или в первый раз итогом вынашивания стали аборт или выкидыш . В некоторых случаях симптоматика бывает вызвана неправильно проведенным переливанием крови, во время которого в организм была введена кровь с неправильным резусом.
Это связано с попаданием антител «положительного» ребенка или иного попадания «положительной» крови в организм «отрицательной матери». Во время первой беременности такая проблема женщине и её ребенку не угрожает. Все 9 месяцев тесно связанные организмы плода и женщины не связаны и действуют независимо. При повторном попадании организм женщины уже имеет опыт столкновения с чужеродными элементами, поэтому начинает с ними бороться.
Чем характеризуется проблема
Сложно точно сказать, на каком сроке может гарантировано проявиться резус конфликт. Первые проявления могут быть выявлены на самых ранних сроках развития , или проявиться уже после рождения ребенка. Но все-таки попробовать выявить резус конфликт при беременности поможет таблица титров. Такая методика используется для осуществления анализа крови находящейся в ожидании женщины на антитела. Первое подобное исследование проводится на 18-20 неделе беременности. Если титры не выше 1:4, далее проверка выполняется с периодичностью один раз в 3-4 недели.
 В случае, когда беременность по этому фактору признана конфликтной, проверка проводится один раз в две недели. В случае, когда титры сохраняются с показателем 1:4, развитие негативных проявлений может вообще не случиться. Для жизни плода критичны параметры титров 1:32, 1:64.
В случае, когда беременность по этому фактору признана конфликтной, проверка проводится один раз в две недели. В случае, когда титры сохраняются с показателем 1:4, развитие негативных проявлений может вообще не случиться. Для жизни плода критичны параметры титров 1:32, 1:64.
Проведения такого анализа необходимо только при сочетании у будущей матери «минуса», и «плюса» у будущего отца. Когда оба родителя имеют одинаковый статус или в случае, когда отрицательным является отец, возникновение риска отсутствует.
Каждая пара при первом посещении гинеколога при постановке на учет в консультации обязательно информирует медика о том, носителем какой группы крови является. Узнать резус конфликт, как определить его в случае, когда отец по разным причинам на прием явиться не может, невозможно. В таком случае вероятность резус конфликта придется определять с помощью тщательного контроля состояния здоровья женщины и её будущего малыша.
Рекомендуется сдать кровь на резус конфликт на самых ранних стадиях развития будущей дочери или сына. Анализ выполняется в любой поликлинике. По полису обязательного медицинского страхования каждая женщина может получить консультации бесплатно, а также полностью бесплатно встать на учет для наблюдения состояния здоровья.
Возможное лечение
 Раньше несовпадение крови матери и плода всегда заканчивалось критично. Мамочкам, с Rh- рекомендовалось обязательно сохранить и выносить первую беременность.
Все последующие попытки выносить и родить малыша могли быть безрезультатными.
Раньше несовпадение крови матери и плода всегда заканчивалось критично. Мамочкам, с Rh- рекомендовалось обязательно сохранить и выносить первую беременность.
Все последующие попытки выносить и родить малыша могли быть безрезультатными.
Современная медицина смогла преодолеть эту проблему «негативных» по резусу женщин. При установке «конфликтной» беременности гинеколог тщательно контролирует количество антител в анализах будущих мам.
Противостоять потенциальному риску борьбы женского организма с чужеродным обитателем помогает укол, с помощью которого в организм матери вводится человеческий антирезусный иммуноглобулин D. Такой укол позволяет выполнить блокировку иммунной системы будущей матери, пытающейся начать выработку программы уничтожения чужеродного тела. Такой укол делается будущей маме на 28-32 неделе вынашивания ребенка.
Введение выполняется только в случае отсутствия в организме будущей мамочки антител. Само вещество полностью нейтрально для организмов женщины и её будущего ребенка. Такой укол потребуется обязательно сделать еще раз, как только позитивный ребенок появится на свет. Введение иммуноглобулина обезопасит женщины при наступлении последующих беременностей.
Иногда резус конфликт при беременности не позволяет начинать лечение на самом конце срока. Тем не менее современная медицина знает способы избавления от проблемы в случаях, когда повышение уровня антител было отмечено на сроке около 20 недель и даже ранее. В случаях, когда факт ведения «конфликтной» беременности не был выявлен на ранних сроках развития, на стадии 20-30 недель часто происходит гибель плода.
Когда так рано выявлен резус конфликт, что делать, можно узнать у опытного гинеколога:
- Проведение анализа на антитела выполняется не реже одного раза в две недели.
- Выполняется тщательный контроль сердечной деятельности плода с помощью КТГ.
- Состояние ребенка оценивается с помощью проведения допплера, то есть ультразвукового исследования сосудов пока еще не рожденного сына или дочери. Страдание плода покажет рост уровня кровотока в среднемозговой артерии. При показателе 80-100 для сохранения жизни ребенка рекомендовано проведение экстренного кесарева сечения.
Показатели оцениваются, беря анализы на резус конфликт при беременности. Когда показатели сохраняются, специалисты рекомендуют провести внутриутробное переливание. Оно выполняется на стали внутриутробного становления. Такая процедура рекомендована в случае выявления развития гемолитической болезни ожидаемого крохи.
Опасность для ребенка
 Организм женщины в случае борьбы с ребенком, которого природа решила принимать чужеродным и опасным элементом, практически не страдает. У матери сохраняется детородная функция.
Опасность могут нести прерывания вынашивания и выкидыши.
Организм женщины в случае борьбы с ребенком, которого природа решила принимать чужеродным и опасным элементом, практически не страдает. У матери сохраняется детородная функция.
Опасность могут нести прерывания вынашивания и выкидыши.
Гораздо важнее понимать, чем опасен резус конфликт для плода. Организм так ждущей появления крохи на свет матери вне зависимости от её желания начинает вырабатывать антигены. Они через гематоплацентарный барьер переходят будущему новорожденному. Происходит угнетение процесса формирования красных кровяных телец. Возникает гемолитическая болезнь . Процесс кроветворения ребенка нарушается, что в большинстве ситуаций завершается его гибелью.
При выживании плода без должного лечения происходят нарушения жизнедеятельности многих систем его организма. В том числе случаются различные патологии развития , увеличивается мозг, сердце, внутренние органы. Происходит токсическое поражение центральной нервной системы еще не рожденного малыша. Часто такие патологии сопровождаются увеличением размера плода. Может быть выявлена водянка.
Степень проявления симптоматики непосредственно зависит от того числа антител, которое в месяцы ожидания вырабатывает мать.
Варианты групповой несовместимости
Негативным фактором становится не только отрицательный резус матери будущего крохи.
Внимание! К возникновению проблем и патологий развития могут проводить проблемы с сочетанием групп крови отца и матери.
Подробно о групповой несовместимости можно уточнить у лечащего гинеколога. В этом случае в «зону риска» попадают будущие родительницы с 0(I) группой крови , во время беременности которых подобный негативный нюанс не возникает лишь в случае, когда аналогичная кровь течет в жилах отца. Сочетание мать 0 (I) и отец AB (IV) проблемы вызовет гарантировано в 100% случаев , хотя в большинстве ситуаций они не столь глобальны, как при резус конфликте.
Резус-фактор при беременности. Резус-конфликт при беременности
Месяцы ожидания появления на свет дочери или сына требуют от родителей максимального внимания к состоянию здоровья плода. Регулярное наблюдение в женской консультации в наши дни помогает избежать значительной части потенциальных проблем с рождением долгожданного и здорового крохи.
Если же женщина планирует в скором времени стать счастливой мамой, необходимо помнить о том, что сама беременность может стать настоящим испытание для организма.
В результате этого возможно начало резкого обострения старых хронических заболеваний, что приводит к сильному ослаблению иммунитета, следовательно, женский организм становится слишком уязвимым для разнообразны заболеваний инфекционного характера. Это может нести не только опасность для здоровья самой женщины, но и будущего малыша.
Антитела и беременность
Наверное, каждый знает, что означает понятие , также и то, что в случае несовместимости резусов у ребенка и матери, в результате может привести к довольно серьезным проблемам. Но, в то же время, могут появляться и некоторые сложности в том случае, если у будущей матери отрицательный резус, а у малыша положительный. В результате этого происходит процесс смешения крови. Наиболее часто данное явление возможно в случае произошедшего разрыва плаценты.
В этом случае в кровь матери будут попадать положительные кровеносные клетки малыша, которые иммунная система воспринимает в качестве опасных инородных тел. Следовательно, начинается незамедлительная выработка антител, которые вступают в непосредственную борьбу с ними.
Если роды первые, тогда подобного рода смешение может происходить в то время, когда малыш родился. Следовательно, даже, если организм матери и начал незамедлительную выработку антител для борьбы с инородными телами, они уже не способны навредить малышу.
Однако, в том случае, если женщина снова решит родить и забеременеет, тогда антитела, которые уже выработаны в крови матери, способны нанести довольно серьезный вред малышу. В некоторых случаях именно результатом воздействия антител становится развитие гемолитического заболевания. В наиболее тяжелых случаях гибель ребенка происходит еще в матке.
Если у новорожденного ребенка было диагностировано гемолитическое заболевание, для его борьбы может применяться метод переливания крови, при этом желательно данную лечебную процедуру проводить в то время, когда ребенок находится в матке. При этом, моментально, после рождения, малыш должен будет быть помещен в реанимацию, после чего осуществляется повторное переливание крови.
В том случае, если подобное заболевание не будет проявляться практически никакими внешними признаками, все равно в детском организме будет протекать дальнейшее развитие желтухи. Данное заболевание поддается лечению у новорожденных детей при помощи использования специального люминесцентного излучения, благодаря которому происходит значительное снижение показателей уровня билирубина в крови.

Для того, чтобы иметь возможность предотвратить развитие подобных проблем, которые напрямую связаны с серьезным конфликтом резус факторов ребенка и матери, должна применяться Анти-D гамма-глобулин. Именно он способен предотвратить попадание в кровь матери эритроцитов, также предотвращает начало развития антител, способных нанести серьезный вред здоровью ребенка.
Если у матери отрицательный резус и у нее рождается малыш, тогда у ребенка должна браться на анализ кровь. В том случае, если доктор установит риск, тогда может вводиться анти-D гамма-глобулин. Такие инъекции рекомендуется делать всем женщинам, так как на сегодняшний день просто невозможно определить резус-фактор малыша.
Также существует мнение, что колоть гамма-глобулин необходимо после разнообразных ситуаций, которые способны спровоцировать начало кровотечения во время беременности из плаценты. К числу таких факторов относятся совершенно любые гинекологические процедуры, а также разрыв плаценты, сильный ушиб живота и другие.
Дело в том, что гамма-глобулин не способен нанести совершенно никакого вреда плоду, следовательно, делать его инъекции можно без каких-либо опасений. Установить необходимость таких инъекций может только опытный врач, поэтому будущей мамочке необходимо регулярно посещать доктора, который ведет наблюдение за беременностью.
Резус-фактор, губительные антитела
Образование резус-конфликта может происходить в том случае, если будет полностью не совпадать резус-фактор ребенка и матери. Значительно возрастает вероятность возникновения конфликта в том случае, если у плода положительный резус. При этом в противоположной ситуации вероятность конфликта будет значительно ниже, но, тем не менее, вполне возможна, а сам риск для здоровья малыша будет намного больше.
В том случае, если у будущей мамочки был установлен отрицательный резус-фактор, а у папы положительный, тогда примерно в 75% случаев будет наблюдаться развитие резус-конфликта. В результате такого конфликта в крови женщины начинается активная выработка уникальных антител, выполняющих защитную функцию, так как в этом случае плод будет восприниматься, как инфекция. Такие антитела, после попадания в кровь малыша, начинают активно оказывать разрушающее действие на эритроциты.
В результате этого ребенок начинает испытывать довольно сильный недостаток кислорода, что в свою очередь приводит к развитию гемолитической болезни. В этом случае беременная женщина, в обязательном порядке, сдает специальный анализ на определение антител, а сам анализ надо будет делать регулярно.

В том случае, если происходит увеличение антител, значит, имеет место резус-конфликт, и для сохранения здоровья, а в самых тяжелых ситуациях и жизни ребенка, необходимо принимать незамедлительные меры, так как без своевременной квалифицированной медицинской помощи может произойти непоправимая трагедия. В случае необходимости, при наличии резус-конфликта, беременной женщине будет вводиться специальный антирезусный иммуноглобулин (на седьмом месяце беременности), а также через трое суток, после родов.
Во время беременности может произойти также развитие резус-конфликта не только в случае с наличием отрицательной группы крови, но также и при полностью одинаковых результатах, а в некоторых случаях, и при различных группах крови родителей, что также не может исключаться.
Женщинам, имеющим первую группу крови, специалисты рекомендуют, в обязательном порядке сдавать соответствующие анализы, направленные на определение групповых антител.
Также во время беременности может возникнуть необходимость сдать анализы и на определение наличия в организме антител к различным серьезным заболеваниям, к числу которых относится , . Данные анализы должны будут проводиться ровно два раза – первый на начальном этапе беременности, а второй уже непосредственно накануне предстоящих родов.
В некоторых случаях, во время проведения планирования беременности, доктор может посоветовать женщине сделать анализ и спермы мужа на определение наличия антител. Это становится необходимым выполнить в том случае, если беременность будет не первой, а все предыдущие заканчивались трагически (). В случае нормы, анализ должен показать полное отсутствие антиспермальных антител.
Стоит подготовиться к тому, что сдача крови на анализ является не самой приятной процедурой, но при этом одной из самых необходимых, ведь надо не только узнать, но и постараться предотвратить не только развитие опасных заболеваний, а также и вероятность появления негативных последствий для будущего малыша. Поэтому можно будет немного потерпеть, но на протяжении всей беременности и после родов оставаться полностью спокойной и не волноваться за здоровье ребенка.
Удар по инфекциям
Опытные специалисты советую сдать все необходимые анализы еще на подготовительных стадиях к предстоящей беременности, чтобы определить наличие в крови антител к опасным инфекциям, к числу которых относится , .

Важно помнить, что перечисленные заболевания представляют серьезную опасность для здоровья и правильного развития ребенка. Они способны оказывать отрицательное воздействие практически на всего органы и системы ребенка, а также на нервную систему, значительно увеличивают риск образования выкидыша, развития уродств у ребенка либо рождения мертвого плода.
При первичном заражении данными инфекциями женщины, появляется необходимость в незамедлительном прерывании беременности. Если же до беременности в крови были обнаружены антитела к таким заболеваниям, тогда женщина может спокойно наслаждаться беременностью и не переживать, так как они не будут угрожать ребенку.
Наиболее важно, чтобы анализы показали, что в крови женщины присутствую антитела именно к краснухе, так как в случае отсутствия иммунитета к данному опасному заболеванию, либо количество антител слишком низкое, тогда есть необходимость сделать женщине прививку еще до наступления беременности.
Сдают кровь на определение антител к инфекциям на восьмой неделе беременности. Лучше всего перед зачатием пройти полный медицинский осмотр не только матери, но и будущему отцу.
Антитела во время беременности, что делать?
В том случае, если женщина рожает в первый раз и у нее был обнаружен отрицательный резус фактор, а у ребенка положительный, тогда нет причин для волнения. Это объясняется тем, что чаще всего, при первых родах смешивание крови происходит после того, как малыш появился на свет, следовательно, для его здоровья нет практически никакой опасности.
Дело в том, что при первой беременности в организме матери не будут присутствовать антитела, так как начало процесса их формирования происходит только после того, как произошло смешение крови, то есть после родов.
Но в случае последующих беременностей в организме матери уже будут присутствовать антитела, следовательно, значительно возрастает вероятность того, что иммунная система женщины может убить плод, в то время, когда он находится в матке.
Но, тем не менее, не всегда резус-конфликт способен привести к гибели ребенка. Значительно чаще происходит развитие именно гемолитического заболевания, лечение которого проводится при помощи переливания крови. Для самого ребенка лучше всего будет проводить такое лечение тогда, когда он еще находится в матке. А непосредственно после рождения ребенку необходимы будут соответствующие реанимационные манипуляции, и конечно, осуществление повторного переливания крови.
В некоторых случаях наличие конфликта резус-фактора приводит к тому, что у малыша происходит развитие такого заболевания, как желтуха. Чаще всего ее лечение осуществляется при помощи специальных ламп, так как они способны значительно снизить показатели билирубина, но правильное лечение сможет подобрать только опытный специалист.
Также возможно применение и гамма-глобулина, благодаря которому в кровоток матери предотвращается попадание эритроцитов, следовательно, не происходит начала выработки и антител. Так как такие инъекции не способны нанести вреда растущему в утробе матери малышу, их рекомендуется делать всем роженицам.
Появление эритроцитов плода происходит на протяжении первых нескольких недель беременности, и именно они будут содержать резус-фактор. В случае выработки материнских антител, они способны попадать в кровоток плода и оказывать разрушающее действие на эритроциты, начиная с 22 или 23 неделе беременности. Так как эти антитела способны спровоцировать развитие , проявляться она будет в виде анемии, гипоксии, желтухи.

Во время беременности активность антител может оставаться неизменной, в некоторых случаях снижаться либо повышаться. Именно поэтому, на протяжении всей беременности необходимо регулярно посещать врача, который ведет наблюдение за течением беременности и сдавать все необходимые анализы, благодаря которым появляется возможность предотвратить развитие тяжелых последствий.
В последнее время появилось очень много слухов о так называемых резус-конфликте
и групповом конфликте
. Стоит женщине узнать, что у нее резус-отрицательная группа крови, у нее чуть ли не истерика: «
Мне угрожает резус-конфликт! Я не смогу выносить беременность!»
Доходит до того, что некоторые женщины говорят, что им противопоказано беременеть, потому что у них резус-отрицательная группа крови. Многие врачи приводят настолько абсурдные объяснения, что удивляешься порой, до чего доходит человеческая фантазия.
А что же говорят данные современных медицины и науки? Я постараюсь вам объяснить, что не все так страшно в отношении резуса и групп крови, как иногда вы читаете об этом или слышите от знакомых и друзей.
Материнской алло-иммунизацией
(изо-иммунизацией, сенсибилизацией) называется состояние женщины, когда ее защитной системой вырабатываются антитела (иммуноглобулины IgG) на инородные красные кровяные тельца (эритроциты). В народе, да и среди врачей, распространено название «групповой или резусный конфликт», что устарело и неточно. Чужеродные эритроциты могут попадать в организм беременной женщины при переливании крови и продуктов крови и от плода под влиянием разных факторов. Таким образом, чтобы началась выработка антител матерью, что можно определить с помощью серологических анализов, эритроциты плода должны попасть в кровяное русло матери.
Чаще всего эритроциты плода попадают в кровяное русло матери при прерывании беременности (аборты, выкидыши), кровотечениях (отслойка плаценты спонтанная или в результате травмы), хирургических процедурах (забор ворсинок хориона, амниоцентез, кордоцентез, ручное отделение плаценты, лазерная коагуляция сосудов плаценты или пуповины, др.), внематочной беременности.
Защитная система женщины вырабатывает антитела на специфические агенты (антигены), размещенные на поверхности эритроцитов плода. Эти антитела относятся к группе IgG, а значит, могут проникать через плаценту и попадать в кровяное русло плода. При прогрессирующей беременности или при последующих беременностях и наличии плода- носителя определенных видов антигенов, материнские антитела разрушают эритроциты плода, вызывая малокровие (анемию) плода, которая может быть слабо выраженной или сопровождаться водянкой плода, что в свою очередь может привести к его гибели из-за сердечно-сосудистой недостаточности. Такое состояние называется гемолитической болезнью плода.
У новорожденных детей тоже может быть гемолитическая болезнь, которая часто проявляется желтушным окрашиванием кожи ребенка и повышенным уровнем особого вещества в крови - билирубина. К сожалению, многие врачи не знают, что есть минимум пять видов желтух новорожденного, и чаще всего эти желтухи весьма безопасны, а гемолитическая желтуха, требующая переливания крови, встречается нечасто – 1-2 случая на 10 000 новорожденных. До внедрения в практику профилактики «резус- конфликта»
введением антирезусных антител женщинам в определенных случаях, 1% всех беременностей протекал с проявлениями антирезусной сенсибилизации, то есть появлением антирезусных антител в крови матери. Сейчас, благодаря своевременной профилактике, резусная сенсибилизация встречается в 10 случаях на 10 000 родов.
Сенсибилизация матери зависит от количества беременностей. Если до беременности резус-отрицательной женщине не вводились кровь и продукты крови (переливание крови, плазмы крови, введение эритроцитарной массы), то в ее сыворотке анти-резусные антитела должны отсутствовать. Поэтому даже если при первой беременности в кровь матери попадают эритроциты плода, возникновение гемолитической болезни новорожденного маловероятно. При нормальном протекании первой беременности (без кровотечений) эритроциты плода могут попасть в организм матери во время родов, что не опасно ни для матери, ни для новорожденного. У такого ребенка не может быть гемолитической болезни новорожденного, хотя могут быть другие виды желтух.
Теоретически, первая беременность при отсутствии предыдущей сенсибилизации продуктами крови не может протекать с выраженной гемолитической болезнью плода (или как говорят в народе, с конфликтом). Даже если в течение беременности в кровяное русло матери и попадают единичные эритроциты плода, организм матери вырабатывает минимальное количество антител, которые, хотя и переходят через плаценту и попадают в организм плода, однако они не вызывают его анемию. Чем больше беременностей, тем больший риск сенсибилизации, а значит, и увеличивается риск возникновения гемолитической анемии плода.
Важно понимать, что у резус-отрицательной женщины и резус-положительного отца шанс зачатия резус-положительного ребенка может быть вовсе не высок. Поэтому чрезмерное увлечение многочисленными определениями титров антител или другие методы обследования резус-отрицательных женщин весьма неоправданы.
Другая грубейшая ошибка, основанная на незнании вопроса, это определение титра антител (анти-резусных, групповых) у отца ребенка! Необходимо помнить, что антитела в организме матери вырабатываются на эритроциты плода, так как она является я носителем этого плода. Мужчины не беременеют, поэтому не имеют прямого контакта с плодом, а поэтому в их крови не может быть антител к эритроцитам ребенка. Незнание этого вопроса среди медицинского персонала в некоторых лечебных учреждениях бывших стран Союза достигло настоящего абсурда, и семейную пару запугивают многочисленными анализами, что создает немало стресса в жизни беременной женщины.
Старое понятие «гемолизины» больше не используется в современной медицине. Под гемолизинами принято понимать вещества, которые разрушают эритроциты, т.е. приводят к гемолизу. Таких веществ может быть много. Хотя антитела матери могут разрушать эритроциты плода (иметь на них гемолизирующее действие), однако для матери такие антитела не являются гемолизинами.
Существует около 50 различных эритроцитарных антигенов, которые могут вызвать алло- ммунизацию матери и гемолитическую болезнь плода. Однако, самыми распространенными являются антигены Rh-группы (резус-фактора) – D, c, C, E и e. Чаще всего гемолитическую анемию плода вызывает антиген D. С введением профилактических вакцин анти-резусным иммуноглобулином (RhoGAM, Анти-Д и др.) в 60-х годах в повседневную практику акушеров уровень материнской алло-иммунизации и случаев гемолитической болезни значительно понизился во всех странах мира.
У очень небольшого количества людей существует так называемый слабый D-фактор, или не выраженный, суб-фенотипический. Старые реагенты, определяющие резус-фактор, слабо чувствительные к такому виду резус-фактора, поэтому эти люди часто считались резус-отрицательными. С улучшением чувствительности реагентов, применяемых для определения групп крови, некоторые люди тестируются как резус-положительные. Для того, чтобы избежать путаницы, люди со слабым RhD антигеном считаются резус- положительные как доноры, но должны получать резус-отрицательную группу крови как реципиенты.
Резус-отрицательная группа крови встречается чаще среди белого населения (европейцы – 15-16%, испанские баски – до 35%), реже среди темнокожего населения Северной Америки (до 7%), и еще реже среди азиатского и африканского населения (до 1%).
На процесс сенсибилизации влияет групповая принадлежность плода. Оказывается, что если у резус-положительного ребенка одинаковая с матерью группа крови по АВО системе, у матери шанс возникновения алло-иммунизации составляет 15-16%, если до этого не был введен антирезусный иммуноглобулин. Если же группа крови у ребенка по АВО системе не совпадает с группой крови матери, то шанс алло-имминузации значительно понижается и составляет 1.5-2%. Этот феномен объясняется тем, что материнская система защиты уничтожает эритроциты плода, попавшие в кровяное русло матери, выработкой групповых антител еще до того, как на их появление начнут вырабатываться антирезусные антитела.
Наиболее часто встречается алло-иммунизация RhD антигеном с выработкой на него специфических антител. Но с широким распространением профилактической вакцинации в развитых странах, случаи гемолитической анемии плода у женщин с D антигеном возникает все реже и реже.
Существует несколько видов других антигенов, антитела на которые могут вызвать анемию плода (гемолитическую болезнь плода). Весьма известны антигены Kell, c, E. Практически редко гемолитическая болезнь связана со следующими антигенами: e, C, cE, Ce, Cw, Kpa, Kpb, k, Jka, s, Wra, Fya. Крайне редко встречаются Biles, Coa, Dia, Dib, Doa, Ena, Fyb, Good, Heibel, Jkb, Lua, Lub, M, Mia, Mta, N, Radin, S, U, Yta, Zd. Не вызывают анемию плода антитела на антигены Lea, Leb, P. Обычно лаборатории определяют антитела на 3-5 наиболее распространенных антигена.
Разрушение красных кровяных телец называется гемолизом.
Гемолиз может быть вызван рядом факторов. В случае беременности, антитела, которые вырабатываются матерью для самой женщины не опасны, так как они вырабатываются на чужеродные красные кровяные тельца (эритроциты) плода. Проникая через плаценту и пуповину в кровяное русло плода, эти антитела могут разрушать эритроциты плода, вызывая гемолиз, а значит малокровие (анемию) плода. Это состояние называют гемолитической болезнью плода и новорожденного. При распаде эритроцитов образуется билирубин, который печень не успевает нейтрализовать, а почки не успевают вывести, что может проявляться состоянием желтухи. Степень анемии плода и новорожденного может быть от слабо выраженной до серьезных осложнений в виде плеврального выпота, асцита, что называется водянкой плода. В некоторых случаях такое состояние может закончиться гибелью плода. У новорожденных опасность представляет керниктерус – состояние, когда свободный билирубин накапливается к клетках нервной системы, в первую очередь, в мозгу ребенка, то также может привести к смерти ребенка или тяжелым неврологическим последствиям.
Каждой беременной женщине при первом визите к врачу должна быть определена группа крови, резус-принадлежность и титр антител. Если женщина резус-отрицательная и у нее не обнаружены антирезусные антитела, она является кандидатом для введения антирезусных иммуноглобулинов. Если женщина резус-отрицательная и у нее обнаружены антитела, то за уровнем антител следят в течение всей беременности. Если женщина резус-положительная, уровень антирезусных антител не определяют.
Отцу ребенка группу крови определять не обязательно, а тем более, определять уровень каких-либо антител, что делают многие врачи ошибочно из-за отсутствия знаний в этом вопросе. В кровяное русло отца эритроциты плода никогда не попадают, поэтому у отца не может быть антител на эритроциты плода. Определение группы крови у отца целесообразно проводить только по показаниям, если у женщины резус-отрицательная группа крови, но еще лучше определять генетическую комбинацию резус-генов, чтобы прогнозировать группу крови у ребенка. Если у мужчины резус-отрицательная группа крови, то вероятность возникновения алло-иммунизации у женщины отрицательная. Однако не всегда муж или партнер женщины может быть биологическим отцом ребенка (например, после ЭКО донорской спермой). В 3-5% случаев беременностей отцовство не известно или точно не определено. Таким образом, определение группы крови у мужчины не всегда содержит практическую информацию. Другой важный аспект: если мужчина резус-положительный, это не значит, что у будущего ребенка обязательно будет резус-положительная группа крови.
Основная цель ведения беременных с отрицательным резус-фактором - это предотвращение сенсибилизации, то есть выработки защитной системой матери антител на эритроциты ребенка, попавшие в кровяное русло матери. Предотвратить попадание эритроцитов плода не всегда представляется возможным, хотя у таких женщин количество некоторых процедур (забор ворсин хориона, амниоцентез, кордоцентез) должны быть сведены к минимуму. Выработка антител подавляется введением антирезусного иммуноглобулина, то есть определенной дозы готовых антител. Механизм действия введенных антител изучен не до конца, хотя есть предположение, что эти антитела реагируют с эритроцитами плода, которые попадают к кровяное русло матери чаще всего во время родов или при проведении инвазивных процедур, и собственная защитная система матери не успевает среагировать на чужеродные эритроциты, то есть идет подавление первичной иммунной реакции матери. В 1963 году в практику врачей был введен антирезусный иммуноглобулин, что позволило снизить уровень сенсибилизации женщин значительно.
В отношении «группового-конфликта»
могу вас успокоить, что сенсибилизация матери на эритроциты плода по групповому фактору встречается редко и протекает без выраженных осложнений для плода, очень редко сопровождается выкидышами.
Таким образом, ваша группа крови, как и группа крови отца будущего ребенка, не должны быть противопоказанием к беременности. Беременейте и рожайте на здоровье!
Что необходимо предпринять для профилактики резус-конфликта?
1. Если у женщины резус-отрицательная кровь, независимо от того, какой резус-фактор у отца ребенка, необходимо сдать кровь для определения антирезусных антител между первым визитом к врачу и 18-20 неделями. Раннее определение титра антител проводится только у тех женщин, у которых в прошлом были случаи резус-конфликта или рождения детей с гемолитической болезнью новорожденного.
2. Если титр составляет до 1:4, повторный анализ крови на антитела следует провести на 28-й неделе беременности, или раньше при обнаружении отклонений в развитии плода. В некоторых лечебных учреждениях за уровнем антител следят каждые 6-8 недель.
3. Если в 28 недель беременности титр 1:4 и меньше, необходимо ввести первую дозу антирезус-антител (вакцины). Эта вакцина безопасна для беременных женщин.
4. Если титр до 20 недель больше 1:4, то проводится дополнительное определение титра антирезусных антител один раз в 1-2 недели, или чаще, в зависимости от динамики его роста и состояния плода.
5. Если у женщины обнаружены антитела, необходимо следить за состоянием плода с помощью УЗИ (один раз в 1-2 недели), в том числе и Доплер-УЗИ (после 24 недель). При ухудшении состояния плода необходимо провести внутриутробное переливание крови плода. Если возможности провести внутриутробное переливание крови не существует, обсудить вопрос о родоразрешении. Выжидательная тактика может привести к гибели плода.
6. После родов важно провести профилактику будущих резус-конфликтов, поэтому в течение 72 часов определяют группу крови новорожденного. Если группа крови ребенка резус-отрицательная, во второй дозе вакцины женщина не нуждается. Если группа крови ребенка резус-положительная, необходимо ввести матери антирезусные антитела при их отсутствии у нее. Если у матери обнаружены антитела во время беременности, то вводить антирезусный иммуноглобулины бесполезно. Введение антирезусных антител при наличии антител в крови беременной женщины проводят в качестве лечения по специальной схеме только в очень редких случаях для лечения антирезусной сенсибилизации после многочисленных потерь беременности.
7. Антирезусную вакцинацию необходимо проводить у женщин с резус-отрицательной кровью после искусственного прерывания беременности, проведения ряда процедур (забор околоплодных вод, забор ворсин хориона и др.), внематочной беременности, диагностированного самопроизвольного аборта. После введения антител их уровень в кровяном русле женщины быстро понижается до минимальных титров в течение нескольких дней или недель.
Достижения современной медицины вселяют все больше надежд и оставляют все меньше шансов для возникновения проблем, связанных с несовместимостью по резус-фактору.
В соответствии с определением, резус иммунизацией (Rh сенсибилизация/Rh конфликт) называется появление у беременной резус антител в ответ на попадание в кровоток фетальных эритроцитарных антигенов, т.е, перефразируя проще – это несовместимость матери с резус-отрицательной группой крови с ребенком, имеющим резус положительную группу крови (а не с мужем, как многие думают).
Резус антиген – это белок, находящийся в мембране эритроцитов/красных кровяных телец большинства людей. Кровь таких людей является положительной по системе резус, а кровь тех лиц, у кого нет этого белка, соответственно, называется резус отрицательной. Около 1/3 популяции являются резус-отрицательными.
У резус- положительных родителей вполне может родиться резус-отрицательный ребенок. В этом случае между «положительной» мамой и ее «отрицательным» ребенком складываются весьма мирные, бесконфликтные отношения: такое сочетание ничем не грозит ни женщине, ни плоду.
При наличии у матери и отца ребенка резус отрицательной группы крови, у ребенка также отрицательный резус-фактор.
А вот при наличии у матери резус-отрицательной крови, а у отца положительной, резус-положительный плод встречается у 60% беременных, однако только в 1,5% этих беременностей развивается несовместимость.
Как правило, при повторной беременности вероятность несовместимости выше, чем при первой.
Механизм развития резус-конфликта
Если резус-положительные эритроциты встречаются с резус-отрицательными, то происходит их слипание - агглютинация. Чтобы этого не произошло, иммунная система резус-отрицательной матери вырабатывает специальные белки – антитела, которые соединяются с Rhбелком в мембране эритроцитов плода (антигенами), препятствуя слипанию их с собственными эритроцитами матери. Антитела называются иммуноглобулинами и бывают двух видов: IgM иIgG.
Контакт эритроцитов плода с антителами происходит в пространстве между стенкой матки и плацентой. При первой встрече плодовых резус-положительных эритроцитов с иммунной системой резус-отрицательной матери происходит выработка IgM, размер которых слишком велик, чтобы проникнуть через плацентарный барьер. Именно поэтому, как правило, во время первой беременности резус-отрицательной матери резус-положительным плодом конфликт возникает сравнительно редко. Несовместимость развивается при повторном попадании антигенов плода (Rh положительных эритроцитов) в кровоток резус-отрицательной матери, иммунная система которой в таком случае массивно вырабатывает IgG, которые, имея меньшие размеры, проникают через плаценту и вызывают гемолиз, т.е. разрушение эритроцитов плода. Так развивается гемолитическая болезнь плода/новорожденного.
Осложнения резус-конфликта
В результате разрушения эритроцитов происходит токсическое поражение почти всех органов и систем плода продуктом распада гемоглобина, вещества, которое содержится в эритроцитах и отвечает за транспорт кислорода. Это происходит благодаря продукту распада - билирубину. В первую очередь поражается центральная нервная система плода, печень, почки и сердце, в полостях и тканях его накапливается жидкость, которая препятствует нормальному функционированию органов и систем вплоть до внутриутробной гибели в тяжелых случаях. Именно в связи с таким «отторжением» плода у резус-отрицательных матерей часто развивается угроза невынашивания беременности, возрастает риск внутриутробной гибели плода.
Факторы риска резус-конфликта
Делятся на:
1. Связанные с беременностью:
- любой вид прерывания беременности: выкидыш, инструментальный и медикаментозный аборты;
- внематочная беременность;
- роды, а именно, в третий период, когда происходит отделение плаценты от стенки матки;
- осложнение беременности или родов - преждевременная отслойка плаценты, которая сопровождается кровотечением из сосудов плаценты;
- любые инвазивные методы исследования: (амниоцентез, кордоцентез – пункция плодного пузыря или пуповины).
2. Несвязанные с беременностью:
- иммунизация при переливании крови;
- использование одной иглы при внутривенном употреблении наркотиков.
Симптомы резус-конфликта
Клинические проявления у пациентки отсутствуют, её состояние не страдает.
Симптомы гемолитической болезни у плода во время беременности можно обнаружить только при ультразвуковом исследовании, ими являются: отечность, накопление жидкости в полостях (брюшной, грудной, в полости околосердечной сумки); вследствие накопления жидкости в брюшной полости плода размеры животика увеличиваются, плод принимает определенную позицию «позу Будды» (когда в отличие от нормы, конечности отведены от увеличенного в размерах животика), увеличение размеров печени и селезенки, увеличение размеров сердца, появляется «двойной» контур головки (в результате отека мягких тканей головы). Также, определяется отек и, соответственно, утолщение плаценты и увеличение диаметра вены пуповины. В зависимости о преобладания того или иного признака, выделяют три формы гемолитической болезни плода: отечную, желтушную и анемическую.
Диагностика резус-конфликта и тактика ведения беременности
Целью наблюдения беременных при резус-иммунизации является: обследование для выявления сенсибилизации, проведение профилактики резус иммунизации, ранняя диагностика гемолитической болезни плода и её коррекция, а также определение наиболее оптимальных сроков для родоразрешения. При постановке на учет по беременности показано определение группы крови, как самой беременной, так и отца ребенка в плановом порядке. При наличии резус-отрицательной крови у матери и резус-положительной крови у отца, беременным проводят анализ крови на антитела 1 один раз в месяц, отслеживая динамику титра антител. При наличии любого титра антител беременность считается резус сенсибилизированной. Если антитела обнаружены впервые, то определяют их класс (IgM или IgG). Далее анализ крови на антитела проводят ежемесячно, наблюдая пациентку до 20 недель в женской консультации, а после 20 недель – направляют в специализированные центры для определения дальнейшей тактики ведения, возможно, проведения лечения и решения вопроса о методе и сроках родоразрешения.
Начиная с 18 недель проводят оценку состояния плода при помощи УЗИ.
Методы оценки состояния плода делятся на:
1. Не инвазивные методы.
- УЗИ, при котором оценивают: размеры органов плода, наличие свободной жидкости в полостях, наличие отечности, толщину плаценты и диаметр вены пуповины. Первое УЗИ проводят в сроке 18-20 недель, повторяют в 24-26 недель, 30-32 недели, 34-36 и непосредственно перед родоразрешением. В зависимости от тяжести состояния плода возможно более частое проведение этого исследования, вплоть до ежедневного (как, например, после проведения переливания крови плоду).
- допплерометрия, которая оценивает функциональные показатели сердца, скорость кровотока в крупных сосудах плода и пуповине и т.д.
- кардиотокография оценивает реактивность сердечно-сосудистой системы плода, выявляет наличие или отсутствия гипоксии (недостатка кислорода).
2. Инвазивные:
- амниоцентез – пункция плодного пузыря с целью забора околоплодных вод для оценки тяжести гемолиза по содержанию билирубина (продукта распада гемоглобина), что является одним из самых точных методов оценки тяжести состояния плода. К сожалению, данный метод чреват многими осложнениями: инфицирование, дородовое излитие околоплодных вод, преждевременные роды, кровотечение, преждевременная отслойка плаценты.Показания к проведению амниоцентеза: титр антител 1:16 и более, наличие у пациентки детей, перенесших тяжелую форму гемолитической болезни новорожденных.
- кордоцентез - пункция пуповины с целью забора крови. Метод позволяет точно оценить тяжесть гемолиза, одномоментно провести внутриматочное переливание крови плоду. Кроме тех осложнений, которые характерны для амниоцентеза, при кордоцентезе так же возможно развитие гематомы пуповины и кровотечения из места пункции.Показаниями для кордоцентеза является определение признаков гемолитической болезни плода при УЗИ, титр антител 1:32 и выше, наличие у пациентки детей, перенесших тяжелые форму ГБП в прошлом или погибших от нее, высокий уровень билирубина в околоплодных водах, полученных при амниоцентезе.
В связи с возможным риском, перед проведением и той и другой процедуры пациентка должна быть проинформирована врачом о возможности неблагоприятных последствий процедуры и дать свое письменное согласие на её проведение.
Лечение резус-конфликта
В современном акушерстве единственным методом лечения с доказанной эффективностью является внутриутробное переливание крови, которое проводится при выраженной анемии (малокровии) у плода. Такого рода лечение проводится только в стационаре и позволяет добиться значительного улучшения состояния плода и снизить риск преждевременных родов и развития тяжелой формы болезни после рождения.
Пациенток высокой группы риска (у которых титра антител обнаружен на ранних сроках, тех, у кого титр антител 1:16 и выше, тех у кого прошлая беременность протекала с резус конфликтом) наблюдают в условиях женской консультации до 20 недель, а затем направляют в специализированные стационары для проведения вышеуказанного лечения.
Различные методики очищения крови матери от антител (плазмаферез, гемосорбция), способы, влияющие на активность иммунной системы (десенсибилизирующая терапия, терапия иммуноглобулинами, пересадка пациентке кожного лоскута отца ребенка) в настоящее время считаются малоэффективными или даже неэффективными.
Но, к сожалению, несмотря на значительные успехи в области коррекции состояния плода, самым эффективным способом является прекращение поступления к нему материнских антител, чего можно достигнуть только родоразрешением.
Родоразрешение при резус-конфликте
К сожалению, при резус-сенсибилизации часто приходится проводить родоразрешение досрочно, т.к. на поздних сроках беременности происходит увеличение количества антител, которые поступают к плоду.
В зависимости от состояния плода и срока беременности, метод родоразрешения индивидуален в каждом отдельном случае. Считается, что кесарево сечение является более щадящим для плода, в связи с чем в тяжелых случаях прибегают именно к нему. При удовлетворительном состоянии плода, сроках беременности свыше 36 недель, у повторнородящей возможно ведение родов через естественные родовые пути с тщательным мониторным контролем состояния плода, профилактикой внутриутробной гипоксии. При ухудшении его состояния в родах, план ведения может быть пересмотрен в пользу кесарева сечения.
Прогноз при резус-конфликте
Прогноз зависит от того, насколько рано была диагностирована резус иммунизация, от величины титра антител и скорости его нарастания, а также от формы гемолитической болезни плода. Чем раньше обнаружены антитела в крови матери, например, на сроке 8-10 недель, тем более прогностически неблагоприятным это является. Быстрое нарастание титра антител, титр выше 1:16, раннее обнаружение его (на сроках менее 20 недель) является основанием для неблагоприятного прогноза. В таких случаях возрастает не только риск гемолитической болезни плода, но и риск невынашивания беременности.
Наиболее прогностически неблагоприятной формой гемолитической болезни плода является отечная. Такие дети часто требуют лечения в условиях отделения детской реанимации и интенсивной терапии, заменного переливания крови. Наиболее прогностически благоприятной формой является анемическая форма, (в зависимости от выраженности анемии). При желтушной форме определяющим критерием является уровень билирубина. Чем он выше, тем более высока возможность поражения центральной нервной системы плода, которое проявляется в дальнейшем слабоумием, тугоухостью.
Профилактика резус-конфликта
В настоящее время с целью профилактики резус сенсибилизации применяют человеческий антирезусный иммуноглобулин D. Данный препарат имеет доказанную эффективность и существует под несколькими торговыми названиями, такими, как: «ГиперРоу С/D» (США), Резонатив (Франция), антирезусный иммуноглобулин D (Россия).
Профилактику следует проводить во время беременности в сроке 28 недель при отсутствии антител в крови матери, так как именно в этом сроке резко возрастает риск контакта антител матери с эритроцитами плода, в связи с чем увеличивается и риск гемолитической болезни плода. Вследствие введения препарата в крови может появиться титр антител, поэтому после введения препарата определение антител более не проводится.Далее, следует повторить профилактику в течение 72 часов после родов в том случае, если пациентка планирует следующую беременность. При возникновении кровотечений во время беременности, а также при проведении кордо- или амниоцентеза, а также в послеродовом периоде следует повторить введение иммуноглобулина, т.к. резус сенсибилизация может возникнуть при следующей беременности в ответ на попадание крови плода (при кровотечении из сосудов плаценты) в кровоток матери.
Также, следует проводить профилактику инъекцией препарата при любом исходе беременности: выкидыш, медикаментозный или инструментальный аборт, внематочная беременность, пузырный занос в течение 72 часов после прерывания. Особое внимание уделяют кровопотере, при появлении которой дозу препарата следует увеличить.
Врач акушер-гинеколог Кондрашова Д.В.
Будущие родители еще при планировании рождения ребенка должны сдавать анализ на выявление резус-фактора крови. Необходимо это, чтобы своевременно определить возможную несовместимость мужчины и женщины. Такое исследование поможет предупредить неблагоприятные последствия – вероятность возникновения между ребенком и мамой резус-конфликта.
Резус-конфликт при беременности
В процессе зачатия эмбрион от одного родителя получает D-белок, расположенный сверху красных кровяных телец. При наличии резус-антигена D кровь считается положительной, а при его отсутствии – отрицательной. Резус-конфликт – это когда у будущей мамочки отрицательный Rh, а у партнера – положительный, ведь по статистике 50% детей получают резус-фактор от отца. В других случаях проблемы не возникает. Конфликт резусов при беременности грозит самопроизвольным выкидышем, преждевременной отслойкой плаценты, гемолитической болезнью младенца.
Резус-конфликт при первой беременности
У женщин с Rh (-) только в 10% случаев развивается конфликт крови, если они забеременели впервые. Это обусловлено выработкой иммуноглобулинов 1 типа, которые не могут пройти сквозь плаценту и влиться в кровоток плода из-за крупных размеров. Чтобы эритроциты ребенка и антитела матери встретились, и произошла их агглютинация (слипание), им надо соединиться между плацентой и стенкой матки. Если раньше женщина не делала абортов, а также не ей переливались препараты крови, то резус-конфликт при первой беременности исключается почти полностью.
Резус-сенсибилизация во время повторного вынашивания ребенка возникает чаще. Эритроциты младенца в этом случае проникают в сосуды матери и запускают гуморальный иммунный ответ, после чего вырабатываются IgG-антитела. Их размеры небольшие, поэтому плацентарный барьер преодолевается легко. Антитела проникают в кровоток младенца и разрушают эритроциты, вызывая гемолиз. Резус-конфликт при второй беременности и всех последующих, особенно с маленьким временным интервалом, отражается негативно на здоровье плода.
Резус-конфликт при беременности – последствия для ребенка
Для будущего малыша Rh-конфликт опасен возникновением гемолитической болезни. Это очень рискованное состояние, когда у младенца еще в утробе матери возникает отечная форма заболевания, асцит. При иммунологической несовместимости ребенок может родиться в особо тяжелом состоянии или мертвым. При менее тяжелых осложнениях основные последствия резус-конфликта для ребенка – это увеличение печени после рождения, селезенки и других внутренних органов, бледная кожа, анемия.
Уже в первые сутки после рождения появляется желтуха (при желтушной форме), может возникнуть недостаток кровообращения, кардиомегалия (увеличение массы и размеров сердца). Другие последствия резус-конфликта:
- быстрые сокращения глазных яблок;
- генерализованные судороги;
- крики высокой тональности;
- ассиметричная спастичность;
- глухота.
Резус-конфликт – причины
Как уже выяснилось, резус-конфликтная беременность возникает, если у мамочки резус-фактор отрицательный, а у плода Rh – положительный. Однако разрушающее действие после «знакомства» двух организмов происходит не сразу. Только на сроке 8-9 недель, а у некоторых женщин и через шесть месяцев, возникают иммуноглобулины, которые могут проникнуть сквозь плаценту.
Когда кровоток между женщиной и плодом усиливается, то увеличивается в организме малыша количество антирезусных антител, которые повышают риск возникновения у него патологий. Иммунологический конфликт иногда возникает при сенсибилизации Rh(-) женщины, которая произошла еще во время ее рождения от Rh(+) матери. Существуют и другие причины резус-конфликта , если женщина с Rh (-) имела следующие патологии:
- сахарный диабет;
- кесарево сечение на предыдущих родах;
- гестоз;
- искусственное прерывание беременности;
- грипп;
- ОРЗ;
- генетическая наследственность;
- эктопическая беременность;
- переливание крови донора.

Резус-конфликт при беременности – симптомы
Беременная женщина не обнаруживает никаких специфических клинических проявлений. Конфликт крови при беременности проявляется только патологиями плода. Иногда развитие несовместимости даже приводит к внутриутробной гибели или к выкидышу. Малыш может родиться мертвым, недоношенным, с отечной, анемической или желтушной формой гемолитического заболевания. Основные симптомы резус-конфликта во время вынашивания плода и после появления младенца:
- появление незрелых эритроцитов;
- гипоксическое поражение внутренних органов;
- анемия;
- утолщение плаценты;
- рост размеров живота плода;
- отек тканей головы;
- билирубиновая интоксикация ЦНС;
- увеличение околоплодных вод.
Анализ на резус-конфликт при беременности
Чтобы предупредить вероятность резус-конфликта во время вынашивания, мамочке с Rh (-) назначают анализ на резус-конфликт (на антитела), который она должна проходить ежемесячно. При наличии антител (любого титра) беременную до 20 недели наблюдают в местной консультации, после чего отправляют в специализированные клиники, чтобы определить тактику лечения и сроки родов. Начиная с 18 недели оценивают состояние плода и другие признаки резус-конфликта с помощью УЗИ (ультразвукового исследования).

Профилактика резус-конфликта
Важна антенатальная профилактика, то есть дородовая, начинающаяся с анализа на Rh конфликт, который должен проводиться с первых дней беременности. При отсутствии антител женщине на 28 неделе делается внутримышечная инъекция (укол) антирезусного иммуноглобулина, предотвращающая дальнейшую их выработку. Если после рождения Rh младенца отрицательный, то можно не опасаться в дальнейшем возникновения гемолитической патологии. Маме колют еще одну дозу иммуноглобулина, чтобы предотвратить риски иммунологической несовместимости в процессе следующих беременностей.
В случае развития Rh сенсибилизации на любом сроке профилактика резус-конфликта при беременности требует особого внимания: после 32 недели исследования крови проводят по 2 раза в месяц, а перед родами – еженедельно. Еще на начальных сроках женщину кладут в специальную клинику, где с 22 до 32 недели делают внутриутробное переливание, когда плоду вливается нужная группа крови. Это дает высокую возможность полноценного вынашивания и исключает в дальнейшем внематочную беременность.
Узнайте о , показатели нормы при беременности и ее планировании.