Co to jest znamię graniczne skóry? Co to jest znamię graniczne? Diagnoza i leczenie
Znamię to łagodna formacja na skórze, która może być wrodzona lub pojawić się na pewnym etapie życia. W zwykłym życiu takie nowotwory są częściej nazywane mole lub znamiona. Z medycznego punktu widzenia wszystkie te formacje mają podobny charakter i mechanizmy występowania.
W większości przypadków znamiona nie wymagają poważnego leczenia i w żaden sposób nie wpływają na jakość życia danej osoby. Jednak lekarze klasyfikują niektóre rodzaje pieprzyków jako stany przedrakowe. Innymi słowy, takie łagodne formacje z pewnym prawdopodobieństwem mogą w przyszłości przekształcić się w guz nowotworowy. To jest główne niebezpieczeństwo znamion.
Interesujące fakty na temat pieprzyków
- Większość pieprzyków to formacje wrodzone, ale ze względu na niewielki rozmiar całego organizmu są one nie do odróżnienia aż do pewnego wieku.
- Krety mogą zmieniać kolor przez całe życie człowieka.
- Często u kobiet znamiona pojawiają się nie tylko na skórze, ale także na błonach śluzowych. U mężczyzn ta lokalizacja jest znacznie rzadsza. Pieprzyki na skórze występują z mniej więcej taką samą częstotliwością u przedstawicieli obu płci.
- Uważa się, że ten lub inny rodzaj znamion występuje u ponad 90% populacji, ale czasami sami ludzie nie są tego świadomi.
- Niektóre rodzaje pieprzyków mogą osiągać bardzo duże rozmiary, powodując poważne niedogodności dla ludzi, nie mówiąc już o defektach kosmetycznych. W historii medycyny opisano łagodne formacje skórne mierzące ponad 30 cm i ważące kilka kilogramów.
- W średniowieczu w niektórych krajach Europy o czary podejrzewano osoby z dużą liczbą pieprzyków. Dotyczyło to szczególnie osób z dużymi znamionami. Takie formacje uważano za znaki diabła.
- Wiele osób wierzy, że osoba z dużą liczbą pieprzyków będzie szczególnie szczęśliwa w życiu.
- Osoby o blond włosach i jasnych oczach są genetycznie bardziej narażone na rozwój znamion złośliwych dowolnego typu i raka skóry.
Przyczyny znamion
 Znamiona to przerost określonego rodzaju komórek skóry, który wygląda jak narośl lub guzek na powierzchni skóry. Często pieprzyki zawierają znaczną ilość pigmentu melaniny, który nadaje im ciemniejszy kolor. Melanina jest wytwarzana przez komórki zwane melanocytami w odpowiedzi na promieniowanie ultrafioletowe. Nowotwór niekoniecznie składa się z melanocytów. W jego strukturze mogą dominować zupełnie inne komórki. Najczęściej zawiera po prostu pigment wytwarzany przez te komórki. Dla melanocytów promieniowanie ultrafioletowe jest czynnikiem stymulującym, ale nie jedynym, który powoduje produkcję pigmentu. Ważna jest także obecność hormonu melanotropowego, który jest wytwarzany przez przysadkę mózgową ( gruczoł u podstawy mózgu). Zatem w proces barwienia znamion zaangażowanych jest kilka układów ciała.
Znamiona to przerost określonego rodzaju komórek skóry, który wygląda jak narośl lub guzek na powierzchni skóry. Często pieprzyki zawierają znaczną ilość pigmentu melaniny, który nadaje im ciemniejszy kolor. Melanina jest wytwarzana przez komórki zwane melanocytami w odpowiedzi na promieniowanie ultrafioletowe. Nowotwór niekoniecznie składa się z melanocytów. W jego strukturze mogą dominować zupełnie inne komórki. Najczęściej zawiera po prostu pigment wytwarzany przez te komórki. Dla melanocytów promieniowanie ultrafioletowe jest czynnikiem stymulującym, ale nie jedynym, który powoduje produkcję pigmentu. Ważna jest także obecność hormonu melanotropowego, który jest wytwarzany przez przysadkę mózgową ( gruczoł u podstawy mózgu). Zatem w proces barwienia znamion zaangażowanych jest kilka układów ciała. Jeśli chodzi o bezpośrednie powstawanie znamion, zachodzi tu niekontrolowany podział komórek. Na pewnym etapie rozwoju okazuje się nadmierny, co prowadzi do pojawienia się nowotworu. W przeciwieństwie do raka skóry, znamiona zwykle nie rosną szybko. Większość rodzajów pieprzyków i znamion jest wrodzona i rośnie równolegle z ciałem. Tak więc, po zakończeniu wzrostu całego organizmu po 20–25 latach, wzrost samych formacji zatrzymuje się lub znacznie spowalnia.
Uważa się, że pojawienie się znamion jest konsekwencją wpływu pewnych czynników:
- lokalne wady rozwojowe;
- czynniki dziedziczne;
- promieniowanie ultrafioletowe;
- kontuzje;
- czynniki hormonalne;
Lokalne wady rozwojowe
Czynnik ten dotyczy przede wszystkim znamion wrodzonych. W niektórych przypadkach pojawiają się na skutek zaburzeń podziału komórek skóry w późniejszych stadiach rozwoju płodu. Takie wady są zwykle bardzo małe po urodzeniu i pozostają niezauważone. Z tego powodu formacje zauważa się dopiero po 2-3 latach życia dziecka, kiedy powierzchnia skóry znacznie się zwiększa. Uważa się, że ponad 60% wszystkich pieprzyków ma to pochodzenie.Czynniki dziedziczne
Nie jest tajemnicą, że czasami pieprzyki i znamiona wydają się być dziedziczone. Zostało to zauważone wiele wieków temu i służyło jako dowód pokrewieństwa jeszcze przed pojawieniem się testów DNA. W rzeczywistości czynniki dziedziczne działają w następujący sposób. Niektóre formacje nowotworowe lub plamy pigmentowe są kodowane przez łańcuch genów w cząsteczce DNA. Kiedy materiał genetyczny jest przekazywany, łańcuch ten jest przekazywany wzdłuż chromosomu od rodziców do dzieci. Po urodzeniu organizm rozwija się według algorytmu zapisanego w jego materiale genetycznym. Kret pojawia się w procesie rozszyfrowania i interpretacji genów w miarę rozwoju organizmu. Takie formacje są zwykle łagodne. W tym przypadku ryzyko przekazania znamion wynosi około 50%, pod warunkiem, że rodzic jest również dziedziczny. Pojawił się za życia ( nabyty) znamion nie są dziedziczone, ponieważ nie są zaprogramowane w sekwencji genów.Promieniowanie ultrafioletowe
Promieniowanie ultrafioletowe stymuluje pracę melanocytów w warstwie podstawnej skóry. W celu intensywniejszej produkcji pigmentu organizm zaczyna wytwarzać więcej hormonu melanotropowego. Jeśli zwiększone promieniowanie ultrafioletowe będzie nadal docierać do skóry, liczba melanocytów wzrośnie, aby to zrekompensować. Inaczej mówiąc, zamiast opalania, które jest odpowiednią reakcją ochronną na promieniowanie, rozpoczyna się reakcja patologiczna, polegająca na proliferacji komórek skóry. Znamiona powstałe w wyniku tego mechanizmu pojawiają się u dorosłych i są nabywane. Wrażliwość na promieniowanie ultrafioletowe jest szczególnie wysoka u kobiet po 30. roku życia. Solarium w tym przypadku jest również czynnikiem ryzyka.Kontuzje
Mechaniczne uszkodzenie skóry ( ukąszenia owadów, zadrapania, rany) z punktu widzenia niektórych ekspertów może odgrywać pewną rolę w rozwoju znamion nabytych. W tym przypadku mówimy o procesie zapalnym, który wpływa na różne warstwy skóry. W wyniku stanu zapalnego tkanki wytwarzają dużą ilość substancji biologicznie czynnych, które mogą stymulować wzrost komórek. Ten czynnik w wyglądzie moli jest uważany za drugorzędny i rzadki.Czynniki hormonalne
Obserwując pacjentów, zauważono udział hormonów w procesie powstawania pieprzyków. Wielu badaczy zauważyło, że nabyte znamiona pojawiły się u nastolatków w okresie dojrzewania. Ponadto w rzadkich przypadkach znamiona pojawiają się u kobiet w czasie ciąży oraz u pacjentów z poważnymi zaburzeniami endokrynologicznymi. We wszystkich tych przypadkach dochodzi do fizjologicznych lub patologicznych zmian hormonalnych, które wpływają na funkcjonowanie przysadki mózgowej. Największą rolę w rozwoju znamion odgrywa oczywiście hormon melanotropowy, ale na pojawienie się nowotworów mogą wpływać także inne hormony.Pieprzyki pojawiające się na tle zmian hormonalnych rzadko ulegają zwyrodnieniu złośliwemu. Najczęściej nie osiągają dużych rozmiarów ( mniej niż 0,5 cm) i mogą zniknąć samoistnie bez leczenia kilka miesięcy po pojawieniu się.
Wirusy i infekcje bakteryjne
Obecnie rozważa się możliwość pojawienia się znamion na skutek infekcji wirusowych lub bakteryjnych skóry. Powodem powstania tej teorii był opis kilku podobnych przypadków w różnych krajach. Mechanizm rozwoju znamion jest podobny do mechanizmu urazów. Wiodące miejsce zajmuje aktywny proces zapalny. W przypadku wirusa brodawczaka ludzkiego nowotwory będą miały inny charakter. Z punktu widzenia dermatologii i histologii ( przez strukturę tkanki) będą klasyfikowane jako brodawczaki, a nie znamiona.Na podstawie powyższych czynników i mechanizmów rozwoju pieprzyków można zidentyfikować grupy ryzyka. Należą do nich osoby, u których ryzyko rozwoju znamion nabytych jest większe przez całe życie. Ponadto ich nowotwory skóry są bardziej podatne na zwyrodnienie złośliwe.
Z punktu widzenia rozwoju raka skóry, a także pojawiania się i wzrostu pieprzyków wyróżnia się następujące grupy ryzyka:
- osoby narażone na zwiększone promieniowanie ultrafioletowe w miejscu pracy;
- osoby regularnie spędzające wakacje na południowych szerokościach geograficznych ( w krajach równikowych);
- osoby pracujące w przemyśle chemicznym lub innych gałęziach przemysłu stosujących substancje rakotwórcze;
- osoby, które przez długi czas leczyły się lekami hormonalnymi;
- osoby z obniżoną odpornością lub przewlekłymi zaburzeniami endokrynologicznymi;
- osoby z dużą liczbą znamion wrodzonych ( zwiększone ryzyko pojawienia się nowych formacji i ich rozwoju w raka);
- krewni pacjentów z histologicznie potwierdzonym rakiem skóry ( czerniak).
Rodzaje znamion
 Podział znamion na poszczególne typy jest przedmiotem szerokiej dyskusji wśród dermatologów i onkologów. Faktem jest, że istnieje dość duża liczba kryteriów klasyfikacji nowotworów skóry. Ponadto istnieje wiele opisów rodzajów samych moli. W efekcie nie ma jednej, uniwersalnej klasyfikacji, która obowiązywałaby we wszystkich dziedzinach medycyny i we wszystkich krajach.
Podział znamion na poszczególne typy jest przedmiotem szerokiej dyskusji wśród dermatologów i onkologów. Faktem jest, że istnieje dość duża liczba kryteriów klasyfikacji nowotworów skóry. Ponadto istnieje wiele opisów rodzajów samych moli. W efekcie nie ma jednej, uniwersalnej klasyfikacji, która obowiązywałaby we wszystkich dziedzinach medycyny i we wszystkich krajach. Z punktu widzenia mechanizmu pojawiania się znamion dzieli się je zwykle na dwie duże grupy:
- Wrodzone pieprzyki. Wrodzone pieprzyki są mniej narażone na przekształcenie się w czerniaka, jednak specjaliści nadal uważają je za stan przednowotworowy. Kiedy wzrost ciała zatrzymuje się, wzrost formacji zwykle się zatrzymuje. Do znamion wrodzonych zalicza się także znamiona, które po raz pierwszy zauważyli rodzice lub lekarz przed ukończeniem 3. roku życia włącznie. Uważa się, że do tego momentu formacje były tak małe, że po prostu nie zostały wykryte po urodzeniu.
- Nabyte mole. Nabyte znamiona pojawiają się przez całe życie człowieka pod wpływem wyżej wymienionych czynników. Według statystyk są one bardziej narażone na nowotwory złośliwe ( zwyrodnienie złośliwe) zamiast form wrodzonych. Można to wytłumaczyć faktem, że samo pojawienie się znamion jest konsekwencją wpływu czynników zewnętrznych lub wewnętrznych. Ich dalsze oddziaływanie może również przyczynić się do przekształcenia nowotworu w raka.
Wyróżnia się następujące rodzaje znamion wolnych od czerniaka:
- śródskórne znamię barwnikowe;
- znamię brodawkowate;
- halonevus;
- miejsce mongolskie;
- znamię włóknisto-nabłonkowe.
Śródskórne znamię barwnikowe
Najczęściej ten typ pieprzyka pojawia się w okresie dojrzewania. Początkowo formacja jest zlokalizowana wewnątrz skóry, nie wystając ponad jej powierzchnię ( stąd nazwa typu, „derma” po grecku – skóra). Wymiary zwykle nie przekraczają kilku milimetrów. Takie pieprzyki mogą nieznacznie zmieniać kolor i kształt w miarę wzrostu i starzenia się ciała. Jednakże do postępu i gwałtownego wzrostu starości ( jak to ma miejsce w przypadku niektórych innych typów) nie są skłonni. Nowotwór złośliwy ( zwyrodnienie złośliwe) występuje w mniej niż 20% przypadków i tylko w obecności dodatkowych czynników predysponujących.Znamiona śródskórne zlokalizowane są głównie w następujących częściach ciała:
- skóra szyi i gardła;
- fałdy skórne u podstawy kończyn ( w okolicy pachwin lub pod pachami);
- pod klatką piersiową ( wśród kobiet);
- skóra tułowia lub kończyn ( rzadko).
Znamię brodawkowate
Ten typ pieprzyka zwykle szybko przyciąga wzrok pacjentów ze względu na nieprzyjemny wygląd. Często ludzie zwracają się nie tylko do dermatologa, ale także do onkologa, od razu podejrzewając nowotwór złośliwy. Znamię to wyraźne wyniesienie ponad powierzchnię skóry, znacznie różniące się kolorem i fakturą. Na pierwszy rzut oka ma ziarnistą powierzchnię o brązowawym kolorze, ale może być również różowawa. Kret jest miękki i bezbolesny w dotyku. Zwykle nie ma żadnych obaw poza defektem kosmetycznym.Dominującą lokalizacją takich formacji jest skóra głowy, ale mogą one również występować na skórze tułowia lub kończyn. Jeśli na powierzchni pieprzyka znajduje się mieszek włosowy, włos czasami różni się kolorem od pozostałych włosów. Formacja może powoli narastać przez całe życie człowieka, ale rzadko ulega transformacji złośliwej. Ze względu na duże podobieństwo zewnętrzne do niektórych typów czerniaka złośliwego, zaleca się jak najszybsze wykonanie biopsji znamienia i określenie jego typu na podstawie składu komórkowego.
Galonevus
Halonevus jest często nazywany także znamięm Settona. Najczęściej nabywa się ją u osób z silnie obniżoną odpornością, zaburzonym stanem hormonalnym lub ciężkimi chorobami autoimmunologicznymi. W przypadku tego typu pieprzyków następuje reakcja autoimmunologiczna, gdy organizm walczy z uszkodzonymi komórkami. Reakcja ta jest łagodna i nie prowadzi do stanu zapalnego ani innych ostrych objawów. Pozostawia jednak charakterystyczny ślad w wyglądzie tej formacji.Halonevus to okrągły lub owalny pieprzyk, który wystaje nieco ponad powierzchnię skóry. Jego cechą charakterystyczną jest korona bladej skóry otaczająca podstawę. Rozmiar samego znamion wynosi kilka milimetrów, a szerokość odbarwionego obszaru wokół niego wynosi do pół centymetra ( częściej 1 – 2 mm). Ten typ pieprzyka zlokalizowany jest na skórze tułowia lub kończyn, niezwykle rzadko występuje jednak na twarzy, podeszwach stóp, stopach czy błonach śluzowych. Pojedyncze formacje są nietypowe i gdy pojawia się jedna formacja podobnego typu, należy szukać innych. Najczęściej lekarze nie zalecają usuwania halonevusa, ale przepisują dużą liczbę procedur diagnostycznych. Te pieprzyki mogą być przejawem poważniejszych chorób, które wymagają terminowego, wykwalifikowanego leczenia. Same nowotwory często ustępują bez leczenia po kilku miesiącach lub latach od ich pojawienia się. Przekształcenie znamienia Settona w raka skóry jest bardzo rzadkie.
Miejsce mongolskie
Plamka mongolska to rodzaj znamienia u noworodków, który u dorosłych może występować w mniej wyraźnej formie. W rzeczywistości jest to odmiana genetycznie uwarunkowanego zaburzenia barwnikowego, co pozwala zaliczyć je do znamion. Ten typ otrzymał swoją nazwę ze względu na fakt, że takie plamy występują u prawie 90% nowonarodzonych Mongołów. To prawda, że po kilku latach znikają u 19 na 20 dzieci.U przedstawicieli innych narodowości spotyka się także plamy mongolskie, ale są one mniej wyraźne i częstość występowania zwykle nie przekracza 0,5%.Plamka mongolska jest zwykle zlokalizowana w okolicy krzyżowej lub na skórze pośladków. Średni rozmiar formacji wynosi kilka centymetrów, ale czasami osiągają średnicę 10–15 cm. Nawet jeśli takie miejsce utrzymuje się w wieku dorosłym, rzadko powoduje rozwój czerniaka. Ze względu na niepozorną lokalizację i minimalną wadę kosmetyczną ( u dorosłych plamy są blade i nie różnią się zbytnio od otaczającej skóry), specjalne leczenie zwykle nie jest przepisywane.
Znamię włóknisto-nabłonkowe
Ten rodzaj pieprzyka jest jednym z najczęstszych w praktyce lekarskiej i kosmetologicznej. Takie formacje mogą być wrodzone lub nabyte w ciągu życia. Nie ma jednak istotnej zależności od wieku i płci. Podobnie jak w przypadku innych znamion, szczyt pojawia się w okresach zmian hormonalnych, ale opisano sporo przypadków, w których takie znamiona rozwinęły się w starszym wieku.Znamię włóknisto-nabłonkowe ma zwykle kształt okrągły lub zbliżony do niego. Rozmiary i lokalizacja mogą się różnić. Na przykład pacjenci zwykle zwracają się do kosmetologów z formacjami o średnicy około pół centymetra zlokalizowanymi na skórze twarzy. Pigmentacja takich pieprzyków jest umiarkowana, dlatego kolor jest często różowawy lub czerwonawy. Formacja jest miękka w dotyku, ale elastyczna. Pacjenci nie odczuwają bólu przy badaniu palpacyjnym.
Ponieważ guz zawiera znaczną liczbę komórek tkanki łącznej, jego usunięcie nie nastręcza większych trudności. Z drugiej strony złośliwe zwyrodnienie znamion włóknisto-nabłonkowych jest również rzadkie. Rozwój edukacji zwalnia na pewnym etapie i zwykle nie przyspiesza aż do końca życia. Problem w tym, że takie pieprzyki nie są podatne na samoistne znikanie bez pomocy lekarza.
Wyróżnia się następujące rodzaje znamion groźnych dla czerniaka:
- niebieski znamię;
- znamię barwnikowe graniczne;
- znamię barwnikowe olbrzymie;
- znamię Oty;
- znamię dysplastyczne.
Niebieski znamię
Znamię niebieskie ( także niebieski lub Jadassona-Tiche) jest odmianą stanu przedrakowego, ale ogólnie odnosi się do łagodnych formacji. Jest to nagromadzenie melanocytów w grubości skóry, które pojawia się częściej przez całe życie. Zwykle takie mole są pojedyncze, ale opisano również wiele wariantów ( do 4 – 5) formacje. Znamię niebieskie nazywa się, ponieważ jego komórki aktywnie wytwarzają melaninę. W praktyce kolor może się różnić. Mole tego typu występują w kolorach ciemnoniebieskim, ciemnofioletowym, szarym lub czarnym.Kret najczęściej wystaje ponad skórę, ale czasami można go wyczuć w postaci węzła śródskórnego. Formacja ta nie ma jasno określonej lokalizacji statystycznej. Po bliższym przyjrzeniu się można zauważyć wyraźne granice i pewne napięcie skóry. Średnica kreta prawie nigdy nie przekracza 1 cm. Wzrost włosów z niego nie jest typowy.
Pomimo faktu, że w praktyce medycznej zwyrodnienie niebieskiego znamiona w czerniaka nie obserwuje się zbyt często ( częściej po urazie lub nieudanej próbie jego usunięcia), pacjenci z tego typu znamionami powinni poddawać się regularnym badaniom profilaktycznym.
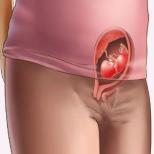
Znamię barwnikowe graniczne
Najczęściej ten typ pieprzyka jest wrodzony. Jedynie w 15–20% przypadków pojawia się w pierwszych latach życia. Istnieją również dowody na rozwój znamienia granicznego w okresie dojrzewania, ale ta opcja jest niezwykle rzadka.W przypadku braku czynników prowokujących formacja rośnie i zwiększa się proporcjonalnie do wzrostu ciała. Średnio jego wymiary sięgają 0,8 - 1,2 cm, a wraz ze wzrostem wzrostu kret może osiągnąć kilka centymetrów średnicy. Zwykle nie unosi się zbytnio nad powierzchnię skóry. Kolor zależy od dużej zawartości melaniny i może być brązowy, fioletowy lub zbliżony do czarnego. W niektórych przypadkach zauważa się koncentryczne pierścienie. W tym przypadku kolor zmienia się w paski od obrzeża do środka. Jednak znak ten nie jest stały i nie występuje we wszystkich znamionach granicznych.
Utwory takie nie mają szczególnie charakterystycznej lokalizacji. Jednak tego typu pieprzyk jest jednym z niewielu występujących na skórze dłoni i podeszew. W badaniu palpacyjnym konsystencja nie różni się zbytnio od sąsiadujących obszarów skóry. Zagęszczenie może wskazywać na początek nowotworu złośliwego, który obserwuje się dość często ( zwłaszcza po urazach lub intensywnych oparzeniach słonecznych).
Znamię barwnikowe olbrzymie
Ten typ pieprzyka trudno pomylić z innymi nowotworami skóry. Po pierwsze, jest ona zawsze wrodzona i zauważalna z reguły już od pierwszych dni życia dziecka. Po drugie, zwiększając się wraz ze wzrostem ciała, kret osiąga większy rozmiar niż inne formacje skórne. Średnio różnią się one od 3 do 7 cm średnicy, ale czasami obejmują cały obszar anatomiczny ( szyja, znaczna część ciała, policzek). Opisano pieprzyki tego typu o wielkości do 35–40 cm, a defekt kosmetyczny pogłębia fakt, że formacja mocno wystaje ponad powierzchnię skóry, co stanowi masywny guz.Kolor gigantycznego znamiona barwnikowego jest zwykle szary lub ciemnobrązowy. W przypadku dużych rozmiarów może się różnić w różnych miejscach. Nie widać żadnego wzoru, a plamy o różnych odcieniach rozmieszczone są chaotycznie. Typowa dla takich formacji jest obecność głębokich pęknięć, rowków i małych brodawek na powierzchni. Często dochodzi do wzmożonego wzrostu włosów z mieszków włosowych na powierzchni znamion, co nie jest tak powszechne w przypadku innych typów.
Leczenie takich znamion jest zwykle przepisywane w celach kosmetycznych. Jednak przypadki nowotworów złośliwych nie są tak rzadkie ( do 10% przypadków). Wynika to z faktu, że formacje o tak dużych rozmiarach są łatwiejsze i częściej ulegają kontuzjom. Zaleca się leczenie chirurgiczne polegające na szerokim wycięciu tkanki nowotworowej i przeszczepieniu skóry ( dla dużych pieprzyków).
Nevus Ota
Znamię Ota należy do niewielkiej grupy zespołów nerwowo-skórnych, w których czynnik nerwowy odgrywa również pewną rolę w rozwoju nowotworu. Ten typ pieprzyka znajduje się wyłącznie na twarzy, w okolicy kości policzkowych lub wzdłuż krawędzi oczodołu. Jest to miejsce o dużej zawartości melaniny. Mniej powszechną opcją jest lokalizacja kilku łączących się formacji na jednym obszarze.Typowe dla tego typu pieprzyków są zmiany w błonie śluzowej oka, wargi, a nawet podniebienia, jeśli znamię osiągnęło dość duży rozmiar. Kolor jest najczęściej czarno-niebieski. Wizualnie plamy pigmentowe w twardówce oka są czasami uderzające ( oko białe) lub w okolicy rogówki.
Możesz podejrzewać znamię Oty, zbierając szczegółowy wywiad medyczny. Ta formacja w większości przypadków jest wrodzona ( Opisano dość rzadkie przypadki wystąpienia choroby w okresie dojrzewania). Ma wyraźne predyspozycje genetyczne i występuje wyłącznie u ludów azjatyckich lub u ich potomków. Co więcej, ten typ pieprzyków występuje najczęściej u Japończyków i Mongołów. Mniej powszechne jest wśród Chińczyków i przedstawicieli narodów Azji Środkowej.
Złośliwe zwyrodnienie takich plam starczych nie jest często obserwowane, ale zostało wiarygodnie potwierdzone w wielu autorytatywnych badaniach. Związane jest to z intensywną ekspozycją na promieniowanie ultrafioletowe. Pacjentom z znamięm Ota trudno jest się przed nim chronić ze względu na stosunkowo duży rozmiar formacji ( kilka centymetrów) i jego położenie.
Znamię dysplastyczne
Formacja ta jest wrodzona w około połowie przypadków. Wielokrotnie obserwowano rodzinne przypadki tej choroby, gdy znamiona tego typu zdiagnozowano u dwóch lub więcej członków tej samej rodziny ( wrodzony zespół dysplastyczny). Uważa się jednak, że możliwe jest ich samoistne pojawienie się w okresie dojrzewania. Aby postawić wstępną diagnozę, należy wyjaśnić, czy u pacjenta w rodzinie zdiagnozowano czerniaka złośliwego. Same formacje rzadko przekraczają średnicę pół centymetra. Pacjent z reguły ma kilka znamion dysplastycznych, ale możliwe są również warianty z pojedynczą formacją.Na ciele tego typu pieprzyki znajdują się w następujących miejscach:
- Górna część pleców;
- dolne kończyny;
- tył ud ( do kości ogonowej);
- fałdy pachwinowe i skóra wokół zewnętrznych narządów płciowych;
- inne lokalizacje ( obserwowane są zauważalnie rzadziej).
Jak wyglądają znamiona?
 W większości przypadków wykrycie jakiegokolwiek rodzaju znamion nie jest zbyt trudne. Ich właściciele sami doskonale wiedzą o nowotworach. Problemy pojawiają się zwykle, gdy pieprzyki nie są nasycone melaniną i nie różnią się kolorem od otaczającej skóry. Ponadto guzy o małych rozmiarach lub w nietypowych miejscach często pozostają niezauważone ( fałdy pachwinowe, pod pachami itp.). We wszystkich tych przypadkach sam pacjent może nie być świadomy swojego problemu.
W większości przypadków wykrycie jakiegokolwiek rodzaju znamion nie jest zbyt trudne. Ich właściciele sami doskonale wiedzą o nowotworach. Problemy pojawiają się zwykle, gdy pieprzyki nie są nasycone melaniną i nie różnią się kolorem od otaczającej skóry. Ponadto guzy o małych rozmiarach lub w nietypowych miejscach często pozostają niezauważone ( fałdy pachwinowe, pod pachami itp.). We wszystkich tych przypadkach sam pacjent może nie być świadomy swojego problemu. W przypadku znamion o normalnej wielkości pojawiają się trudności w rozpoznaniu rodzaju nowotworu. Nawet doświadczeni lekarze czasami nie są w stanie poprawnie sklasyfikować choroby bez mikroskopowej analizy tkanki. Jednak każdy typ ma mniej lub bardziej specyficzne cechy zewnętrzne.
Wizualne różnice między niektórymi rodzajami znamion
| Rodzaj znamienia | Zdjęcie | Krótki opis i charakterystyka |
| Znamiona melanomiczne | ||
| Śródskórne znamię barwnikowe |  | Pieprzyki są małe, zazwyczaj pigmentowane ( namalowany), znajdują się w grubości skóry, ale czasami mogą wystawać nieco ponad jej powierzchnię. Jednocześnie wzór skóry zostaje zachowany, a sam znamię wydaje się popychać górną warstwę skóry od dołu. |
| Znamię brodawkowate |  | Cechą charakterystyczną jest chropowata powierzchnia z licznymi nierównościami, rowkami i brodawkami. Często zlokalizowane na skórze głowy. |
| Galonevus |  | Charakterystyczna jest obecność odbarwionej korony wokół pieprzyka. Jego środek prawie zawsze wznosi się ponad otaczającą powierzchnię skóry. |
| Miejsce mongolskie |  | Pigmentacja może być bardzo intensywna u noworodków i ledwo zauważalna u dorosłych. Plamka osiąga duże rozmiary, ale nie wznosi się ponad powierzchnię skóry. |
| Znamię włóknisto-nabłonkowe |  | Najczęściej okrągłe, o stosunkowo gładkich i regularnych krawędziach. Niekoniecznie mocno pigmentowany, ale może mieć kolor różowawy lub jasnobrązowy. |
| Znamiona niebezpieczne dla czerniaka | ||
| Niebieski znamię |  | Prawie zawsze w pigmentacji tego znamiona można dostrzec niebieskawe lub niebieskawe odcienie. Kret jest niewielki i często stanowi pojedynczą formację. |
| Znamię barwnikowe graniczne |  | Wygląd tego typu pieprzyków może się znacznie różnić. Specyficzną cechą jest koncentryczna zmiana koloru w okręgach od obwodu do środka formacji, ale takie zabarwienie obserwuje się dość rzadko. |
| Znamię barwnikowe olbrzymie |  | Łatwo go odróżnić dzięki dużym rozmiarom, nierównej powierzchni i znacznemu wzniesieniu ponad otaczającą skórę. Na powierzchni takich znamion często obserwuje się wzmożony porost włosów. |
| Nevus Ota |  | Znajduje się w okolicy oczodołu, górnej szczęki lub kości jarzmowej. Równolegle mogą pojawiać się plamy starcze na błonach śluzowych oczu, nosa i jamy ustnej. |
| Znamię dysplastyczne |  | Może znacznie różnić się wyglądem w zależności od pacjenta. Najczęściej mają nieregularny kształt, nierówne krawędzie i nierówny kolor powierzchni. |
Powyższe cechy wizualne odgrywają dużą rolę w procesie diagnozowania znamion. Jednak nawet doświadczeni lekarze z dużym doświadczeniem mogą popełnić błąd w klasyfikacji pieprzyka na podstawie wyglądu. W tabeli wymieniono tylko najczęstsze formy znamion. W praktyce trzeba je odróżniać nie tylko od siebie, ale także od wielu innych formacji skórnych. W związku z tym ważniejsza jest ocena wzrokowa, aby pacjenci wiedzieli, kiedy udać się do lekarza i z jakiego powodu.
Rozpoznanie znamion
 Najważniejszym zadaniem w diagnostyce znamion jest ich wyraźne odróżnienie od nowotworów złośliwych skóry ( przede wszystkim z czerniakiem). Ta ostatnia wymaga pilnej wykwalifikowanej pomocy, ponieważ mówimy o życiu pacjenta. W związku z tym lekarz na wizycie spróbuje wykluczyć nowotwór złośliwy i dopiero potem określi rodzaj znamienia. To ostatnie jest istotne dla prawidłowego rokowania choroby, informowania pacjenta i trybu badań profilaktycznych.
Najważniejszym zadaniem w diagnostyce znamion jest ich wyraźne odróżnienie od nowotworów złośliwych skóry ( przede wszystkim z czerniakiem). Ta ostatnia wymaga pilnej wykwalifikowanej pomocy, ponieważ mówimy o życiu pacjenta. W związku z tym lekarz na wizycie spróbuje wykluczyć nowotwór złośliwy i dopiero potem określi rodzaj znamienia. To ostatnie jest istotne dla prawidłowego rokowania choroby, informowania pacjenta i trybu badań profilaktycznych. W diagnostyce znamion można zastosować następujące rodzaje badań:
- zbieranie historii ( wywiad z pacjentem);
- dane wizualne;
- dermatoskopia;
- oznaczenie izotopem fosforu;
- echografia;
- radiografia;
- termometria;
- biopsja.
Zabieranie historii
Bardzo ważnym źródłem informacji diagnostycznych jest wywiad z pacjentem i zadawanie właściwych pytań. Jest to szczególnie odczuwalne w przypadku diagnozowania nowotworów skóry, gdy inne szybkie metody badawcze nie dostarczają wystarczających danych.Diagnoza każdego specjalisty rozpoczyna się od zebrania wywiadu. W przypadku znamion należy zwrócić uwagę na szereg kwestii, które mogą w pewnym stopniu rozjaśnić sytuację. Po pierwsze, konieczne jest wyjaśnienie historii rodziny. Lekarz ustala, czy któryś z Twoich krewnych ma znamiona lub znamiona. W tym miejscu należy zadać także pytanie o przypadki zdiagnozowania czerniaka w rodzinie. Pozytywny wywiad rodzinny może wyjaśnić sytuację i ułatwić klasyfikację nowotworu.
Po drugie, lekarz na pewno zapyta o obecność czynników zewnętrznych i wewnętrznych, które mogą predysponować do pojawienia się znamion i rozwoju czerniaka. Mówimy o warunkach w miejscu pracy ( hipotermia, narażenie na wysokie temperatury, narażenie na chemikalia lub promieniowanie) i obecność przewlekłych patologii. Jeśli ustalisz, jakie czynniki spowodowały pojawienie się znamienia, łatwiej będzie postawić prawidłową diagnozę i rozpocząć właściwe leczenie.
Dane wizualne
Jak wspomniano powyżej, każdy rodzaj znamienia charakteryzuje się pewnymi objawami wizualnymi. W rezultacie lekarz spróbuje zbadać sam guz tak szczegółowo, jak to możliwe. Często, aby uzyskać wystarczające informacje, konieczne może być dokładne zbadanie nie tylko dotkniętego obszaru, ale całej powierzchni ciała. Jak wspomniano powyżej, niektóre rodzaje pieprzyków charakteryzują się lokalizacją nawet na błonach śluzowych. W związku z tym na pierwszej wizycie u dermatologa lub onkologa, jeśli podejrzewa się czerniaka, konieczne może być badanie jamy ustnej, a także badanie przez odbyt i pochwę.Lekarz ocenia wykryte nowotwory według następujących kryteriów:
- liczba moli;
- rozmiar;
- Lokalizacja;
- kolor;
- konsystencja;
- czas pojawienia się;
- zmian od ostatniej kontroli.
Na podstawie obiektywnego badania formacje łagodne i złośliwe można wyróżnić w następujący sposób:
- formacje o średnicy większej niż 1 cm są częściej podatne na nowotwory złośliwe;
- zaostrzenie krawędzi pieprzyka, utrata prawidłowego kształtu i jego wzrost na boki wskazują na stopniową złośliwą degenerację;
- pojawienie się bólu lub swędzenia w okolicy znamienia, które wcześniej nie powodowało niedogodności;
- pojawienie się małych guzków ( najczęściej czarny i gęsty) na powierzchni kreta;
- szybkie zagęszczenie lub odwrotnie zmiękczenie znamienia ( nie podczas terapii);
- zlokalizować krwawienie na powierzchni znamienia lub pieprzyka ( w tym uwolnienie posoki z utworzeniem skorupy);
- wysuszenie i złuszczanie powierzchni znamienia;
- wypadanie włosów z mieszków włosowych ( jeśli były jakieś na powierzchni kreta);
- stopniowa zmiana koloru ( zwłaszcza jeśli kolor w końcu stanie się nierówny);
- zaczerwienienie skóry i oznaki stanu zapalnego wokół pieprzyka;
- pojawienie się małych, precyzyjnych formacji wokół znamienia.
Dermatoskopia
Dermatoskopia to dokładne badanie nowotworów na powierzchni skóry pacjenta. Odbywa się to za pomocą specjalnego urządzenia, które powiększa obraz kilkadziesiąt razy. Dzięki temu specjalista ma możliwość zauważenia minimalnych zmian na powierzchni znamienia. Obecnie tę metodę badania uważa się za bardzo skuteczną we wczesnej diagnostyce czerniaka. Głównymi zaletami są dość duża zawartość informacyjna przy całkowitej bezbolesności i stosunkowo niskim koszcie zabiegu.Badanie może trwać od 3 – 5 do 15 – 20 minut lub dłużej, w zależności od ilości znamion. Metoda nie ma przeciwwskazań, ponieważ jest bezkontaktowa, to znaczy na pacjenta nie wpływa ani mechanicznie, ani żadne promieniowanie fizyczne.
Najczęściej dermatoskopię przepisuje się podczas pierwszego badania pacjenta i podczas powtarzanych zaplanowanych badań. Nie pozwala na 100% potwierdzenie lub wykluczenie diagnozy, ale może podpowiedzieć lekarzowi, które badania będą w przyszłości najbardziej pouczające.
Oznaczenie izotopu fosforu
Metoda ta jest bardzo czuła, gdyż opiera się na gromadzeniu się radioaktywnego fosforu przez nowotwór złośliwy. Fosfor normalnie bierze udział w procesie podziału komórek. W przypadku czerniaka podział zachodzi bardzo intensywnie, dlatego wzrasta zapotrzebowanie na fosfor. W teście wykorzystuje się izotop, ponieważ jest on łatwy do wykrycia podczas skanowania. U chorych na czerniaka znakowany fosfor gromadzi się intensywniej w okolicy znamion. Wskazuje to na wzmożony podział komórek i pozwala z dużym prawdopodobieństwem potwierdzić diagnozę.Echografia
Echografia polega na badaniu tkanki miękkiej u podstawy i wokół znamienia w celu określenia jego dokładnej wielkości. Niektóre formacje ( szczególnie złośliwy) intensywnie wrastają w grubość skóry, a nawet tkanki tłuszczowej podskórnej. Oczywiście echografia jest przepisywana tylko w przypadku znamion o wystarczająco dużych rozmiarach. Większość ultrasonografów po prostu nie wykryje płaskich pieprzyków o wielkości kilku milimetrów. Ponadto dokładność badania będzie dość niska, jeśli gęstość tkanki znamienia będzie taka sama jak gęstość otaczających tkanek. W takim przypadku bardzo trudno jest uchwycić granicę nowotworu. W związku z tym echografia jest zalecana jako przygotowanie do zabiegu chirurgicznego polegającego na usunięciu dużych znamion i nie ma szerokiego praktycznego zastosowania w procesie diagnostycznym.Radiografia
W procesie diagnozowania czerniaka konieczne może być także wykonanie badania RTG. W takim przypadku lekarz musi mieć dostęp do specjalnego sprzętu, ponieważ standardowe aparaty rentgenowskie nie dostarczą niezbędnych informacji. Zdjęcie jest wykonywane ze zwiększoną czułością urządzenia w różnych projekcjach i przy powiększeniu 5–10 razy. Ta metoda pozwala zobaczyć i ocenić strukturę tkanki samego znamienia. W przypadku zwyrodnienia złośliwego będzie ono niejednorodne z dużą liczbą małych ubytków lub zagęszczeń. Metoda nie ma praktycznie żadnych przeciwwskazań, ponieważ dawka promieniowania, jaką otrzyma pacjent podczas badania, jest niezwykle mała.Termometria
Termometria to lokalny pomiar temperatury skóry za pomocą specjalnego urządzenia. Uważa się, że wzrost wszelkich form nowotworowych ( zarówno łagodne, jak i złośliwe) towarzyszy niewielki wzrost temperatury. Wyjaśnia to aktywny metabolizm, który zawsze towarzyszy procesowi podziału komórek. Podczas termometrii miejscowej porównuje się temperaturę na powierzchni skóry w obszarach zdrowych i na powierzchni nowotworów. Średnio w przypadku znamion łagodnych różnica będzie się wahać w granicach 1 stopnia. W przypadku złośliwego zwyrodnienia guza i rozwoju czerniaka różnica lokalnych wskaźników temperatury może wynosić do 2–2,5 stopnia.Ta metoda badawcza jest bezbolesna, szybka i dość dokładna. Wielu lekarzy próbuje ponownie przepisać termometr lokalny podczas regularnego monitorowania pacjenta, aby móc porównać zmiany wskaźników w czasie. Bezpośrednio podczas zabiegu należy zwrócić uwagę na komfortowe warunki otoczenia, ponieważ mogą one znacznie zniekształcić wyniki badania.
Biopsja
Biopsja jest najbardziej wiarygodną metodą określenia rodzaju znamienia i wykrycia pierwszych oznak złośliwego zwyrodnienia w czerniaka. Dokładność metody przy prawidłowym wykonaniu zabiegu sięga prawie 100%. Biopsja polega na pobraniu fragmentu tkanki guza do analizy. Za pomocą barwienia z powstałej próbki wytwarza się specjalną substancję, wygodną do badania mikroskopowego. Następnie lekarz na podstawie rodzaju komórek, ich lokalizacji i kształtu wyciąga wniosek na temat natury tego nowotworu.Istnieją dwa główne typy biopsji:
- Biopsja igłowa. Zabieg ten polega na pobraniu kawałka tkanki za pomocą specjalnej igły. Komórki pobiera się punktowo i w ograniczonych ilościach, dlatego zawartość informacyjna metody jest ograniczona. Jednak w większości przypadków wystarczy to do postawienia prawidłowej diagnozy i zapewnienia pacjentowi prawidłowego rokowania co do rozwoju choroby. Zabieg zazwyczaj wykonywany jest w znieczuleniu miejscowym ( przeciwbólowy).
- Całkowita biopsja wycinająca. Metodę tę można sklasyfikować jako metodę diagnostyczną i terapeutyczną. Faktem jest, że usuwa guz do późniejszego badania histologicznego. Dokładność tej metody jest najwyższa, ponieważ lekarz dysponuje wystarczającą ilością materiału. Ta metoda diagnostyczna ma zastosowanie wyłącznie do znamion powierzchownych o wielkości do 0,5 - 1 cm, usuwanie odbywa się zwykle w znieczuleniu ogólnym. Celem badania pieprzyka po jego usunięciu jest wykrycie oznak przemiany w czerniaka. Jeśli zostaną znalezione, pacjentowi przepisuje się chemioterapię, ponieważ guz może pojawić się ponownie.
Alternatywą dla biopsji jest badanie cytologiczne śladu znamienia. W tym przypadku lekarz uzyskuje materiał poprzez zeskrobanie komórek z powierzchni znamiona lub po prostu dociśnięcie szklanego szkiełka do formacji. Ta metoda jest szczególnie pouczająca, jeśli na powierzchni występują wydzieliny lub owrzodzenia. Analiza cytologiczna odcisku znamion daje mniej informacji niż biopsja, ale nie wymaga znieczulenia i jest łatwiejsza do wykonania.
Testy diagnostyczne, takie jak pełna morfologia krwi, biochemiczne badanie krwi lub badanie moczu na znamiona, zwykle nie są przepisywane, ponieważ w tej patologii nie obserwuje się żadnych konkretnych zmian. Czasami badania te wykonuje się przed biopsją lub zabiegiem chirurgicznym mającym na celu usunięcie guza. W tym przypadku celem badania jest ocena funkcjonowania narządów i układów wewnętrznych organizmu. Czasem pozwalają na rozpoznanie przeciwwskazań do zabiegu i niektórych chorób przewlekłych, które mogą mieć wpływ na przebieg choroby.
Jeżeli znamiona pojawią się na tle chorób przewlekłych lub infekcji, konieczne może być powtórne wykonanie badań krwi i moczu, a także badań bakteriologicznych. Są niezbędne do prawidłowego leczenia podstawowej patologii, ponieważ znamiona w tym przypadku są uważane za objaw i nie wymagają pilnego leczenia.
Leczenie znamion
 Leczenie znamion rozpoczyna się po zakończeniu wszystkich procedur diagnostycznych ( najlepiej z biopsją tkanki). Leczenie farmakologiczne praktycznie nie jest stosowane, ponieważ nie ma wyraźnego wpływu na powstałe nowotwory. Jeśli znamiona pojawiają się na tle innych patologii, zaleca się leczenie różnymi lekami. Leczenie samych znamion z reguły polega na ich usunięciu.
Leczenie znamion rozpoczyna się po zakończeniu wszystkich procedur diagnostycznych ( najlepiej z biopsją tkanki). Leczenie farmakologiczne praktycznie nie jest stosowane, ponieważ nie ma wyraźnego wpływu na powstałe nowotwory. Jeśli znamiona pojawiają się na tle innych patologii, zaleca się leczenie różnymi lekami. Leczenie samych znamion z reguły polega na ich usunięciu. Istnieją następujące metody leczenia znamion:
- chirurgiczne usunięcie pieprzyka;
- leczenie środkami ludowymi;
- środki zapobiegawcze w przypadku odmowy wydalenia.
Chirurgiczne usunięcie pieprzyka
Leczenie znamion w większości przypadków polega na usunięciu guza. Można go przepisać ze względów medycznych lub na wniosek pacjenta w przypadku wyraźnego defektu kosmetycznego. Wskazania medyczne do tego są uważane za oznaki złośliwego zwyrodnienia pieprzyka. Usunięcie guza w większości przypadków nie nastręcza poważnych problemów. Tego typu operacje wykonują nie tylko dermatolodzy, ale także wiele salonów kosmetycznych. Głównym wymaganiem przed interwencją jest wykluczenie czerniaka lub innych rodzajów nowotworów złośliwych. W takim przypadku wymagane będzie nie tylko usunięcie guza, ale także późniejszy intensywny cykl leczenia. W przypadku podejrzenia czerniaka dermatolodzy i kosmetolodzy nie powinni podejmować się operacji bez konsultacji z onkologiem.Usuwanie pieprzyków można wykonać na następujące sposoby:
- Wycięcie tkanki. Wycięcie tkanki wykonuje się za pomocą zwykłego skalpela. Chirurg usuwa przerośnięte komórki barwnikowe i część skóry wokół ( do kilku centymetrów). Operację przeprowadza się w znieczuleniu miejscowym lub ogólnym, w zależności od umiejscowienia pieprzyka i jego wielkości. Po usunięciu w miejscu znamienia może powstać blizna ( nawet przy założeniu niewidocznego szwu śródskórnego). Wszystko to doprowadziło do tego, że w ostatnich latach chirurgiczne usuwanie łagodnych znamion prawie w ogóle nie jest stosowane.
- Kriodestrukcja. Kriodestrukcja to zamrożenie tkanki. W takim przypadku komórki przestają się dzielić i umierają. Zamrożony obszar tkanki jest usuwany bez uszkadzania znajdującej się pod nią skóry. Zaletą tej metody jest to, że jest ona bezbolesna i po zabiegu nie pozostaje żadna blizna. Jednak w przypadku kriodestrukcji istnieje duże prawdopodobieństwo, że znamię nie zostanie całkowicie usunięte, co może prowadzić do jego ponownego rozwoju. Dlatego jest przepisywany głównie na małe znamiona zlokalizowane powierzchownie.
- Operacja laserowa. Chirurgia laserowa jest prawdopodobnie najczęstszą metodą usuwania znamion. Za pomocą lasera następuje odparowanie cieczy z tkanki, co prowadzi do śmierci komórki. Zabieg ten zwykle wykonuje się bez łagodzenia bólu. Podczas usuwania pacjent może odczuwać lekkie mrowienie lub ciepło. Zaletą zabiegu jest to, że można go z powodzeniem zastosować w przypadku dużej liczby znamion. Po usunięciu nie pozostają żadne blizny ani blizny. Problemem mogą być tylko znamiona o znacznych rozmiarach ( o średnicy większej niż 1-2 cm). Odparowanie tej ilości tkanki trwa dłużej i czasami nie może zostać całkowicie zakończone ( część znamienia pozostaje i może ponownie urosnąć). W takich przypadkach lepiej jest skorzystać z regularnego usuwania pieprzyków.
- Elektrokoagulacja. Elektrokoagulacja to proces pod wieloma względami podobny do laserowego odparowania tkanki. Komórki ulegają zniszczeniu pod lokalnym wpływem prądu elektrycznego. Metodę tę stosuje się również głównie do usuwania małych formacji.
Środki ludowe
Biorąc pod uwagę, że rokowanie w przypadku większości znamion jest korzystne, można podjąć próbę ich usunięcia za pomocą tradycyjnej medycyny. Wcześniej w każdym przypadku konieczna jest wizyta u dermatologa lub onkologa, aby wykluczyć stany przednowotworowe lub złośliwe zwyrodnienie znamion. W takich przypadkach zaniedbanie tradycyjnej medycyny może znacznie pogorszyć przebieg choroby, a nawet stanowić zagrożenie dla życia pacjenta.Istnieją następujące tradycyjne metody usuwania pieprzyków:
- ołówek lapisowy. Lapis to alternatywna nazwa azotanu srebra. Substancja ta stosowana jest w medycynie od setek lat do kauteryzacji i dezynfekcji ran oraz innych zmian skórnych. W medycynie tradycyjnej środek ten nie jest zbyt powszechny, ponieważ istnieją skuteczniejsze preparaty srebra o podobnym działaniu. Znamiona należy kauteryzować lapisem 1–2 razy dziennie, aż do pojawienia się oznak redukcji guza. Ponieważ do usuwania znamion stosuje się stężony azotan srebra, nie należy go stosować przez dłuższy czas. Jeśli po 2-3 tygodniach od rozpoczęcia zabiegów kret nie ustąpi, należy poszukać innych metod leczenia.
- Sok z glistnika. Sok z glistnika ma także właściwości dezynfekujące i kauteryzujące, co może pomóc w walce z niektórymi rodzajami znamion. Produkt ten stosuje się kilka razy dziennie, nakładając cienką warstwę na powierzchnię guza. Ponieważ sok z glistnika nie ma wystarczającej lepkości i może szybko się zużyć lub odparować, czasami miesza się go z wazeliną. Rezultatem jest mieszanka, która będzie najskuteczniejsza w walce z kretami.
- Esencja octowa. Leczenie znamion za pomocą esencji octu jest skuteczniejszym lekarstwem niż lapis lub glistnik. Może wyeliminować guz w ciągu tygodnia. Działanie esencji polega na kauteryzacji tkanek kwasem octowym, który stanowi 70–80% substancji. Kauteryzacja może być bolesna. Nie należy tego robić częściej niż raz dziennie. Po zabiegu kauteryzowany obszar należy zabandażować czystym bandażem, aby uniknąć infekcji. Kauteryzacja esencją octową jest obarczona resztkowymi defektami po usunięciu pieprzyków.
- Olej konopny. Olej konopny sprzyja parowaniu tkanek, dzięki czemu można spróbować usunąć znamiona. Konieczne jest smarowanie formacji 3 – 4 razy dziennie przez kilka tygodni. Nie dochodzi do bezpośredniego niszczenia tkanek, dlatego zabieg jest całkowicie bezbolesny. W praktyce skuteczność tej metody wynosi około 3–5%, w zależności od wielkości i kształtu pieprzyków.
- Sok cytrynowy. Działanie soku z cytryny opiera się również na kauteryzacji nowotworu kwasem. Jednakże stężenie kwasu nie jest na tyle wysokie, aby spowodować bezpośrednie zniszczenie tkanki. Kret należy smarować co najmniej 4 – 5 razy dziennie. W niektórych przypadkach znamię może zniknąć w ciągu kilku tygodni.
Środki zapobiegawcze w przypadku odmowy wydalenia
Jak już wyjaśniono powyżej, niektóre rodzaje znamion zalicza się do stanów przednowotworowych, które w przyszłości grożą zwyrodnieniem złośliwym. Aby tego uniknąć, należy przestrzegać szeregu środków zapobiegawczych, które zmniejszają prawdopodobieństwo zachorowania na raka.Zapobieganie rakowi skóry sprowadza się do następujących zasad:
- Ograniczona ekspozycja na bezpośrednie działanie promieni słonecznych. W tym przypadku znaczenie ma intensywność promieniowania ultrafioletowego, które sprzyja mutacjom komórkowym. Zwykłe oparzenia słoneczne po długotrwałym opalaniu również odgrywają rolę. Takich szkodliwych skutków powinny unikać nawet osoby zdrowe, bez nowotworów skóry. Pacjenci z znamionami nie powinni tylko długo się opalać, ale dodatkowo zabezpieczyć znamiona plastrem lub szmatką.
- Walka z suchą skórą. Sucha skóra predysponuje również do złośliwych zmian komórkowych w tkance znamionowej. W związku z tym zaleca się stosowanie specjalnych środków nawilżających. Aby wybrać produkt wysokiej jakości, możesz skonsultować się z dermatologiem lub kosmetologiem.
- Terminowe leczenie chorób skóry. Istnieje wiele chorób dermatologicznych, które mogą przyczyniać się do złośliwego zwyrodnienia znamion. Objawy skórne patologii zakaźnych lub ogólnoustrojowych czasami mają podobny efekt. W rezultacie pacjenci z znamionami potrzebują, gdy pojawią się pierwsze objawy ( wysypka, utrzymujące się zaczerwienienie, swędzenie, łuszczenie się) skonsultuj się z lekarzem.
- Ochrona przed urazami mechanicznymi. Jeśli pieprzyk znajduje się na dłoni, stopie, szyi lub w innym miejscu narażonym na częste obciążenia mechaniczne, zaleca się usunięcie tego narośla. Regularne urazy i w efekcie stany zapalne przyczyniają się do rozwoju raka skóry. Jeśli usunięcie znamienia jest niemożliwe lub nie chce się go usunąć, warto przynajmniej zabezpieczyć je plastrem.
- Ochrona przed narażeniem na czynniki rakotwórcze. Szereg związków chemicznych stosowanych w życiu codziennym lub w przemyśle może mieć działanie mutagenne ( wywołać rozwój raka). Jeśli masz pieprzyki, konieczne jest ograniczenie kontaktu skóry z takimi związkami. Jeśli to możliwe, zaleca się unikanie innego rodzaju kontaktu organizmu z czynnikami rakotwórczymi ( wdychanie, spożycie). Palenie w tym przypadku również można uznać za czynnik ryzyka. Udowodniono, że produkty spalania tytoniu zawierają także pewne substancje rakotwórcze.
- Regularna konsultacja z lekarzem. Przestrzeganie wszystkich powyższych zasad nie zwalnia pacjenta z konieczności regularnych badań profilaktycznych u dermatologa lub onkologa. Zalecana częstotliwość konsultacji to raz w roku. W razie potrzeby specjalista sam powiadamia pacjenta o konieczności częstszych badań.
Histologiczny znak znamiona barwnikowego granicznego to nagromadzenie melanocytów w najniższej warstwie naskórka na granicy skóra właściwa i naskórek. Powoduje to charakterystyczny obraz dermoskopowy zwany siecią barwnikową. Sieć pigmentowa jest jednym z najczęstszych dermoskopowych objawów melanocytowych formacji skóry.
Wyróżnia się typową sieć pigmentową i nietypową. Pierwsza charakteryzuje się równomiernym rozmieszczeniem pigmentu w znamieniu, komórki sieci mają w przybliżeniu tę samą wielkość i kształt, a mostki pigmentowe są cienkie i wyraźne. Sieć nietypowa charakteryzuje się nierówną grubością i długością mostów, nierównomierną kolorystyką, nieciągłością i rozmyciem w niektórych obszarach. Komórki w takiej sieci mają różnorodne kształty i rozmiary. Nietypowa sieć jest częstą cechą dysplazji melanocytowej i czerniaka.
Klinicznie znamię graniczne Jest to płaska formacja, która nie wznosi się ponad powierzchnię skóry, najczęściej w kolorze brązowym. Struktura powierzchni formacji nie różni się od struktury zdrowej skóry.

Niekorzystnym tłem w tym przypadku jest ogniskowa pigmentacja otaczającej skóry – konsekwencja powtarzających się fotouszkodzeń. Fototyp skóry wg Fitzpatricka – II. Formacje takie podlegają obserwacji w dynamice.

Sieć pigmentów zawiera obszary z komórkami o różnych rozmiarach i kształtach, ale ogólnie obraz odpowiada nieszkodliwemu znamieniu granicznemu.

Jedynym objawem dermoskopowym jest typowa sieć barwnikowa. Na brzegach znamienia stopień pigmentacji jest wyższy, a siatka bardziej kontrastowa. Jasne plamki w środkowej części to mieszki włosowe.
Znamię graniczne jest bardzo podobne do ciemnej plamki, która pojawia się na górnej warstwie skóry. Jest całkowicie płaska i nie wystaje ponad powierzchnię. Pierwotnie odnosi się do zmiany koloru skóry. Zawiera komórki zawierające dość dużo melaniny. W rezultacie nie wydostał się, ale pozostał między warstwami skóry. Bardzo często takie znamiona nazywane są znamionami. Mogą pojawić się na ciele człowieka zaraz po urodzeniu lub później. Jeśli jest ich dużo lub pojawiają się w dużych ilościach, należy skonsultować się z lekarzem. Zwykle ten typ formacji jest łagodny, ale występują również inne patologie. Jak wygląda znamię graniczne?
Dlaczego pojawiają się na ciele?
Specjalne komórki wytwarzające melaninę nazywane są melanocytami. Z tego właśnie powstają graniczne znamiona. Pojawiają się w fałdzie nerwowym i wnikają w skórę. Niektóre z nich pojawiają się na różnych błonach śluzowych, dlatego można określić kolor oczu danej osoby. Inne koncentrują się w skórze, wtedy nabiera ona określonego odcienia.
W naturze istnieją komórki, które powstają bez procesu i nie wydobywa się z nich pigment. Dlatego jest usuwany z niektórych obszarów skóry i tworzą się plamy pigmentowe.
Wszystkie plamy pojawiające się na ciele i posiadające pigmentację można podzielić na kilka grup:
- Grupa graniczna. Występują podczas podziału i rozmnażania, ale jeśli występuje opóźnienie między warstwami skóry.
- Grupa mieszana. W tym przypadku komórki znajdują się w głębokiej warstwie, zwanej warstwą podstawową.
- Plamy śródskórne wnikające głęboko w skórę właściwą.
Zauważono, że jeśli komórki wnikną bardzo głęboko, znamię stanie się bardziej wypukłe. Dlaczego tak się dzieje i jak się charakteryzuje?
Oznaki znamion
W ciągu życia na ciele człowieka może pojawić się wiele rodzajów pieprzyków.
Te z pogranicza można wyróżnić po charakterystycznych cechach:
- badając znamię graniczne, wyraźnie widać, że znajduje się on nad powierzchnią skóry. Ale w swoim kształcie nie wystają ponad niego, ale wyglądają jak plamy. Czasem mogą przypominać niewielkie wzniesienia;
- Najczęściej znamię graniczne występuje na kończynach, tułowiu i twarzy. Występuje także na narządach płciowych. Może rozwinąć się w dużą plamkę pigmentową na dowolnej powierzchni z wyjątkiem dłoni, podeszew i narządów układu rozrodczego. Niektórzy eksperci są zdania, że w tych miejscach ich odrodzenie jest niemożliwe;
- Pojawienie się kilku plam pigmentowych z takimi objawami jednocześnie następuje w okresie dojrzewania biologicznego. Czasami zaczynają unosić się ponad powierzchnię skóry;
- po dotknięciu plama jest gładka i sucha;
- formacje mogą mieć od 1 milimetra do kilku centymetrów. Ale gdy rozmiar osiągnie 1 cm, diagnozuje się powstawanie nietypowego pieprzyka;
- znamię graniczne ma charakterystyczną różnicę w postaci braku nawet najmniejszego włosa;
- kolor waha się od żółtawego odcienia do ciemnobrązowego. Dzieje się tak za sprawą ilości zawartej w nich melaniny. Zwykle mają jasne odcienie.
- jeśli cień jest ciemny, rozpoznaje się znamię kokardowe. Kolor będzie dość głęboki, a wzrost może przypominać kształt pierścienia.
Nie musisz samodzielnie stawiać diagnozy. Ważne jest, aby skontaktować się ze specjalistą, który dokładnie określi rodzaj nowotworu.
Podobieństwa z innymi kretami
 W jaki sposób znamię graniczne będzie podobne do innych pieprzyków? Na skórze pacjenta pojawiają się plamy pigmentowe lub pieprzyki, wszystkie mogą różnić się charakterem powstawania lub mieć wspólne właściwości.
W jaki sposób znamię graniczne będzie podobne do innych pieprzyków? Na skórze pacjenta pojawiają się plamy pigmentowe lub pieprzyki, wszystkie mogą różnić się charakterem powstawania lub mieć wspólne właściwości.
Lekarze zwracają uwagę na następujące podobieństwa:
- Pod względem cech zewnętrznych mogą przypominać piegi, które czasami pojawiają się całymi plamami.
- Mogą przypominać łagodny nowotwór, który powstaje z komórek tkanki naczyniowej. Będzie miękki w dotyku.
- Ciemnobrązowy rogowacenie pojawiające się u osób starszych. Są szorstkie, a na ich powierzchni widoczna jest wydzielina gruczołów łojowych.
Aby określić rodzaj guza, należy udać się do lekarza. Niebezpieczeństwo polega na możliwości odrodzenia się. Czerniak czasami rozwija się w miejscu znamion granicznych.
W której:
- pacjent nie odczuwa bólu;
- Kolor pieprzyka może się zmienić;
- zmieni swoje kontury;
- powierzchnia stanie się szorstka w dotyku.
Objawy te można nazwać łagodnymi, a przy dużym opóźnieniu w otrzymaniu opieki medycznej choroba będzie postępować.
 Proces ten może zachodzić pod pewnymi warunkami. Najczęściej jest to uszkodzenie znamienia granicznego. Zwłaszcza jeśli znajduje się na dłoniach i podeszwach. W tych miejscach istnieje możliwość kontuzji na skutek źle dobranego lub niewygodnego obuwia. Dlatego zaleca się wcześniejsze usunięcie plam.
Proces ten może zachodzić pod pewnymi warunkami. Najczęściej jest to uszkodzenie znamienia granicznego. Zwłaszcza jeśli znajduje się na dłoniach i podeszwach. W tych miejscach istnieje możliwość kontuzji na skutek źle dobranego lub niewygodnego obuwia. Dlatego zaleca się wcześniejsze usunięcie plam.
Postawienie diagnozy
Diagnozę stawia się podczas wizyty u dermatologa.
Co zrobi lekarz:
- Badane jest całe ciało pacjenta. Lekarz musi dowiedzieć się, ile jest znamion. W razie potrzeby stosuje się dermatoskop.
- Jeśli to możliwe, można zastosować nowoczesną spektrofotometryczną analizę śródskórną.
- Wykonanie biopsji jest niewłaściwe, ta metoda badania może wywołać proces zwyrodnienia znamion w formację złośliwą.
Specjalista bada kret pod mikroskopem. Tego typu diagnostyka pozwala określić rodzaj formacji, wykryć jej rdzeń i dokładnie określić jego kształt. Czasami pojawia się patologia, a plama wrodzona będzie miała luźną strukturę lub będzie rozproszona w górnej warstwie skóry.
Aby zapobiec powikłaniom, musisz:
- monitoruj pojawianie się nowych plam na ciele. Jeśli się pojawią, skonsultuj się ze specjalistą;
- na zalecenie lekarza usuń pojawiające się znamiona. W tym przypadku stosuje się nowoczesne metody, ale czasem wskazane jest zastosowanie konwencjonalnej chirurgii.
Należy kontaktować się wyłącznie z doświadczonymi specjalistami i placówkami medycznymi. Z usług salonów kosmetycznych możesz skorzystać tylko wtedy, gdy masz pełne zaufanie do ich profesjonalizmu.
Znamię barwnikowe graniczne to łagodna pigmentowana formacja nie większa niż 1 cm, szara, brązowa lub czarna. Mówiąc najprościej, jest to zwykły kret. Znamię graniczne nie ma wyraźnej lokalizacji i może pojawić się na dowolnej części ciała. Patologia ma najczęściej charakter pojedynczy, formacje wielokrotne pojawiają się znacznie rzadziej.
Zazwyczaj znamię graniczne ma etiologię wrodzoną, ale czasami pojawia się w okresie niemowlęcym, w okresie dojrzewania, a nawet później. Powierzchnia znamienia granicznego jest gładka i równa. Cechą charakterystyczną znamienia granicznego jest brak włosów na jego powierzchni. Inną charakterystyczną cechą jest jego lokalizacja na dłoniach i podeszwach. Inne rodzaje znamion nigdy nie pojawiają się w tych miejscach.
Powoduje
Wiodącą rolę w występowaniu tego schorzenia odgrywają zaburzenia dojrzewania i migracji melanocytów. Znamię graniczne składa się z komórek zawierających duże ilości melaniny. Melanocyty rozprzestrzeniają się z warstwy podstawnej naskórka, migrują i tworzą znamię barwnikowe o granicy granicznej.
Czynniki, które mogą wywołać rozwój znamion obejmują dziedziczną predyspozycję i promieniowanie UV. W przeciwieństwie do zwykłych komórek, melanocyty tworzące znamię barwnikowe o granicy granicznej nie mają procesów przenoszących melaninę do otaczających komórek. Wydają się skupiać w sobie cały pigment.
Z tego powodu można powiedzieć, że melanocyty tworzące znamię graniczne mają słabą zdolność metaboliczną.
Obraz kliniczny
Na wczesnym etapie rozwoju zwykły kret pojawia się jako jasnożółta plama z okrągłymi, wyraźnymi granicami. Ma gładką powierzchnię pozbawioną włosków. Średni rozmiar znamienia granicznego wynosi około 0,2-0,5 cm.
W trakcie rozwoju kret może przekształcić się w płaskie guzki lub złożone znamiona śródskórne. Według statystyk 35% wszystkich znamion granicznych może przekształcić się w chorobę złośliwą, czyli czerniaka. Jednym z rodzajów znamienia granicznego jest znamię kokardowe.
Charakteryzuje się stopniowym nasycaniem pigmentacji wzdłuż krawędzi, tworząc na skórze osobliwy wzór w postaci koncentrycznych pierścieni. Zwyrodnienie znamion w czerniaka lub inną postać choroby złośliwej można ocenić na podstawie zmian koloru, szybkiego wzrostu znamion, pojawienia się owrzodzeń, nierównych krawędzi, pęknięć i guzków.
Diagnostyka
Chorobę diagnozuje dermatolog na podstawie badania na podstawie objawów klinicznych. Aby nie popełnić błędu podczas stawiania diagnozy, stosuje się dermatoskopię. Istotą metody jest zastosowanie specjalnego mikroskopu fluorescencyjnego, który kilkukrotnie powiększa obraz.
Inną metodą diagnostyczną jest siaskopia. Siaskop pomaga ustalić prawdziwy obraz formacji (struktura znamienia, kolor, skłonność do złośliwości). Badania histologiczne nie są przeprowadzane w przypadku znamion granicznych, ponieważ ich uszkodzenie może wywołać rozwój choroby złośliwej. Biopsję wykonuje się po usunięciu znamienia.
Znane są jednak przypadki zwyrodnienia znamion w nowotwór złośliwy po ich chirurgicznym usunięciu.
Konieczne jest odróżnienie tej patologii od następujących chorób pigmentowych:
- plamy starcze;
- piegi;
- niebieskie znamiona;
- rogowacenie łojotokowe;
- melanoza Dubreuila;
- znamiona Settona;
- naczyniak jamisty.
Należy przeprowadzić diagnostykę różnicową pomiędzy znamięm granicznym a czerniakiem wczesnym. Przy identyfikacji czerniaka zwraca się uwagę na fakt, że guz nowotworowy rozwijał się przez długi czas w miejscu znamienia barwnikowego, co nie powodowało żadnych subiektywnych odczuć. Zazwyczaj znamiona rozwijają się powoli od urodzenia, w zależności od wagi osoby. Jednak mechaniczne uszkodzenie znamienia jest jednym z głównych czynników złośliwości kreta.
Leczenie choroby
Osoby ze znamieniem barwnikowym o granicy granicznej powinny poddawać się regularnym badaniom lekarskim. Jak każda inna łagodna choroba skóry, nie wymaga pilnego usunięcia. Ale powinieneś wiedzieć, że ta patologia należy do grupy niebezpiecznej dla czerniaka. Wielu ekspertów jest skłonnych wierzyć, że najlepszym sposobem zapobiegania czerniakowi jest jego chirurgiczne usunięcie, zwłaszcza gdy pieprzyk zlokalizowany jest w obszarach o większym urazie.
Jednocześnie usunięcie znamienia, nawet chirurgiczne, może spowodować jego złośliwość. W takim przypadku należy przeprowadzić szczegółowe badanie pieprzyka i skonsultować się z dermatologiem-onkologiem.

Wśród metod usuwania znamion barwnikowych granicznych dominują:
- chirurgiczny;
- laser;
- fala radiowa.
Inne metody, takie jak elektrokoagulacja i kriodestrukcja znamienia, nie są wskazane. Wielu ekspertów jest skłonnych wierzyć, że powyższe metody powodują poważne uszkodzenie tkanki, co może wywołać rozwój czerniaka w miejscu usuniętego znamienia.
Usunięcie znamion za pomocą lasera na dwutlenek węgla nie pozostawia blizn na skórze. Ale tę metodę stosuje się tylko wtedy, gdy lekarz ma całkowitą pewność co do łagodnej etiologii znamienia.
Jeśli rozmiar znamion nie przekracza 5 mm, stosuje się metodę fal radiowych. Usuwa się go nożem radiochirurgicznym. Metoda ta, podobnie jak laserowa, nie wymaga zakładania szwów.
Jeśli podejrzewa się złośliwe zwyrodnienie znamion, należy je pilnie usunąć. Usunięty materiał przesyłany jest do analizy histologicznej.
Zapobieganie
Zapobieganie chorobie polega na systematycznych badaniach profilaktycznych, ponieważ właściciele znamienia barwnikowego granicznego są zagrożeni ze względu na jego złośliwość. Z tego powodu dermatoskopię znamion wykonuje się co sześć miesięcy. Osobom z grupy ryzyka nie wolno narażać się na długotrwałe działanie promieni UV i zaleca się stałe stosowanie filtrów przeciwsłonecznych o wysokim współczynniku ochrony.
Znamię (znamię niekomórkowe, znamię pigmentowane, nowotwór nowotwór, piętno) - pigmentowana (kolorowa) formacja na skórze, która obejmuje komórki znamion (pigmentowe). Znamiona są nowotworami łagodnymi, większość badaczy wiąże ich występowanie z migracją w okresie embrionalnym prekursorów komórek barwnikowych (melanoblastów) z rurki neuroektodermalnej do warstwy podstawnej naskórka.
Znamię jest szczególnie interesujące ze względu na fakt, że w miejsce istniejącego wcześniej znamiona łagodnego wrodzonego lub nabytego często rozwija się tak groźny nowotwór złośliwy, jak czerniak.
Prawie wszyscy ludzie mają różne wrodzone i nabyte nowotwory nevoidalne. Ponad 90% populacji ma barwnikowe nowotwory skóry. Średnia liczba znamion u każdej osoby wynosi 20 i waha się od 3 do 100, a ich liczba zwykle wzrasta wraz z wiekiem. Nie wszystkie znamiona mogą potencjalnie przerodzić się w czerniaka, dlatego zwykle dzieli się je na czerniaka niebezpiecznego i czerniaka nieniebezpiecznego.
Znamiona groźne dla czerniaka występują znacznie rzadziej (ok. 10%) niż znamiona niegroźne dla czerniaka. Znamiona te nie różnią się wiekiem pacjentów, lokalizacją zmian i innymi danymi klinicznymi i anatomicznymi. Należy wziąć pod uwagę, że nie jest możliwe przeprowadzenie diagnostyki różnicowej na podstawie stopnia pigmentacji zmiany. Różne urazy - mechaniczne, chemiczne, popromienne, zarówno ostre, jak i powtarzające się, mogą być czynnikami powodującymi przekształcenie niektórych typów znamion w czerniaka, głównie granicznego lub innego czerniaka niebezpiecznego. W związku z tym surowo przeciwwskazana jest biopsja podejrzanego elementu skóry, a także jego leczenie kosmetyczne metodami bezpośrednio traumatycznymi (częściowe usunięcie, elektrokoagulacja, krioterapia, narażenie na czynniki chemiczne i inne). Odsetek chorych na czerniaka, u których występują wyraźne oznaki urazu poprzedzającego rozwój nowotworu (po niecałkowitym kosmetycznym usunięciu znamion barwnikowych, przypadkowym urazie) waha się od 20 do 78%. Biopsja lub niecałkowite usunięcie zmiany w celu odróżnienia znamiona groźnego dla czerniaka od czerniaka lub innych zmian skórnych jest niedopuszczalne.
Ogólne zasady leczenia nowotworów barwnikowych
Wszelkie pigmentowane narośla skórne wymagają szczególnej uwagi. Większą ostrożność należy zachować w przypadku znamion zlokalizowanych w urazowych obszarach skóry, a także w przypadku znamion wcześniej uszkodzonych, które szybko rosną lub gwałtownie zmieniają swoją pigmentację.
Taktyka terapeutyczna znamion barwnikowych sprowadza się przede wszystkim do kategorycznego odrzucenia wszelkich traumatycznych metod leczenia: elektrokoagulacji, kriodestrukcji i stosowania różnych roztworów kauteryzujących.
Leczenie nowotworów barwnikowych polega na radykalnym chirurgicznym wycięciu zmiany w obrębie niezmienionej skóry. Zastosowanie nowoczesnych, bezurazowych materiałów szewnych oraz zasad chirurgii estetycznej pozwala na uzyskanie ledwo zauważalnych blizn pooperacyjnych. Leczenie chirurgiczne (wycięcie wzdłuż krawędzi formacji), a także różne manipulacje kosmetyczne (kriodestrukcja, chemodestrukcja) nowotworów wolnych od czerniaka nie niosą ze sobą ryzyka transformacji złośliwej tych formacji.
Zupełnie inną taktykę stosuje się w przypadku znamion groźnych dla czerniaka. W przypadku podejrzenia nowotworu groźnego dla czerniaka należy natychmiast skierować pacjenta do onkologa! Taktykę i technikę interwencji chirurgicznej określa lokalizacja i wielkość znamion barwnikowych niebezpiecznych dla czerniaka. Za najlepsze granice wycięcia na tułowiu i kończynach, biorąc pod uwagę z jednej strony wyraźne ograniczenie „cichych” znamion, a z drugiej strony względy kosmetyczne, przyjmuje się odległość 0,5 cm we wszystkich kierunkach z granic znamienia; to wystarczy, aby zapobiec czerniakowi. Znamię wycina się otaczającymi nacięciami wraz z otaczającą skórą i powierzchniową warstwą tkanki, następnie tkankę zszywa się szwem kosmetycznym przy użyciu nieurazowego materiału, co pozwala uzyskać dobry efekt kosmetyczny. Na twarzy, szyi, małżowinie usznej, palcach i łożysku paznokcia ze względów anatomicznych i kosmetycznych dopuszczalne jest bardziej ekonomiczne wycięcie znamion niebezpiecznych dla czerniaka, nie mniej jednak niż 0,1-0,2 cm od ich granic. Na twarzy i szyi zakłada się szwy bardzo cienką nitką, co pozwala na uzyskanie maksymalnego efektu kosmetycznego. We wszystkich bez wyjątku przypadkach chirurgicznego wycięcia znamion barwnikowych konieczne jest histologiczne potwierdzenie rozpoznania – tj. wycięty obszar jest koniecznie wysyłany do badania mikroskopowego, jeśli wynikiem są atypowe komórki (czerniak), pacjent kierowany jest do onkologa.
Pacjenci, którzy odmawiają radykalnego leczenia operacyjnego, a także w przypadku jego niemożności ze względu na trudną lokalizację anatomiczną, powinni starannie zabezpieczyć guz, wykluczyć jego uszkodzenie, promieniowanie słoneczne i pozostawać pod kontrolą onkologa.
Znamię barwnikowe graniczne
Znamię barwnikowe graniczne to płaski, ciemnobrązowy lub czarny guzek o średnicy do 1 cm, o gładkiej, suchej powierzchni, rozwijający się na granicy naskórka i skóry właściwej, charakteryzujący się zwiększoną aktywnością komórek barwnikowych (melanocytów). Czasami znamię graniczne wygląda jak plama o okrągłym lub nieregularnym kształcie z gładkimi falistymi krawędziami. Znamię graniczne nie ma ulubionej lokalizacji. Może być zlokalizowany na skórze twarzy, szyi i tułowia. Znamiona barwnikowe na skórze dłoni, podeszew i narządów płciowych prawie zawsze mają charakter graniczny. Znamię graniczne jest najczęściej wrodzone, ale może pojawić się w pierwszych latach życia lub nawet po okresie dojrzewania. Ważnym różnicowym znakiem diagnostycznym znamienia granicznego barwnika jest całkowity brak na nim włosów.
Barwione znamię graniczne należy odróżnić od naczyniaków jamistych, które charakteryzują się bardziej miękką konsystencją węzła, od rogowacenia łojotokowego („starczego”), który z reguły ma mniej gładką, „szorstką”, tłustą powierzchnię. W diagnostyce różnicowej między znamięm barwnikowym granicznym a wczesnym czerniakiem ważną rolę odgrywa wywiad. Większość pacjentów chorych na czerniaka wskazuje, że ich guz rozwinął się w miejscu znamienia barwnikowego, które istniało od dawna lub nawet od urodzenia, co nie powodowało żadnych niedogodności. Znamię rośnie powoli w zależności od masy ciała. W okresie dojrzewania pacjenci mogą zauważyć przyspieszenie wzrostu znamion - konsekwencja zmian hormonalnych i wzrostu poziomu procesów metabolicznych, w tym pigmentacji. Dominującym czynnikiem towarzyszącym złośliwości znamion wcześniej „cichych” jest uraz mechaniczny.
Szczególnie niebezpieczne są następujące znamiona graniczne: systematycznie ranionych, zlokalizowanych na podeszwie, łożysku paznokcia, w okolicy odbytu. Terminowe usuwanie znamion te lokalizacje stanowią niezawodną profilaktykę czerniaka. Nadmierne nasłonecznienie, leczenie termiczne lub balneologiczne współistniejących chorób przewlekłych również odgrywają niekorzystną rolę w rozwoju czerniaka. Niepokojące powinno być przyspieszenie wzrostu znamion po urazie lub aktywnym nasłonecznieniu, zmiany zapalne, przebarwienia, pojawienie się swędzenia, płaczu i stwardnienia.
Niebieski lub niebieski znamię
 Znamię niebieskie lub cyjanowe (znamienie Jadassohn-Tiche) to ciemnoniebieski lub niebieskawy węzeł, ostro odgraniczony od otaczającej skóry, o okrągłym zarysie, gęsto elastycznej konsystencji o gładkiej, bezwłosej powierzchni. Niebieski kolor wynika z ogromnego nagromadzenia melaniny w głębokich warstwach skóry właściwej. Rozmiar węzła z reguły nie przekracza 0,5 cm, znamię niebieskie najczęściej znajduje się na twarzy, kończynach i pośladkach. W większości przypadków znamię niebieskie jest formacją samotną. Znamię niebieskie występuje we wszystkich grupach wiekowych, częściej u kobiet w średnim wieku. Klinicznie znamię niebieskie jest trudne do odróżnienia od znamienia barwnikowego granicznego. Jednak cechy kliniczne, takie jak duże rozgraniczenie i naciek, niebieska lub niebieska barwa, pojawienie się w późniejszym wieku i półkulisty kształt pozwalają na rozpoznanie różnicowe. W przypadku głębszej lokalizacji w skórze, czasami należy odróżnić znamię niebieskie od włókniaka skóry. W rozróżnieniu pomagają objawy takie jak mniejszy naciek, kolor i zazwyczaj pojedyncza zmiana. Rozwój czerniaka w miejscu znamion niebieskich jest rzadki, ale znamię to jest klasyfikowane jako niebezpieczne dla czerniaka.
Znamię niebieskie lub cyjanowe (znamienie Jadassohn-Tiche) to ciemnoniebieski lub niebieskawy węzeł, ostro odgraniczony od otaczającej skóry, o okrągłym zarysie, gęsto elastycznej konsystencji o gładkiej, bezwłosej powierzchni. Niebieski kolor wynika z ogromnego nagromadzenia melaniny w głębokich warstwach skóry właściwej. Rozmiar węzła z reguły nie przekracza 0,5 cm, znamię niebieskie najczęściej znajduje się na twarzy, kończynach i pośladkach. W większości przypadków znamię niebieskie jest formacją samotną. Znamię niebieskie występuje we wszystkich grupach wiekowych, częściej u kobiet w średnim wieku. Klinicznie znamię niebieskie jest trudne do odróżnienia od znamienia barwnikowego granicznego. Jednak cechy kliniczne, takie jak duże rozgraniczenie i naciek, niebieska lub niebieska barwa, pojawienie się w późniejszym wieku i półkulisty kształt pozwalają na rozpoznanie różnicowe. W przypadku głębszej lokalizacji w skórze, czasami należy odróżnić znamię niebieskie od włókniaka skóry. W rozróżnieniu pomagają objawy takie jak mniejszy naciek, kolor i zazwyczaj pojedyncza zmiana. Rozwój czerniaka w miejscu znamion niebieskich jest rzadki, ale znamię to jest klasyfikowane jako niebezpieczne dla czerniaka.
Nevus Ota
 Znamię Ota, czyli melanocytoza oczno-skórna, to duże, zwykle jednostronne znamię barwnikowe na twarzy w obszarze unerwienia gałęzi I i II nerwu trójdzielnego (obszar czoła, policzków i nosa). Klinicznie ciemnobrązową pigmentację obserwuje się w różnych częściach oka: spojówce, twardówce, tęczówce. W tym samym czasie na policzku, górnej szczęce i okolicy jarzmowej po tej samej stronie wykrywa się masywne znamię barwnikowe (lub znamiona łączące się ze sobą) w kolorze czarnym i niebieskawym. Wszystko to sprawia wrażenie „brudnej skóry” na dotkniętej stronie twarzy. W rzadkich przypadkach dotyczy to czerwonej granicy warg i błon śluzowych podniebienia miękkiego, gardła, krtani i nosa. Kobiety chorują częściej. Znamię Ota jest wrodzone, ale może wystąpić we wczesnym dzieciństwie lub nawet w okresie dojrzewania. Zwykle rośnie powoli. Poza niedogodnościami kosmetycznymi nie powoduje żadnych zaburzeń, w tym zaburzeń widzenia. Znane są przypadki rozwoju czerniaka w jego miejsce. Za znamię blisko Ota i jeszcze rzadszą odmianę uważa się znamię Ito, zlokalizowane w okolicy nadobojczykowej, szkaplerznej i mięśnia naramiennego.
Znamię Ota, czyli melanocytoza oczno-skórna, to duże, zwykle jednostronne znamię barwnikowe na twarzy w obszarze unerwienia gałęzi I i II nerwu trójdzielnego (obszar czoła, policzków i nosa). Klinicznie ciemnobrązową pigmentację obserwuje się w różnych częściach oka: spojówce, twardówce, tęczówce. W tym samym czasie na policzku, górnej szczęce i okolicy jarzmowej po tej samej stronie wykrywa się masywne znamię barwnikowe (lub znamiona łączące się ze sobą) w kolorze czarnym i niebieskawym. Wszystko to sprawia wrażenie „brudnej skóry” na dotkniętej stronie twarzy. W rzadkich przypadkach dotyczy to czerwonej granicy warg i błon śluzowych podniebienia miękkiego, gardła, krtani i nosa. Kobiety chorują częściej. Znamię Ota jest wrodzone, ale może wystąpić we wczesnym dzieciństwie lub nawet w okresie dojrzewania. Zwykle rośnie powoli. Poza niedogodnościami kosmetycznymi nie powoduje żadnych zaburzeń, w tym zaburzeń widzenia. Znane są przypadki rozwoju czerniaka w jego miejsce. Za znamię blisko Ota i jeszcze rzadszą odmianę uważa się znamię Ito, zlokalizowane w okolicy nadobojczykowej, szkaplerznej i mięśnia naramiennego.
Znamię barwnikowe olbrzymie
 Znamię barwnikowe olbrzymie jest zawsze wrodzone i zwiększa się wraz z rozwojem dziecka, osiągając duży rozmiar(od dłoni i więcej) i czasami zajmuje większość tułowia, szyi i innych obszarów. Zwykle w znacznej mierze powierzchnia znamion jest grudkowata, brodawkowata, z głębokimi pęknięciami skóry. Obszary nadmiernego owłosienia (znamion włosowych) są częste. Kolor waha się od szarawego do czarnego i często jest niejednorodny w różnych obszarach. Nowotwór złośliwy znamienia barwnikowego olbrzymiego występuje w 1,8–10,0% przypadków. Taktyka leczenia podejrzanych znamion barwnikowych granicznych i niebieskich, zwłaszcza jeśli znajdują się one w dostępnych nasłonecznieniach i często uszkodzonych obszarach skóry, sprowadzają się do kategorycznej odmowy wszelkich traumatycznych metod leczenia: elektrokoagulacji, krioterapii, stosowania różnych roztworów kauteryzujących i niepełnych wycięcie chirurgiczne. W razie potrzeby wykonuje się ekonomiczne wycięcie chirurgiczne zmiany i otaczającej ją skóry. w odległości 0,5 cm we wszystkich kierunkach od granic znamienia wraz z podskórną tkanką tłuszczową wystarczy, aby zapobiec czerniakowi. Na twarzy, szyi, małżowinie usznej, palcach, ze względu na cechy anatomiczne, dopuszczalne jest bardziej ekonomiczne wycięcie znamion niebezpiecznych dla czerniaka z odchyleniem 0,2-0,3 cm od jego granic.W przypadku znamion olbrzymich, które powodują duże niedogodności kosmetyczne dla pacjentów, stosuje się wycinanie krok po kroku, a następnie chirurgię plastyczną skóry.
Znamię barwnikowe olbrzymie jest zawsze wrodzone i zwiększa się wraz z rozwojem dziecka, osiągając duży rozmiar(od dłoni i więcej) i czasami zajmuje większość tułowia, szyi i innych obszarów. Zwykle w znacznej mierze powierzchnia znamion jest grudkowata, brodawkowata, z głębokimi pęknięciami skóry. Obszary nadmiernego owłosienia (znamion włosowych) są częste. Kolor waha się od szarawego do czarnego i często jest niejednorodny w różnych obszarach. Nowotwór złośliwy znamienia barwnikowego olbrzymiego występuje w 1,8–10,0% przypadków. Taktyka leczenia podejrzanych znamion barwnikowych granicznych i niebieskich, zwłaszcza jeśli znajdują się one w dostępnych nasłonecznieniach i często uszkodzonych obszarach skóry, sprowadzają się do kategorycznej odmowy wszelkich traumatycznych metod leczenia: elektrokoagulacji, krioterapii, stosowania różnych roztworów kauteryzujących i niepełnych wycięcie chirurgiczne. W razie potrzeby wykonuje się ekonomiczne wycięcie chirurgiczne zmiany i otaczającej ją skóry. w odległości 0,5 cm we wszystkich kierunkach od granic znamienia wraz z podskórną tkanką tłuszczową wystarczy, aby zapobiec czerniakowi. Na twarzy, szyi, małżowinie usznej, palcach, ze względu na cechy anatomiczne, dopuszczalne jest bardziej ekonomiczne wycięcie znamion niebezpiecznych dla czerniaka z odchyleniem 0,2-0,3 cm od jego granic.W przypadku znamion olbrzymich, które powodują duże niedogodności kosmetyczne dla pacjentów, stosuje się wycinanie krok po kroku, a następnie chirurgię plastyczną skóry.
Melanoza Dubreuila
 Melanoza Dubreuila jest formacją nevoidową, której związek z czerniakiem jest niepodważalny. Melanoza Dubreuila zwykle zaczyna się jako mała brązowo zabarwiona plamka, która powoli rozprzestrzenia się na obwodzie. Zmiana klinicznie dojrzała ma zatarte granice i nierówną powierzchnię o kolorze ciemnobrązowym, a czasem czarnym, bardziej nasyconym niż kolor znamion barwnikowych. W obrębie utworzonego ogniska znajdują się obszary o różnych odcieniach (brązowy, szary, czarny, niebieskawy). Wzór skóry nad zmianą pozostaje niezmieniony i staje się bardziej szorstki. Mogą pojawić się elementy przypominające brodawkę starczą. Czasami rozwija się atrofia, nadmierne rogowacenie i brodawczakowatość płaskiej powierzchni. Charakteryzuje się zwiększoną pigmentacją wzdłuż obwodu zmiany. Zjawiska zapalne są niezwykle rzadkie. U większości pacjentów melanoza Dubreuila objawia się w jednym ognisku. Najczęstszą lokalizacją są otwarte obszary skóry, zwłaszcza twarzy (policzki, fałdy nosowo-wargowe, nos, czoło), rzadziej – szyja i skóra głowy. Melanoza Dubreuila dotyka głównie osoby starsze, co pozwala zaliczyć ją do dermatoz starczych. Obraz kliniczny ograniczonej przednowotworowej melanozy Dubreuila, szczególnie w fazie uformowanej zmiany, w większości przypadków jest na tyle charakterystyczny, że nie sprawia dużych trudności diagnostycznych.
Melanoza Dubreuila jest formacją nevoidową, której związek z czerniakiem jest niepodważalny. Melanoza Dubreuila zwykle zaczyna się jako mała brązowo zabarwiona plamka, która powoli rozprzestrzenia się na obwodzie. Zmiana klinicznie dojrzała ma zatarte granice i nierówną powierzchnię o kolorze ciemnobrązowym, a czasem czarnym, bardziej nasyconym niż kolor znamion barwnikowych. W obrębie utworzonego ogniska znajdują się obszary o różnych odcieniach (brązowy, szary, czarny, niebieskawy). Wzór skóry nad zmianą pozostaje niezmieniony i staje się bardziej szorstki. Mogą pojawić się elementy przypominające brodawkę starczą. Czasami rozwija się atrofia, nadmierne rogowacenie i brodawczakowatość płaskiej powierzchni. Charakteryzuje się zwiększoną pigmentacją wzdłuż obwodu zmiany. Zjawiska zapalne są niezwykle rzadkie. U większości pacjentów melanoza Dubreuila objawia się w jednym ognisku. Najczęstszą lokalizacją są otwarte obszary skóry, zwłaszcza twarzy (policzki, fałdy nosowo-wargowe, nos, czoło), rzadziej – szyja i skóra głowy. Melanoza Dubreuila dotyka głównie osoby starsze, co pozwala zaliczyć ją do dermatoz starczych. Obraz kliniczny ograniczonej przednowotworowej melanozy Dubreuila, szczególnie w fazie uformowanej zmiany, w większości przypadków jest na tyle charakterystyczny, że nie sprawia dużych trudności diagnostycznych.
Należy przeprowadzić diagnostykę różnicową w przypadku dużego rogowacenia łojotokowego (starczego), barwnikowego raka podstawnokomórkowego i niektórych postaci znamion. Jednak wszystkie te formy nozologiczne charakteryzują się wyraźnie odgraniczonymi zmianami. W raku podstawnokomórkowym widoczny jest (szczególnie przez szkło powiększające) wypukły brzeg z „perełkami”, centralna część guza jest często owrzodzona. Powierzchnia rogowacia łojotokowego jest bardziej grudkowata i często „tłusta” w dotyku. W rozpoznaniu melanozy Dubreuila bardzo pomocne są objawy kliniczne w postaci nierównomiernych przebarwień, a także wywiad chorobowy – początek choroby w podeszłym wieku i bardzo powolny postęp pojedynczej zmiany.
Przyczyny złośliwości melanozy Dubreuila nie zostały ustalone; uważa się, że uraz i nasłonecznienie są bodźcem do pojawienia się inwazyjnego wzrostu nowotworu. Melanoza Dubreuila jest zmianą skórną bardziej poprzedzającą czerniaka niż znamię barwnikowe graniczne, nie mówiąc już o innych znamionach niebezpiecznych dla czerniaka. Dlatego melanozę Dubreuila uważa się nie tyle za niebezpieczną dla czerniaka, co za bezpośrednio poprzedzającą czerniaka, a nawet za bezwzględny stan przednowotworowy skóry.
Strategia leczenia melanozy Dubreuila różni się znacznie od strategii leczenia znamion niebezpiecznych dla czerniaka. Przede wszystkim niedopuszczalne jest pozostawianie pacjentów bez aktywnego leczenia, co jest możliwe w przypadku znamienia Otta i innych znamion groźnych dla czerniaka po uprzednim ostrzeżeniu pacjentów o niebezpieczeństwie zranienia. Kolejna różnica polega na tym szerokie chirurgiczne wycięcie przebarwienia Dubreuila, biorąc pod uwagę jego główne umiejscowienie na twarzy, wiąże się z poważnymi trudnościami technicznymi i kosmetycznymi, zwłaszcza przy dużych rozmiarach zmian. Czasami wycięcie dużych zmian na ciele kończy się chirurgią plastyczną z wykorzystaniem przesuniętych płatów. Metodą z wyboru w przypadku przebarwienia Dubreuila na tułowiu i kończynach jest wycięcie zmiany w odległości 0,5 cm od jej krawędzi.
 Znamię włóknisto-nabłonkowe należy do grupy czerniaków – znamion i zmian skórnych niegroźnych. Znamię włóknisto-nabłonkowe, podobnie jak znamię śródskórne barwnikowe, jest najczęstszym typem zmian na ludzkiej skórze i najczęstszą przyczyną wizyt u chirurga. Znamię włóknisto-nabłonkowe często pojawia się po raz pierwszy w różnych okresach życia wewnątrzmacicznego, czasami już od urodzenia. Jego wzrost jest zwykle bardzo powolny. Lokalizacja może być bardzo różna, ale głównie na twarzy i tułowiu. Liczba formacji waha się od jednej do kilkudziesięciu. Histologicznie znamię włóknisto-nabłonkowe ma strukturę miękkiego włókniaka.
Znamię włóknisto-nabłonkowe należy do grupy czerniaków – znamion i zmian skórnych niegroźnych. Znamię włóknisto-nabłonkowe, podobnie jak znamię śródskórne barwnikowe, jest najczęstszym typem zmian na ludzkiej skórze i najczęstszą przyczyną wizyt u chirurga. Znamię włóknisto-nabłonkowe często pojawia się po raz pierwszy w różnych okresach życia wewnątrzmacicznego, czasami już od urodzenia. Jego wzrost jest zwykle bardzo powolny. Lokalizacja może być bardzo różna, ale głównie na twarzy i tułowiu. Liczba formacji waha się od jednej do kilkudziesięciu. Histologicznie znamię włóknisto-nabłonkowe ma strukturę miękkiego włókniaka.
Klinicznie znamię włóknisto-nabłonkowe jest półkulistą, bezbolesną formacją wznoszącą się ponad poziom skóry o miękkiej lub miękko-elastycznej konsystencji o średnicy od kilku milimetrów do wielkości fasoli i rzadziej większej. Kolor waha się od normalnej skóry lub różowawo-czerwonej (zwykle z lekkim niebieskawym odcieniem) do niebieskawo-fioletowego i ciemnobrązowego. W przypadku tego ostatniego lub zbliżonego do niego zabarwienia największe trudności pojawiają się w diagnostyce różnicowej ze znamionami o granicznej pigmentacji i niebieskimi. Kształt znamion włóknisto-nabłonkowych jest zwykle regularny, okrągły, a powierzchnia jest gładka, chociaż mniej gładka niż znamię barwnikowe graniczne. Na powierzchni znamienia często wnikają pojedyncze włosy welusowe lub szczeciniaste, a nawet gruba kępka włosów, szczególnie u kobiet (znamienie włóknisto-nabłonkowe mieszkowe). Z wyraźnym składnikiem naczyniowym w postaci siatki teleangiektatycznej na powierzchni, mówią o znamieniu angiofibroepitelialnym, które może być również owłosione.
U większości pacjentów wokół znamion włóknisto-nabłonkowych nie występuje stan zapalny. Czasami po urazie znamię ulega zapaleniu (podczas golenia twarzy, po uderzeniu). W takich przypadkach na obwodzie rozwija się zapalny brzeg. W typowych przypadkach rozpoznanie niezapalnego znamiona włóknisto-nabłonkowego nie jest trudne. Różnice w stosunku do znamion barwnikowych granicznych i niebieskich: kolor (nawet przy znamionach pigmentowanych włóknisto-nabłonkowych kolor jest mniej nasycony), kształt, wielość, częsta obecność włosów. W obrazie klinicznym znamię włóknisto-nabłonkowe w stanie zapalnym różni się znacznie od obrazu obserwowanego w przypadku nowotworu złośliwego znamiona niebezpiecznego dla czerniaka.
Znamię brodawkowate
 Znamię brodawkowate ma nierówną, wyboistą powierzchnię, często zlokalizowaną na skórze głowy, ale może również wystąpić na dowolnej innej części skóry. Rozmiary są często duże, do kilku centymetrów, kontury są nieregularne, kolor zmienia się od koloru normalnej skóry do brązowawego, rzadziej - ciemnobrązowego lub nawet czarnego. Podobnie jak znamię włóknisto-nabłonkowe, znamię brodawkowate jest często pokryte włosami. W wyniku urazu znamię brodawkowate ulega zapaleniu. Umiejscowienie znamion brodawkowatych na twarzy i innych otwartych obszarach skóry powoduje, że pacjenci uporczywie pragną pozbyć się znamion, które można poddać zabiegom kosmetycznym.
Znamię brodawkowate ma nierówną, wyboistą powierzchnię, często zlokalizowaną na skórze głowy, ale może również wystąpić na dowolnej innej części skóry. Rozmiary są często duże, do kilku centymetrów, kontury są nieregularne, kolor zmienia się od koloru normalnej skóry do brązowawego, rzadziej - ciemnobrązowego lub nawet czarnego. Podobnie jak znamię włóknisto-nabłonkowe, znamię brodawkowate jest często pokryte włosami. W wyniku urazu znamię brodawkowate ulega zapaleniu. Umiejscowienie znamion brodawkowatych na twarzy i innych otwartych obszarach skóry powoduje, że pacjenci uporczywie pragną pozbyć się znamion, które można poddać zabiegom kosmetycznym.
 Znamię brodawkowate jest klinicznym typem znamienia brodawkowatego. Jego powierzchnia jest jeszcze bardziej nierówna, w wyraźnych przypadkach ma wygląd „głowy kapusty”, przenikniętej głębokimi fałdami i pęknięciami. Wystaje znacznie ponad powierzchnię skóry i jest zwykle bardziej pigmentowany (znamienie pigmentowane lub brodawkowate pigmentowane). Podobnie jak znamię brodawkowate kończyn, najczęściej występuje jedno ognisko. Kliniczne rozpoznanie znamion brodawkowatych nie nastręcza szczególnych trudności. Czasami, szczególnie jeśli jest mały, brodawkowate znamię można pomylić z ogromną brodawką zwykłą. Prawidłowe rozpoznanie ułatwiają dane anamnestyczne (istnieje od urodzenia lub wczesnego dzieciństwa, rośnie bardzo powoli), częsta obecność włosów na powierzchni; zwykle zmiana jest pojedyncza. Leczenie i podejście taktyczne jest podobne do znamienia brodawkowatego.
Znamię brodawkowate jest klinicznym typem znamienia brodawkowatego. Jego powierzchnia jest jeszcze bardziej nierówna, w wyraźnych przypadkach ma wygląd „głowy kapusty”, przenikniętej głębokimi fałdami i pęknięciami. Wystaje znacznie ponad powierzchnię skóry i jest zwykle bardziej pigmentowany (znamienie pigmentowane lub brodawkowate pigmentowane). Podobnie jak znamię brodawkowate kończyn, najczęściej występuje jedno ognisko. Kliniczne rozpoznanie znamion brodawkowatych nie nastręcza szczególnych trudności. Czasami, szczególnie jeśli jest mały, brodawkowate znamię można pomylić z ogromną brodawką zwykłą. Prawidłowe rozpoznanie ułatwiają dane anamnestyczne (istnieje od urodzenia lub wczesnego dzieciństwa, rośnie bardzo powoli), częsta obecność włosów na powierzchni; zwykle zmiana jest pojedyncza. Leczenie i podejście taktyczne jest podobne do znamienia brodawkowatego.
Znamię Halo (znamienie Settona)
 Klinicznie znamię halo jest czerwonawo-brązowym guzkiem, lekko uniesionym ponad poziom skóry, o średnicy 4-5 mm, okrągłym lub owalnym, otoczonym brzegiem odbarwionej skóry. Szerokość obszaru odbarwionego jest 2-3 razy większa niż średnica guzka przebarwionego. Znamię aureoli jest często mnogie, zlokalizowane głównie na tułowiu i ramionach, rzadziej na twarzy. Często znamię Halo ulega samoistnej regresji. Obraz kliniczny halo-nevus jest typowy i nie nastręcza trudności w diagnostyce różnicowej. Nie obserwuje się rozwoju czerniaka w miejscu halo-nevusa, nawet po urazie. Zauważono, że znamię typu Halo czasami występuje w nowotworach złośliwych narządów wewnętrznych i czerniaku.
Klinicznie znamię halo jest czerwonawo-brązowym guzkiem, lekko uniesionym ponad poziom skóry, o średnicy 4-5 mm, okrągłym lub owalnym, otoczonym brzegiem odbarwionej skóry. Szerokość obszaru odbarwionego jest 2-3 razy większa niż średnica guzka przebarwionego. Znamię aureoli jest często mnogie, zlokalizowane głównie na tułowiu i ramionach, rzadziej na twarzy. Często znamię Halo ulega samoistnej regresji. Obraz kliniczny halo-nevus jest typowy i nie nastręcza trudności w diagnostyce różnicowej. Nie obserwuje się rozwoju czerniaka w miejscu halo-nevusa, nawet po urazie. Zauważono, że znamię typu Halo czasami występuje w nowotworach złośliwych narządów wewnętrznych i czerniaku.
„Mongolskie miejsce”
 „Plamka mongolska” to zaokrąglona zmiana skórna o nieregularnym kształcie, zabarwiona na niebiesko lub brązowawo, o średnicy do 5-6 mm, zlokalizowana wyłącznie w okolicy lędźwiowo-krzyżowej. „Plamka mongolska” jest prawie zawsze formacją wrodzoną, u większości pacjentów znika bez śladu w dzieciństwie. Rozwój czerniaka w miejscu „plamki mongolskiej” nie jest obserwowany i nie wymaga leczenia.
„Plamka mongolska” to zaokrąglona zmiana skórna o nieregularnym kształcie, zabarwiona na niebiesko lub brązowawo, o średnicy do 5-6 mm, zlokalizowana wyłącznie w okolicy lędźwiowo-krzyżowej. „Plamka mongolska” jest prawie zawsze formacją wrodzoną, u większości pacjentów znika bez śladu w dzieciństwie. Rozwój czerniaka w miejscu „plamki mongolskiej” nie jest obserwowany i nie wymaga leczenia.
Znamię śródskórne
 Znamię śródskórne lub znamię pospolite występuje u prawie wszystkich ludzi. Znamiona znajdują się na skórze i błonach śluzowych. Najczęściej są to znamiona wrodzone, pigmentacja jest zazwyczaj brązowa. U zdecydowanej większości ludzi znamiona nie powodują dyskomfortu kosmetycznego.
Znamię śródskórne lub znamię pospolite występuje u prawie wszystkich ludzi. Znamiona znajdują się na skórze i błonach śluzowych. Najczęściej są to znamiona wrodzone, pigmentacja jest zazwyczaj brązowa. U zdecydowanej większości ludzi znamiona nie powodują dyskomfortu kosmetycznego.
 Znamię dysplastyczne jest nabytą formacją barwnikową, histologicznie reprezentowaną przez przypadkową proliferację polimorficznych atypowych komórek barwnikowych (melanocytów). Występuje na jasnej skórze lub jako składnik znamion złożonych. Znamię dysplastyczne ma charakterystyczne cechy kliniczne i histologiczne, które odróżniają je od znamion nabytych niekomórkowych. Uważa się, że jest prekursorem czerniaka szerzącego się powierzchownie i jest czynnikiem ryzyka czerniaka.
Znamię dysplastyczne jest nabytą formacją barwnikową, histologicznie reprezentowaną przez przypadkową proliferację polimorficznych atypowych komórek barwnikowych (melanocytów). Występuje na jasnej skórze lub jako składnik znamion złożonych. Znamię dysplastyczne ma charakterystyczne cechy kliniczne i histologiczne, które odróżniają je od znamion nabytych niekomórkowych. Uważa się, że jest prekursorem czerniaka szerzącego się powierzchownie i jest czynnikiem ryzyka czerniaka.
Znamiona dysplastyczne to plamy pigmentowe o nieregularnym kształcie i niewyraźnych granicach, lekko uniesione ponad poziom skóry, o barwie od czerwonobrązowej do ciemnobrązowej na różowym tle. Znamiona dysplastyczne najpierw zwróciły uwagę na swój nietypowy wygląd i zwiększoną częstotliwość w niektórych rodzinach (są dziedziczone). Z reguły są większe niż zwykłe znamiona, osiągając średnicę 5-12 mm; Różna jest także lokalizacja: znamiona dysplastyczne, choć mogą pojawić się wszędzie, częściej lokalizują się w miejscach zwykle zakrytych ubraniem (na pośladkach, klatce piersiowej) lub na skórze głowy. Większość ludzi ma średnio 10 zwykłych znamion, podczas gdy znamiona dysplastyczne mogą mieć ich ponad 100. Znamiona zwykłe pojawiają się zwykle w okresie dojrzewania, natomiast znamiona dysplastyczne nadal pojawiają się nawet po 35 latach.
Charakterystyka porównawcza znamienia dysplastycznego i nabytego znamienia niekomórkowego
|
Podpisać |
Nabyte znamię niekomórkowe |
|
|
Kolor |
Heterogeniczny - różne kombinacje jasnobrązowego, brązowego, czarnego, czerwonego i różowego; znamiona dysplastyczne mogą znacznie się od siebie różnić |
Mundur - jasnobrązowy lub brązowy |
|
Formularz |
Błędny; rozmyte, zamazane granice; obszary peryferyjne znajdują się na poziomie skóry |
Regularne, okrągłe lub owalne; granice są jasne; formacja znajduje się albo na poziomie skóry, albo równomiernie uniesiona nad nią |
|
Wymiary |
Zwykle > 6 mm średnicy, często > 10 mm; sporadycznie< 6 мм |
Typowo średnica< 6 мм |
|
Ilość |
Często mnogie (> 100), ale możliwe są pojedyncze zmiany |
Osoba dorosła ma średnio od 10 do 40 znamion; około 15% nie ma ich w ogóle |
|
Lokalizacja |
Otwarte obszary ciała, najczęściej plecy; występuje na skórze głowy, gruczołach sutkowych i pośladkach |
Typowo odsłonięte obszary ciała powyżej talii; skóra głowy, gruczoły sutkowe i pośladki – niezwykle rzadka lokalizacja |
Znamię naczyniowe
 Znamię naczyniowe (naevus flammeus, plama z wina porto) jest anomalią naczyń włosowatych skóry właściwej, objawiającą się w postaci plamki od jasnoróżowego do czerwono-brązowego. Znamię naczyniowe, zlokalizowane pośrodku twarzy lub z tyłu głowy, nie łączy się z innymi wadami rozwojowymi i zwykle zanika wraz z wiekiem. Przy asymetrycznej, jednostronnej lokalizacji (na twarzy lub kończynach) znamię naczyniowe jest zwykle jednym z objawów zespołu Sturge-Webera lub zespołu Klippela-Trenaunaya. W tym przypadku z wiekiem znamię zwykle ciemnieje, a jego powierzchnia w niektórych miejscach staje się wyboista i unosi się ponad poziom skóry.
Znamię naczyniowe (naevus flammeus, plama z wina porto) jest anomalią naczyń włosowatych skóry właściwej, objawiającą się w postaci plamki od jasnoróżowego do czerwono-brązowego. Znamię naczyniowe, zlokalizowane pośrodku twarzy lub z tyłu głowy, nie łączy się z innymi wadami rozwojowymi i zwykle zanika wraz z wiekiem. Przy asymetrycznej, jednostronnej lokalizacji (na twarzy lub kończynach) znamię naczyniowe jest zwykle jednym z objawów zespołu Sturge-Webera lub zespołu Klippela-Trenaunaya. W tym przypadku z wiekiem znamię zwykle ciemnieje, a jego powierzchnia w niektórych miejscach staje się wyboista i unosi się ponad poziom skóry.
Naczyniak włośniczkowy
 Naczyniak włośniczkowy, czyli znamię truskawkowe, jest najczęstszym wrodzonym guzem naczyniowym. Zaczyna się od jednej lub większej liczby bladoróżowych grudek, które szybko rosną, stają się zrazikowe i mają kolor od jasnoczerwonego do ciemnoniebieskiego. Naczyniaki włośniczkowe pojawiają się w 3-5 tygodniu życia; 70% z nich zanika samoistnie do 7. roku życia i nie wymaga leczenia. Jeśli lokalizacja i szybki rozwój guza prowadzą do problemów ze wzrokiem lub oddychaniem, należy zastosować wstrzyknięcie kortykosteroidów do zmiany, kriodestrukcję, laseroterapię lub wycięcie chirurgiczne.
Naczyniak włośniczkowy, czyli znamię truskawkowe, jest najczęstszym wrodzonym guzem naczyniowym. Zaczyna się od jednej lub większej liczby bladoróżowych grudek, które szybko rosną, stają się zrazikowe i mają kolor od jasnoczerwonego do ciemnoniebieskiego. Naczyniaki włośniczkowe pojawiają się w 3-5 tygodniu życia; 70% z nich zanika samoistnie do 7. roku życia i nie wymaga leczenia. Jeśli lokalizacja i szybki rozwój guza prowadzą do problemów ze wzrokiem lub oddychaniem, należy zastosować wstrzyknięcie kortykosteroidów do zmiany, kriodestrukcję, laseroterapię lub wycięcie chirurgiczne.