Penelitian dasar. Sirkulasi vena pada janin. Kajian aliran darah pada vena tali pusat Ductus venosus pi norma tabel 12 minggu
Setiap kehamilan bukan hanya kegembiraan menantikan buah hati, tetapi juga kekhawatiran akan perkembangan dan kesehatannya. Bahkan ibu hamil yang paling riang pun memikirkan hal ini suatu hari nanti. Dan kecemasan ini bahkan membuat beberapa wanita menjadi gila. Seratus tahun yang lalu, seorang wanita hamil tidak tahu seperti apa anaknya nanti sampai dia melahirkan. Namun saat ini ilmu pengetahuan memungkinkan kita untuk “memata-matai” terlebih dahulu bagaimana perkembangan bayi. Untuk melakukan hal ini, wanita tersebut dikirim satu kali dalam satu trimester untuk pemeriksaan rutin. Menguraikan hasil skrining pada trimester pertama merupakan proses yang mengasyikkan, karena saat ini sebagian besar patologi perkembangan terdeteksi. Tapi jangan khawatir sebelumnya. Pemeriksaan itu sendiri benar-benar aman, dan hasilnya kemungkinan besar akan menyenangkan dan meyakinkan Anda.
Skrining trimester pertama - apa itu?
Skrining prenatal adalah serangkaian tindakan dan prosedur yang dilakukan untuk menilai perjalanan kehamilan dan kondisi janin.
Di satu sisi, jika menurut hasil pemeriksaan, bayinya baik-baik saja, wanita tersebut tidak punya alasan untuk khawatir. Di sisi lain, jika patologi teridentifikasi, ia mendapat hak untuk membuat pilihan berdasarkan informasi yang menentukan kehidupan masa depannya. Oleh karena itu, tidak ada alasan untuk takut melakukan screening. Lagi pula, jika ada yang tidak beres dengan janin, disarankan untuk mengetahuinya sedini mungkin agar dapat mengambil keputusan tentang kelayakan melanjutkan kehamilan. Pada saat yang sama, seorang wanita harus tahu bahwa tidak ada seorang pun yang dapat memaksanya untuk mengakhiri kehamilannya, sama seperti tidak ada seorang pun yang berhak melarangnya melakukan hal tersebut.
Pada trimester pertama, pemeriksaan terdiri dari dua bagian - analisis biokimia darah ibu dan pemeriksaan USG janin dan rahim.
Pemeriksaan USG pada trimester pertama adalah prosedur yang harus mendahului prosedur lainnya.
Hal ini dilakukan untuk menentukan parameter berikut:
- fetometri (ukuran struktur anatomi indikatif individu) janin;
- kondisi rahim dan pelengkapnya;
- frekuensi kontraksi otot jantung;
- ukuran jantung, kandung kemih, perut;
- kondisi pembuluh darah.
Tujuan pemeriksaan adalah untuk mengetahui kesesuaian parameter janin dengan standar yang diterima. Jika indikator individu berbeda dari mereka, ini adalah alasan untuk mencurigai adanya kelainan perkembangan pada bayi.
Komponen kedua dari pemeriksaan trimester pertama adalah pengambilan darah dari pembuluh darah ibu hamil.
Hal ini dilakukan untuk menentukan level dua indikator:
- komponen beta dari hormon hCG;
- PAPP - A atau disebut juga protein A.
Nilai-nilai ini juga harus dalam batas yang ketat, dan penyimpangannya dari norma biasanya menunjukkan adanya gangguan pada perkembangan janin atau faktor-faktor buruk lainnya yang mengancam kehamilan.
Ini termasuk wanita hamil:
- berusia di atas 35 tahun;
- yang mempunyai hubungan dekat dengan ayah dari anak tersebut;
- menjalani pengobatan apa pun;
- memiliki riwayat kegagalan kehamilan;
- yang melahirkan anak dengan kelainan atau memiliki orang seperti itu di keluarganya.
Namun mekanisme pemicu beberapa patologi masih belum diketahui. Oleh karena itu, kelainan juga bisa terjadi pada janin yang ibunya tidak termasuk dalam kelompok risiko apapun.
Tentu saja, tidak ada seorang pun yang bisa memaksa seorang wanita untuk menjalani pemeriksaan, namun menolak pemeriksaan adalah keputusan yang tidak bertanggung jawab.
Waktu pemutaran pertama
Seperti dua pemeriksaan berikutnya, pemeriksaan pada awal kehamilan harus dilakukan dalam jangka waktu yang ditentukan secara ketat. Pengambilan sampel darah dan USG paling informatif dari minggu kesepuluh hingga akhir minggu ketiga belas. Jika Anda menjalani prosedur pada minggu ke-12, maka semua organ akan terlihat.
Pada awal kehamilan, perubahan pada tubuh embrio terjadi dengan sangat cepat sehingga setiap harinya membawa informasi baru. Dalam hal ini, lebih baik menyelesaikan pemutaran pertama dalam satu hari. Boleh mengunjungi ruang USG sehari sebelumnya untuk mendonorkan darah ke laboratorium keesokan paginya.
Patologi apa yang dapat dideteksi oleh skrining trimester pertama?
Meskipun praktik mengirim setiap wanita hamil untuk pemeriksaan sudah ada selama bertahun-tahun, dokter jarang menjelaskan mengapa hal ini diperlukan dan bagaimana “cara kerjanya”. Oleh karena itu, wanita biasanya menjalani pemeriksaan secara otomatis, tanpa memahami pentingnya pemeriksaan tersebut. Tugas utama pemeriksaan pertama adalah mengidentifikasi beberapa patologi paling umum pada janin, jika ada.
Tanda-tanda Down Syndrome pada USG
Down syndrome adalah kelainan kromosom yang ditemukan pada setiap 700 janin. Berkat pemeriksaan, jumlah bayi yang lahir dengan penyakit ini berkurang hampir setengahnya dalam beberapa tahun terakhir.

Penyakit ini secara langsung bergantung pada usia ibu, sehingga semua wanita di atas 35 tahun otomatis termasuk dalam kelompok risiko. Patologi berkembang pada saat pembuahan dan, menurut ahli genetika, tidak bergantung pada gaya hidup dan kebiasaan wanita hamil. Sindrom Down terjadi ketika kromosom ekstra terbentuk dan disebut trisomi 21. Akibat kelainan kromosom ini, anak mengalami kelainan parah pada jantung, organ pencernaan, dan sistem lainnya. Anak-anak dengan patologi ini mengalami keterbelakangan mental dan memiliki penampilan yang khas.
Pada pemeriksaan pertama, beberapa fakta dapat menunjukkan adanya kelainan kromosom.
- Ruang kerah diperluas. Pada tahap selanjutnya, sistem limfatik anak terbentuk dan parameter ini tidak lagi bersifat informatif.
- Tulang hidung tidak terlihat. Hal ini berlaku untuk 60-70% anak-anak dengan sindrom Down. Sementara itu, pada 2% bayi sehat pada tanggal yang ditentukan, tulang hidung juga tidak terlihat.
- Fitur wajah yang halus.
- Aliran darah berbeda dari normal dalam 8 dari 10 kasus. Tetapi untuk 5% anak-anak tanpa patologi apa pun, ini adalah norma.
- Kandung kemih yang membesar juga bisa mengindikasikan trisomi.
- Berkurang, relatif terhadap normal, tulang rahang atas.
- Satu, bukan dua, arteri umbilikalis. Anomali ini merupakan karakteristik dari banyak patologi kromosom.
- Takikardia juga menunjukkan berbagai kelainan perkembangan, termasuk sindrom Down.
Anak-anak dengan penyakit ini mungkin bisa bertahan hidup sampai lahir dan kemudian hidup cukup lama. Namun hal ini tidak meringankan penderitaan mereka sebagai penyandang disabilitas parah yang terus-menerus membutuhkan bantuan dan kendali.
Sindrom Patau
Kelainan kromosom lain yang terjadi pada satu dari 10 ribu bayi. Penyakit ini disebabkan oleh kelebihan kromosom ke-13. Kegagalan genetik dapat terjadi kapan saja selama masa kehamilan dan mempengaruhi seluruh tubuh atau hanya organ individu. Terkadang patologinya ringan.
Pada USG, dokter mungkin mencurigai sindrom Patau berdasarkan tanda-tanda berikut:
- takikardia;
- perkembangan belahan otak yang asimetris atau keterbelakangannya;
- lambatnya pembentukan kerangka dan, sebagai akibatnya, perbedaan antara panjang tulang dan standar yang diterima;
- hernia yang disebabkan oleh keterlambatan pembentukan otot perut.
Anak-anak yang lahir dengan sindrom yang dijelaskan jarang hidup lebih dari beberapa bulan dan hampir tidak pernah lebih dari satu tahun. Tanda-tanda patologi yang paling jelas akan terlihat menjelang pemeriksaan kedua.
Sindrom Edwards
Ini adalah kerusakan kromosom yang disebabkan oleh adanya kromosom ketiga dalam set, kromosom ke-18. Patologinya juga bersifat bawaan dan saat ini tidak ada data yang dapat dipercaya tentang apa yang memicunya dan bagaimana mencegahnya. Penyebab kelebihan kromosom adalah gamet yang tidak normal.

Pada janin yang sakit, USG mencatat:
- detak jantung tinggi;
- tidak adanya tulang hidung saat ini;
- satu arteri umbilikalis, bukan dua;
- hernia umbilikalis.
Anak dengan sindrom Edwards terlahir dengan berat badan lahir rendah, meski masa kehamilannya normal. Bayi memiliki banyak kelainan perkembangan (jantung, saluran pencernaan, paru-paru), yang jarang memungkinkan mereka untuk hidup melebihi usia satu tahun.
Sindrom Smith-Opitz
Patologi ini ditandai dengan kelainan metabolisme dan disebabkan oleh mutasi gen tertentu. Anak yang lahir dengan masalah ini mungkin mengalami kelainan wajah, keterbelakangan mental, dan anak berjari enam. Pada USG pertama, patologi hampir tidak memiliki tanda-tanda khas, kecuali peningkatan ruang kerah. Pada tahap selanjutnya, oligohidramnion dan kelainan bentuk tulang tertentu dapat terjadi. Penyakit ini didiagnosis terutama melalui amnio atau kordosentesis.
Mutasi gen dapat bermanifestasi dengan lemah, kemudian diklasifikasikan sebagai tipe pertama dan bayi memiliki setiap kesempatan untuk hidup, tetapi tertinggal secara mental dan fisik dari teman-temannya. Dengan sindrom tipe 2, bayi baru lahir paling sering meninggal.
Sindrom De Lange
Kegagalan genetik lainnya, penyebab dan mekanisme pemicunya belum cukup dipahami. Ini memanifestasikan dirinya sebagai berbagai patologi struktur kerangka, kelainan wajah dan disfungsi organ dalam. Ciri khasnya adalah bibir atas yang tipis, alis yang tipis menyatu, serta bulu mata yang tebal dan panjang. Jarang terjadi, hanya satu dari 30 ribu kasus.

Hampir tidak mungkin untuk mendiagnosis patologi pada periode embrionik. Kehadirannya mungkin ditunjukkan dengan tidak adanya protein A dalam darah ibu. Tetapi tidak dapat diterima untuk membuat diagnosis hanya berdasarkan tanda ini, karena dalam 5% kasus terjadi hasil positif palsu. Mendekati pemeriksaan kedua, janin mungkin mengalami ketidaksesuaian ukuran tulang dengan normalnya.
Seperti yang Anda lihat, pada periode tertentu, USG hanya dapat mendiagnosis keberadaan patologi dengan andal, namun sulit untuk menyebutkan jenisnya secara akurat. Hasil yang lebih dapat diandalkan dapat diperoleh dengan analisis vili korionik atau pemeriksaan kedua.
Apa yang mereka temukan pada pemutaran pertama?
Data yang diperoleh di laboratorium memang ditujukan untuk dokter, dan bukan untuk rasa ingin tahu ibu hamil yang khawatir. Ingatlah bahwa tidak ada seorang pun yang secara khusus tertarik untuk mengintimidasi Anda atau menyembunyikan keadaan sebenarnya. Oleh karena itu, andalkan pengalaman dokter dalam menangani kehamilan dan beri dia hak istimewa untuk membaca protokol skrining.

norma HCG
Hormon ini disebut yang utama selama kehamilan. Tumbuh sejak pembuahan dan mencapai konsentrasi maksimum pada 11-12 minggu. Kemudian turun sedikit dan tetap pada level yang sama sampai melahirkan.
Jika hCG meningkat, ini mungkin mengindikasikan:
- diabetes melitus pada ibu;
- kelahiran ganda;
- Sindrom Down pada janin;
- toksikosis.
Penurunan hCG terdeteksi ketika:
- ancaman kegagalan kehamilan;
- kehamilan tuba;
- Sindrom Edwards.
Parameternya mungkin berbeda di berbagai laboratorium, jadi Anda sebaiknya tidak fokus pada indikator kuantitatif, tetapi pada koefisien MoM, yang akan kita bahas di bawah.
Norma PAPP-A
Ini adalah nama protein yang diproduksi plasenta. Konsentrasinya terus meningkat. Jika indikator ini lebih tinggi dari biasanya dengan data normal lainnya, maka tidak ada alasan untuk khawatir. Anda harus khawatir jika konsentrasi proteinnya rendah.
Ini mungkin pertanda:
- patologi kromosom atau genetik;
- risiko keguguran.
Detak jantung (SDM)
Jantung janin berdetak lebih cepat dibandingkan jantung orang dewasa, tetapi takikardia mungkin merupakan salah satu tanda patologi perkembangan. Jika detak jantung janin tidak terdengar pada USG, maka ini jelas menandakan kehamilan yang terlewat.
Ketebalan zona kerah (TVZ)
Ini adalah parameter paling indikatif untuk periode tertentu, penyimpangan yang dari norma hampir selalu menunjukkan patologi. Disebut juga ketebalan ruang kerah. Ini adalah jarak dari kulit ke jaringan lunak yang menutupi leher embrio. Biasanya, angka ini, tergantung usia kehamilan, adalah 0,7-2,7 mm. Diukur pada saat panjang janin dari kepala hingga tulang ekor berkisar antara 45 hingga 85 mm. Pada tahap selanjutnya, TVZ (TVP) menjadi tidak informatif.
Ukuran janin coccygeal-parietal (CTF)
Parameter ini relevan pada minggu ke 10-12. Ini diukur dari ubun-ubun kepala hingga tulang ekor dan memungkinkan Anda menentukan usia kehamilan seakurat mungkin. Sejak akhir minggu ke-12, bayi mulai mengangkat kepalanya dan parameter lainnya menjadi indikasi.
Panjang tulang hidung
Hidung adalah tulang segi empat, pemendekannya dengan jelas menunjukkan proses patologis dalam perkembangan janin. Terkadang tulang ini tidak ada sama sekali, yang menandakan anomali kompleks yang cukup jarang terjadi. Keterbelakangan tulang hidung (hipoplasia) mungkin disebabkan oleh sindrom yang dijelaskan dan kelainan lainnya.
Ukuran kepala janin (FHS)
Pada tahap awal, kepala bayi membentuk sebagian besar tubuhnya, dan otak berkembang pesat. Oleh karena itu, ukuran kepala merupakan indikator terpenting yang mencirikan kondisi janin. Yang paling penting adalah ukuran biparietal, diukur dari candi ke candi. Jika parameter ini lebih tinggi dari biasanya, maka indikator lainnya dievaluasi terlebih dahulu. Kebetulan janinnya berukuran besar dan kemudian semua data fetometri melebihi norma. Namun nilai BPR yang besar juga dapat mengindikasikan adanya hernia serebral, tumor, atau hidrosefalus.
Semua norma data yang dijelaskan berdasarkan minggu ditunjukkan pada tabel di bawah.
Tabel 1. Skrining trimester 1, norma
Harap dicatat bahwa penyimpangan beberapa parameter hanya satu milimeter sudah menunjukkan patologi, tetapi tidak ada yang mengecualikan ketidakakuratan pengukuran yang dangkal. Oleh karena itu, ambillah pendekatan yang bertanggung jawab dalam memilih tempat Anda akan menjalani pemeriksaan.
Koefisien MoM
Jika semua satuan pengukuran parameter janin sudah jelas, maka hasil biokimia darah memerlukan penjelasan tersendiri. Setiap laboratorium menggunakan perangkat lunaknya sendiri dan oleh karena itu hasilnya mungkin berbeda-beda. Untuk menyatukan data yang diperoleh, biasanya direduksi menjadi koefisien khusus yang disebut MoM. Indikator dari 0,5 MoM hingga 2,5 tidak menimbulkan kekhawatiran. Namun semakin dekat mereka dengan salah satunya, semakin baik. Dalam protokol penelitian, laboratorium kemungkinan besar akan menunjukkan jumlah hormon dan kemudian koefisien MoM.
Bersiap untuk penelitian
Karena janin masih sangat kecil, Anda harus mempersiapkan sedikit untuk USG pertama. Pemeriksaan dapat dilakukan dengan pemeriksaan vagina atau sepanjang dinding anterior perut. Semuanya akan tergantung pada posisi embrio.
- Dalam kasus pertama, tidak diperlukan persiapan. Dokter akan memasukkan alat khusus yang dilindungi kondom ke dalam vagina dan melakukan manipulasi yang hati-hati. Prosedur ini tidak menimbulkan rasa tidak nyaman, namun pendarahan kecil mungkin terjadi selama dua hari setelahnya.
- Melakukan USG melalui dinding perut benar-benar aman dan tidak menimbulkan rasa sakit. Namun agar dokter bisa memeriksa embrio, kandung kemih harus diisi terlebih dahulu. Untuk melakukan ini, minumlah setidaknya setengah liter cairan satu setengah jam sebelum prosedur. Ini adalah suatu keharusan, yang tanpanya dokter tidak akan melihat apa pun.

Sedikit tekanan sensor pada kandung kemih yang penuh sangat tidak menyenangkan, tetapi wanita mana pun dapat mengatasi sensasi ini. Terdapat kamar kecil di samping setiap ruang USG sehingga Anda akhirnya dapat bersantai setelah prosedur selesai.
Sebelum USG, juga tidak diinginkan untuk minum minuman berkarbonasi dan makan makanan yang memicu perut kembung.
Skrining biokimia pada trimester pertama wajib dilakukan saat perut kosong.
- Sehari sebelum pengambilan sampel darah, hindari mengonsumsi makanan apa pun yang dapat menyebabkan alergi. Meskipun Anda belum pernah mengalami reaksi yang tidak biasa terhadap makanan.
- Pastikan untuk menghilangkan nikotin dan alkohol, dan selama masa kehamilan, dan tidak hanya sebelum tes.
- Jangan makan makanan berlemak atau gorengan pada siang hari sebelum pemeriksaan. Lebih baik mengecualikan daging asap dan produk dengan umur simpan yang lama.
- Jika Anda mengonsumsi obat apa pun secara terus-menerus, pastikan untuk mencantumkannya pada formulir aplikasi. Jika Anda sedang menjalani pengobatan apa pun, tunda pemeriksaan sampai pengobatan selesai jika memungkinkan.
Ibu hamil langsung menerima hasil USG, namun harus menunggu seminggu atau satu setengah minggu untuk mendapatkan respon dari laboratorium untuk analisis biokimia.
Menguraikan hasil yang diperoleh
Setelah menerima data USG dan biokimia, wanita tersebut dikirim ke dokter kandungannya, yang menganalisis informasi yang diterima. Jika hasilnya memuaskan dan wanita tersebut tidak termasuk dalam kelompok risiko, tidak diperlukan tes tambahan. Tidak ada gunanya melakukan pemeriksaan lebih lanjut jika terjadi kehamilan yang terlewat atau mengalami kemunduran. Jika data skrining tidak memuaskan, wanita tersebut disarankan untuk berkonsultasi dengan ahli genetika.
Menguraikan sendiri data penelitian adalah upaya yang berisiko. Namun jika Anda ingin sekali memahami angka yang Anda lihat, perhatikan bahwa laboratorium biasanya melaporkan hasil dalam bentuk pecahan. Semakin dekat nilainya dengan 1, maka semakin serius situasinya. Artinya, indikator 1:10 secara signifikan lebih buruk dari 1:100, dan 1:100 lebih buruk dari 1:300. Rasio ini menunjukkan berapa banyak anak sehat dalam kondisi Anda untuk satu anak dengan patologi tertentu. Misalnya, jika dalam respon laboratorium Anda menemukan entri “trisomi 21 - 1:1500”, ini berarti risiko melahirkan bayi dengan sindrom Down adalah 1 berbanding 1500. Ini adalah kemungkinan yang sangat kecil dan Anda dapat bersantai . Rasionya dianggap 1:380.
Ingatlah bahwa risiko tinggi sekalipun bukanlah alasan untuk panik, apalagi untuk segera mengakhiri kehamilan. Anda masih memiliki metode diagnostik invasif.
Dan hanya mereka yang dapat memberikan jawaban yang jelas apakah bayi Anda secara spesifik memiliki suatu patologi, dan bukan secara teori sekelompok orang dengan parameter serupa.
Keamanan bagi ibu dan janin
Pemeriksaan prenatal pada trimester pertama tidak menimbulkan bahaya baik bagi ibu maupun janin. USG tidak berdampak pada janin, meski belum diketahui secara pasti apakah pemeriksaan tersebut menimbulkan ketidaknyamanan pada bayi. Beberapa ahli berpendapat bahwa selama prosedur, anak mendengar suara keras, yang mungkin tidak menyenangkan baginya, namun jelas tidak berbahaya.

Darah untuk biokimia diambil dari pembuluh darah ibu hamil, yang juga sama sekali tidak berbahaya, meski tidak terlalu menyenangkan. Beberapa wanita sangat takut dengan prosedur ini dan bahkan kehilangan kesadaran selama proses tersebut. Jika Anda termasuk dalam kategori ini, beri tahu perawat Anda untuk menyiapkan amonia.
Jika hasil yang didapat memuaskan, maka biasanya berhenti sampai disitu saja hingga pemeriksaan berikutnya. Jika data tersebut menimbulkan kekhawatiran, Anda perlu menggunakan metode diagnostik tambahan. Pada awal kehamilan, ini adalah biopsi vili korionik atau amniosentesis. Metode pertama memungkinkan Anda menentukan dengan akurasi 100% apakah janin memiliki kelainan bawaan, tetapi terlalu sering menyebabkan kegagalan kehamilan. Amniosentesis tidak terlalu berbahaya, tetapi prosedur ini juga menyebabkan aborsi spontan pada satu dari 200 kasus.
Apa yang harus dilakukan jika ada hasil yang kurang baik?
Sangat jelas bahwa dokter harus menafsirkan hasil pemeriksaan. Tanpa pengetahuan yang cukup, calon ibu hanya akan menimbulkan rasa takut pada dirinya sendiri, tidak memahami angka-angka yang didapat. Misalnya, seorang wanita berusia 40 tahun yang hamil melalui IVF kemungkinan besar memiliki temuan ambang batas untuk sindrom Down. Ini tidak berarti sama sekali ada yang salah dengan kehamilannya secara spesifik. Risiko patologi pada sekelompok wanita pada usia ini cukup tinggi.
Oleh karena itu, jika Anda mendapatkan hasil yang menimbulkan kekhawatiran, diskusikan dengan dokter Anda. Dan mungkin tidak hanya dengan satu. Jika keuangan memungkinkan, lakukan tes di laboratorium lain. Dokter seringkali menganjurkan untuk tidak panik terlebih dahulu dan menunggu hasil pemeriksaan kedua yang bisa dilakukan mulai minggu ke-15.
Dengan USG apa dokter dapat menentukan jenis kelamin anak?
USG bukan hanya metode diagnostik, tetapi juga kesempatan untuk mengetahui terlebih dahulu jenis kelamin bayi Anda. Secara teoritis, hal ini menjadi mungkin sejak minggu ke-12, ketika labia pada anak perempuan dan penis pada anak laki-laki divisualisasikan. Periode yang lebih realistis ketika gender dapat ditentukan secara pasti adalah lima belas minggu. Satu-satunya masalah adalah memastikan janin berputar ke arah yang benar menuju sensor. Sayangnya, hal ini tidak terjadi atas permintaan ibu dan tidak bergantung pada manipulasi dokter. Terkadang, meski ada trik apa pun, bayi tidak mengungkapkan rahasia utamanya sampai saat lahir.
Skrining tidak perlu dikhawatirkan, namun hanya merupakan alat diagnostik. Saat ini, berkat Internet, ibu hamil memiliki akses terhadap semua pengetahuan di dunia. Sayangnya, informasi yang tersedia seringkali menyesatkan dan menakutkan. Namun kini, ketika Anda sudah bertanggung jawab atas dua kehidupan, yang utama adalah jangan khawatir. Oleh karena itu, jangan mengharapkan kejutan yang tidak menyenangkan dari kehamilan dan ikuti petunjuk dokter Anda.
Video tentang topik tersebut
Pada trimester kedua, jika perlu, pemeriksaan kehamilan kedua ditentukan, yang harus mengkonfirmasi atau menyangkal data yang diperoleh selama pemeriksaan komprehensif pertama. Perubahan hasil dipelajari dengan cermat, dibandingkan dengan indikator standar, dan ditarik kesimpulan yang tepat.
Berdasarkan mereka, orang tua menerima informasi tentang keadaan intrauterin anak. Kalau positif, tinggal menunggu kelahirannya dengan selamat. Jika negatif, tindakan yang tepat harus diambil - pengobatan atau kelahiran prematur yang diinduksi secara artifisial. Bagaimanapun, pemeriksaan kedua adalah prosedur bertanggung jawab yang perlu Anda persiapkan secara mental dan fisik.
Sasaran
Mereka yang sudah menjalani pemeriksaan komprehensif pertama mengetahui dan memahami betul mengapa mereka melakukan pemeriksaan kedua saat hamil. Tujuan dari prosedur ini:
- mengidentifikasi cacat-cacat yang tidak dapat ditentukan setelah pemeriksaan pertama;
- mengkonfirmasi atau menyangkal diagnosis yang dibuat sebelumnya pada trimester pertama;
- menetapkan tingkat risiko patologi;
- mendeteksi kelainan fisiologis dalam pembentukan sistem tubuh anak.
- hCG tinggi;
- EZ dan AFP rendah.
- semua jumlah darah rendah.
Cacat tabung saraf:
- hCG biasa.
- E3 dan AFP yang tinggi.
Skrining kedua yang buruk tidak selalu menjamin diagnosis akurat 100%. Ada kasus ketika anak-anak yang sehat lahir setelahnya. Bahkan pengobatan pun membuat kesalahan. Namun Anda tidak boleh mengandalkan fakta bahwa ini adalah kasus Anda. Dalam hal ini, lebih baik mengandalkan pendapat dan rekomendasi dari dokter kandungan yang memantau kehamilan. Dialah, sebagai seorang profesional, yang dapat memperhitungkan kemungkinan hasil yang salah, yang ditentukan oleh banyak faktor berbeda.
Hasil yang salah
Meskipun jarang, hal ini memang terjadi: pemeriksaan pada trimester kedua memberikan hasil yang salah. Hal ini dimungkinkan jika perjalanan kehamilan ditandai dengan ciri-ciri berikut:
- kehamilan ganda;
- tenggat waktu yang salah;
- kelebihan berat badan melebih-lebihkan indikatornya, kekurangan berat badan meremehkannya;
Sebelum melakukan pemeriksaan kedua, dokter kandungan harus mengidentifikasi faktor-faktor tersebut dengan menggunakan kuesioner dan pemeriksaan pendahuluan dan memperhitungkannya saat mengambil hasilnya. Tindakan selanjutnya untuk mempertahankan atau mengakhiri kehamilan akan bergantung pada hal ini.
Tindakan lebih lanjut

Karena skrining kedua selama kehamilan sudah dilakukan di tengah kehamilan, aborsi jika kelainan genetik yang parah terdeteksi tidak mungkin dilakukan. Tindakan apa yang dapat disarankan dokter pada kasus ini?
- Konsultasikan dengan dokter kandungan mengenai data yang diperoleh apakah risiko terjadinya kelainan adalah 1:250 atau 1:360.
- Melakukan teknik diagnostik invasif dengan risiko patologi 1:100.
- Jika diagnosis dipastikan tidak dapat diperbaiki secara terapeutik, ekstraksi janin dianjurkan.
- Jika patologinya reversibel, pengobatan ditentukan.
Pemutaran kedua seringkali berakhir dengan kerja paksa, dan pasangan harus siap secara mental untuk ini. Karena banyak hal bergantung pada prosedur ini, orang tua muda perlu mengetahui informasi sebanyak mungkin tentang prosedur ini, yang akan membantu memahami masalah yang tidak jelas dan menghilangkan keraguan.
Dan fitur lainnya
Sebelum prosedur pemeriksaan kedua, pasangan selalu memiliki banyak pertanyaan tentang bagaimana mempersiapkannya dengan benar dan bagaimana tepatnya prosesnya. Dokter tidak selalu punya waktu untuk melakukan pekerjaan pendidikan secara mendetail mengenai hal ini, sehingga Anda sering kali harus mencari jawabannya sendiri. Blok khusus akan membantu mempermudah tugas ini.
Pukul berapa pemutaran kedua dilakukan?
Dari minggu ke-16 hingga ke-20.
Apakah perlu mendonorkan darah pada pemeriksaan kedua?
Jika USG menunjukkan kelainan, maka itu perlu. Jika tidak ada kecurigaan adanya kelainan genetik, dokter mungkin tidak akan meresepkan tes biokimia darah.
Apa saja yang termasuk dalam pemeriksaan kedua selama kehamilan?
Tes darah USG dan biokimia diambil dari vena.
Apa yang terungkap dari pemutaran film kedua?
Kelainan genetik pada perkembangan janin dan plasenta.
Apakah perlu dilakukan screening kedua?
Pada pemutaran film buruk pertama - suatu keharusan.
Bagaimana perubahan hCG pada pemeriksaan kedua?
Dibandingkan hasil screening pertama, indikatornya mengalami penurunan sementara.
Apakah mungkin makan sebelum pemutaran kedua?
Anda tidak boleh makan 4 jam sebelum pemeriksaan kedua, karena dapat merusak hasil penelitian.
Dalam beberapa kasus, keraguan mengenai apakah janin mengalami kelainan perkembangan dapat dihilangkan atau dikonfirmasi hanya dengan pemeriksaan kedua. Jika hasil tes pertama menunjukkan risiko mutasi gen yang terlalu tinggi, tetapi kehamilan tidak dihentikan, maka perlu dilakukan penelitian yang komprehensif. Hal ini memungkinkan Anda tidak hanya menilai situasi dengan bijaksana, tetapi juga membuat keputusan yang tepat tentang apakah akan melahirkan bayi yang sakit atau tidak. Ini adalah pertanyaan yang sulit, tetapi tidak dapat diabaikan: tidak hanya kehidupan anak yang bergantung padanya, tetapi juga nasib orang tua itu sendiri.
Jenis pemeriksaan ini diresepkan untuk wanita yang didiagnosis pada usia kehamilan 11-13 minggu. Tahap awal pemeriksaan pertama selama kehamilan adalah USG. Setelah itu, wanita hamil tersebut dikirim untuk tes darah biokimia.
Kegiatan semacam itu memungkinkan untuk mengidentifikasi cacat genetik dan patologi pada struktur embrio dan meresponsnya secara tepat waktu.
Bagaimana cara mempersiapkan pemutaran film pertama dengan benar?
Tata cara yang dipertimbangkan meliputi dua jenis pemeriksaan yang masing-masing memerlukan persiapan tertentu.
USG
Dapat dilakukan dengan dua cara:
- Eksternal (perut). Diberikan saat kandung kemih sudah penuh, jadi 30-60 menit sebelum dimulainya prosedur, ibu hamil harus minum minimal setengah liter air murni tanpa gas atau tidak buang air kecil 3-4 jam sebelum USG dimulai.
- vagina. Jenis ujian ini tidak memerlukan persiapan khusus. Beberapa klinik mengharuskan pasien membawa popok, sarung tangan steril, dan kondom sendiri untuk pemeriksaan USG ke janji temu mereka. Semua ini dapat dibeli di hampir semua apotek.
(tes ganda)
Menyediakan kegiatan persiapan berikut, yang jika diabaikan, dapat mempengaruhi hasil tes secara signifikan:
- 2-3 hari sebelum tes, ibu hamil sebaiknya menahan diri dari makanan berlemak, asin (daging, seafood), buah jeruk, dan coklat. Hal yang sama berlaku untuk multivitamin.
- Darah harus disumbangkan dengan perut kosong. Makan terakhir harus setidaknya 4 jam sebelum ujian.
- Dokter juga menyarankan untuk menghindari hubungan seksual beberapa hari sebelum pemeriksaan.
Bagaimana skrining pertama pada ibu hamil dan apa yang ditunjukkannya?
Jenis pemeriksaan ini harus dimulai dengan. Bagaimanapun, diagnostik ultrasonografilah yang memungkinkan untuk menentukan durasi kehamilan yang tepat - dan ini sangat penting untuk penyaringan tahap kedua: tes ganda. Toh indikator norma darah misalnya untuk minggu ke 11 dan 13 akan berbeda.
Selain itu, jika pemeriksaan ultrasonografi menunjukkan pembekuan janin atau adanya kelainan serius, tes darah biokimia tidak diperlukan.
Oleh karena itu, pada saat melewati pemeriksaan tahap kedua yang pertama, ibu hamil harus memiliki kesimpulan dari dokter spesialis USG.
Ultrasonografi
Jenis pemeriksaan ini bermanfaat untuk mengidentifikasi cacat fisik janin berikut ini:
- Keterlambatan perkembangan.
- Kehadiran patologi yang serius.
Juga berkat USG usia kehamilan, jumlah janin dalam rahim ditentukan, perkiraan tanggal lahir ditentukan.

Pada sepertiga pertama kehamilan, indikator berikut diperiksa menggunakan mesin USG:
- Jarak dari tulang ekor ke bagian parietal kepala. Parameter ini disebut juga ukuran coccygeal-parietal (CTR). Pada minggu ke 11 kehamilan, CTE bervariasi antara 42-50 mm, pada minggu ke 12 - 51-59 mm, pada minggu ke 13 - 62-73 mm.
- Dimensi tulang hidung. Pada minggu ke 11 tidak divisualisasikan. Pada 12-13 minggu parameternya lebih dari 3 mm.
- Jarak antara tuberkel daerah parietal, atau ukuran biparietal (BPR). Biasanya, angka ini harus menjadi 17 mm pada minggu ke-11; 20 mm pada 12 minggu; 26 mm pada usia kehamilan 13 minggu.
- Lingkar kepala janin.
- Jarak dari dahi ke belakang kepala.
- Struktur otak, simetri dan ukuran belahannya, kualitas ketertutupan tengkorak.
- Denyut jantung (SDM). Dengan menggunakan parameter ini, aritmia jantung dapat dideteksi. Saat mengukur detak jantung, teknisi USG harus sangat berhati-hati: karena tahap kehamilan yang pendek, denyut pembuluh darah pasien mungkin tertukar dengan detak jantung embrio. Biasanya, indikator yang dipertimbangkan bervariasi antara: 153-177 pada minggu ke 11 kehamilan; 150-174 – pada minggu ke-12; 147-171 – pada tanggal 13.
- Parameter jantung dan arterinya.
- Struktur tulang paha, humerus, dan tulang kering.
- Jarak antara permukaan dalam dan luar kulit leher, atau ketebalan tembus nukal (TNT). Biasanya, indikator ini adalah: pada minggu ke 11 kehamilan 1,6-2,4 mm; pada minggu ke-12 – 1,6-2,5 mm; pada minggu ke-13 – 1,7-2,7 mm.
- Struktur korion (plasenta), letaknya. Ketika pelepasan korion terdeteksi, volumenya ditentukan dan apakah ada kecenderungan untuk berkembang. Fenomena ini dapat memicu pendarahan dan keluhan ibu hamil tentang nyeri.
- Bentuk dan ukuran kantung kuning telur, kualitas suplai pembuluh darah tali pusat. Kantung kuning telur biasanya mengecil ukurannya pada minggu ke-12 kehamilan, dan pada saat pengujian, kantung kuning telur tersebut seharusnya berupa neoplasma kistik berbentuk bulat kecil (4-6 mm).
- Struktur rahim dan pelengkapnya. Perhatian khusus diberikan pada ovarium: pada tahap akhir kehamilan, pemeriksaannya menjadi masalah.
Pada saat pemeriksaan USG pertama buah harus diposisikan dengan benar sehingga dokter spesialis dapat melakukan pemeriksaan kualitas dan melakukan pengukuran yang diperlukan.
Jika posisi anak salah, pasien diminta membalikkan badan, batuk, atau jongkok.
Tes ganda (norma dan decoding)
Untuk pemeriksaan jenis ini, darah digunakan dari vena, yang diambil saat perut kosong.

Skrining biokimia diperlukan untuk menentukan parameter berikut:
1.Protein Kehamilan (PAAP) -A )
Protein ini diproduksi oleh plasenta dan meningkat selama kehamilan.
Biasanya, indikator protein ini adalah sebagai berikut:
- Minggu 11-12: 0,77-4,76 mIU/ml.
- Minggu 12-13: 1,04-6,01 mIU/ml.
- Minggu 13-14: 1,48-8,54 mIU/ml.
Berkurangnya jumlah PAAP-A mungkin disebabkan oleh kelainan berikut:
- Ada ancaman keguguran.
- Embrio yang sedang berkembang menderita sindrom Down, sindrom Edwards, atau kelainan genetik lainnya.
Peningkatan kadar RAAP-R dalam darah ibu hamil seringkali tidak memiliki nilai diagnostik yang penting.
2. Jumlah human chorionic gonadotropin (hCG)
Hormon ini diproduksi pada minggu-minggu pertama kehamilan, mencapai tingkat maksimum pada minggu ke-12 kehamilan, setelah itu jumlah hormon tersebut menurun.
Dengan mempelajari jumlah hCG dalam darah ibu hamil, seseorang dapat mengetahui ada/tidaknya kelainan kromosom.
Pada lembar kesimpulan, parameter ini ditulis pada kolom “β-hCG bebas”.
Pada trimester pertama kehamilan, norma hormon ini adalah sebagai berikut:
- Minggu 11: 17,3-130,2 ng/ml.
- Minggu 12: 13,3-128,4 ng/ml.
- Minggu 13: 14,3-114,7 ng/ml.
Peningkatan kadar hCG dapat mengindikasikan beberapa fenomena:
- Janin yang sedang berkembang menderita sindrom Down.
- Ibu hamil menderita diabetes.
- Wanita hamil itu menderita toksikosis parah.
Penurunan kadar hormon tersebut dapat terjadi karena faktor-faktor berikut:
- Ada risiko keguguran.
- Kehamilan terbentuk di luar rongga rahim
- Kegagalan plasenta untuk menjalankan fungsi dasarnya.
- Embrio menderita sindrom Edwards.
Patologi apa yang dapat dideteksi selama pemeriksaan trimester pertama?
Pada tiga bulan pertama kehamilan, pemeriksaan dapat mendeteksi atau mencurigai adanya penyakit berikut:
- Kesalahan pada struktur tabung saraf (meningokel).
- Sindrom Down. Prevalensi penyakit ini: 1:700. Deteksi tepat waktu terhadap patologi ini memungkinkan penurunan angka kelahiran bayi yang sakit (1 dari 1.100 kasus).
- Hernia tali pusat (omphalocele). Pemeriksaan USG menunjukkan bahwa organ dalam berada di kantung hernia, bukan di rongga perut.
- Sindrom Edwards (1:7000). Hal ini ditandai dengan penurunan denyut jantung, omfalokel, jumlah pembuluh darah yang tidak mencukupi pada tali pusat, dan tidak adanya (ketidakmampuan visualisasi) tulang hidung. Wanita hamil di atas 35 tahun berisiko.
- Triploidi. Dengan patologi ini, sel telur yang telah dibuahi mengandung 69 kromosom, bukan 46. Fenomena ini bisa terjadi karena struktur sel telur yang tidak beraturan, atau ketika dua sperma menembus satu sel telur. Seringkali, dengan anomali seperti itu, wanita tidak mengandung janin hingga cukup bulan atau melahirkan anak yang lahir mati. Dalam kasus yang jarang terjadi ketika bayi dapat dilahirkan hidup, masa hidupnya dibatasi hingga beberapa hari/minggu.
- Penyakit Patau (1:10000). Ultrasonografi menunjukkan keterbelakangan pada struktur otak, tulang tubular, peningkatan denyut jantung, dan omfalokel. Seringkali bayi yang lahir dengan diagnosis serupa hidup maksimal beberapa bulan.
- Sindrom Smith-Lemli-Opitz (1:30000). Ini adalah akibat dari kelainan genetik yang membuat kolesterol tidak dapat diserap dengan baik. Patologi yang dimaksud dapat memicu banyak cacat perkembangan, yang paling serius adalah kesalahan fungsi otak dan organ dalam.
Untuk mengkonfirmasi beberapa patologi di atas, diperlukan tindakan diagnostik tambahan, dan dalam banyak kasus mereka bersifat invasif.

Apa yang dapat mempengaruhi hasil, dan apakah dokter dapat melakukan kesalahan pada pemeriksaan pertama?
Skrining pada trimester pertama kehamilan memiliki kelemahan tertentu.
Di sisi lain, pemeriksaan tetap perlu dilakukan: deteksi patologi tertentu secara tepat waktu akan memungkinkan penghentian kehamilan (jika janin memiliki kelainan serius), atau mengambil tindakan untuk mempertahankan kehamilan (jika ada ancaman). ).
Bagaimanapun, akan bermanfaat bagi setiap ibu hamil untuk mengetahui bahwa hasil skrining positif palsu dapat terjadi dalam situasi berikut:
- lingkungan hidup. Dengan inseminasi buatan, parameter bagian oksipital embrio akan 10-15% lebih tinggi dari biasanya. Tes ganda akan menunjukkan peningkatan jumlah hCG dan tingkat RAAP-A yang rendah (hingga 20%).
- Berat badan ibu hamil: ketipisan yang parah adalah akibat dari penurunan jumlah hormon, dan dengan obesitas, fenomena sebaliknya terjadi.
- Diabetes melitus, penyakit lainnya berhubungan dengan fungsi sistem tiroid. Dengan penyakit seperti itu, sulit menghitung risiko penyakit pada janin. Dokter sering kali membatalkan pemeriksaan karena alasan ini.
- Kehamilan ganda. Karena ketidakmungkinan hingga saat ini untuk menentukan secara akurat latar belakang hormonal seorang wanita hamil yang mengandung lebih dari satu anak, pemeriksaannya terbatas pada pemeriksaan USG dan tidak mencakup analisis biokimia.
Kebanyakan ibu hamil, sampai taraf tertentu, merasakan ketakutan terhadap bayi dalam kandungan. Biasanya, mereka tidak punya dasar. Namun dalam beberapa kasus, ketakutan tersebut begitu kuat sehingga sebaiknya ibu hamil menjalani pemeriksaan pada trimester pertama dan kemudian menunggu bayinya dengan tenang. Terkadang penelitian ini direkomendasikan oleh dokter agar ibu hamil dapat memutuskan apakah akan memperpanjang kehamilan atau risikonya terlalu tinggi.
Semua ibu hamil dapat menjalani pemeriksaan pada trimester pertama dengan persetujuan kedua calon orang tua bayinya. Jika hal ini merupakan anjuran dokter, dan risiko bayi sakit meningkat, pemeriksaan ini sebaiknya dilakukan.
Di antara alasan yang harus mendorong seorang ibu hamil untuk menjalani pemeriksaan pertama selama kehamilan adalah:
- Hubungan kekeluargaan yang erat antara ibu hamil dan ayah bayinya;
- Kehadiran kerabat dekat kedua orang tua dengan kelainan bawaan;
- Seorang wanita hamil memiliki bayi dengan kelainan bawaan;
- Usia ibu hamil (di atas 35 tahun).
Alasan pemeriksaan pada trimester pertama juga mencakup hal-hal yang berkaitan dengan kehamilan wanita sebelumnya:
- Adanya pembekuan janin;
- Kelahiran mati;
- Adanya 2 kali atau lebih keguguran;
Faktor risiko juga mencakup kasus-kasus yang berhubungan dengan:
- Dengan penggunaan obat-obatan yang dilarang selama kehamilan (bahkan ketika itu sangat penting);
- Dengan penyakit virus atau bakteri yang diderita ibu selama hamil.
Rujukan untuk pemeriksaan pertama akan ditulis oleh dokter kandungan yang mengamati ibu hamil. Namun tempat pemeriksaan harus dipilih sendiri oleh ibu hamil.
Perlu diperhatikan di sini bahwa pemeriksaan ini dilakukan dalam 2 tahap. Yang pertama adalah USG, dan yang kedua adalah tes darah biokimia untuk mengetahui jumlah hormon hCG dan PAPP-A. Akan lebih baik jika wanita tersebut menjalani kedua tes tersebut pada hari yang sama, dan untuk itu sebaiknya memilih pusat perinatal di mana keduanya dilakukan.
Bagaimana penelitian dilakukan?
Ultrasonografi harus dilakukan terlebih dahulu, dan kemudian darah harus diambil dari vena untuk hCG dan PAPP-A.
Pemeriksaan USG trimester 1 dilakukan dengan dua cara:
- secara transvaginal
- Perut
Dokter hanya akan memilih salah satu metode. Dalam pemeriksaan transvaginal, alat yang sangat tipis dimasukkan ke dalam vagina. Untuk melakukan ini, seorang wanita berbaring di sofa tanpa pakaian di bawah pinggang, menekuk lutut dan sedikit merentangkannya. Sebuah sensor yang ditempatkan pada kondom dimasukkan ke dalam vagina. Tidak ada sensasi tidak menyenangkan yang diamati. Namun terkadang pada hari kedua mungkin terjadi sedikit pendarahan.
Pada pemeriksaan perut, pemeriksaan dilakukan melalui perut dan memerlukan kandung kemih yang penuh. Dan Anda harus bersiap untuk ini. Dalam hal ini, sensornya terletak di kulit perut. Di sini Anda hanya perlu berbaring di sofa dan melepaskan perut dari pakaian. Saat skrining untuk kedua kalinya (pada trimester kedua), pengisian kandung kemih di perut tidak diperlukan.
Hasil USG akan diberikan kepada Anda dan Anda perlu menjalani pemeriksaan biokimia bersama mereka.
Skrining biokimia, apa itu?
Skrining kedua adalah pengambilan darah dari vena. Saat melakukannya, selain hasil USG, ibu hamil akan ditanyai sejumlah pertanyaan yang sangat diperlukan untuk pemeriksaan.
Kemudian akan diambil 10 ml darah dari vena tersebut. Hasil pemeriksaan ini biasanya sudah siap paling cepat dalam beberapa minggu (hCG dan PAPP-A). Kemudian mereka akan mengeluarkan kesimpulan.
tanggal
Skrining trimester pertama sangat terbatas waktunya. Keakuratan hasil akan tergantung pada kebenaran penentuannya. Oleh karena itu, penting untuk melakukan pemeriksaan paling lambat pada hari pertama minggu ke-11 dan paling lambat pada hari ke-6 minggu ke-13 kehamilan. Jika pemeriksaan ini diperlukan, waktunya dihitung dengan mempertimbangkan riwayat kesehatan, serta menstruasi terakhir. Biasanya, saat merujuk untuk pemeriksaan, dokter kandungan melakukan perhitungan kehamilan kembali dan menentukan hari pemeriksaan.
Persiapan
Prosedur yang rumit dan bertanggung jawab seperti itu memerlukan beberapa persiapan. Untuk mempersiapkan diri dengan baik untuk pemeriksaan, Anda harus mempertimbangkan sejumlah fitur prosedur. Karena dua pemeriksaan dilakukan sekaligus: pemeriksaan USG dan pengambilan sampel darah dari vena, persiapannya sedikit berbeda. Persiapan umum dilakukan sehari sebelum ujian (dua atau tiga hari sebelum itu memungkinkan). Persiapan untuk penyaringan ini diperlukan
 untuk hasil tes darah biokimia yang lebih akurat (hCG dan PAPP-A). Inilah yang harus Anda patuhi dalam diet Anda:
untuk hasil tes darah biokimia yang lebih akurat (hCG dan PAPP-A). Inilah yang harus Anda patuhi dalam diet Anda:
- Hilangkan makanan alergi dari diet;
- Jangan makan makanan berlemak dan gorengan;
- Jangan makan makanan laut dan daging asap;
- Jangan makan coklat.
Kegagalan dalam mengikuti pola makan akan meningkatkan risiko kegagalan. Langsung pada hari prosedur, sebaiknya berpuasa 4 jam sebelum mendonor darah untuk analisis biokimia, jika USG akan dilakukan pada perut, sebaiknya mulai minum air tenang 30 menit - 1 jam, atau bila memungkinkan, jangan buang air kecil. 2-3 jam sebelum pemeriksaan. Saat pemeriksaan transvaginal, tidak diperlukan persiapan. Seperti yang telah disebutkan sebelumnya, Anda perlu menjalani pemeriksaan USG terlebih dahulu (biasanya sebelum jam 11 siang), lalu mendonorkan darah.
Menguraikan hasilnya
Menguraikan hasil seringkali membutuhkan waktu lama (hingga 2-3 minggu). Itu dilakukan dengan menggunakan program khusus prisca. Interpretasinya tidak hanya mencakup pemeriksaan USG dan biokimia, tetapi juga pemantauan kondisi ibu hamil, serta riwayat keluarga. Salah satu poinnya adalah pertanyaan: apakah perlu menjalani pemeriksaan ulang di kemudian hari?
Hasil penyaringan juga akan menjawab sejumlah besar pertanyaan. Diantaranya adalah:
- Seberapa tinggi risiko kelainan bawaan pada janin?
- Penyakit genetik manakah yang mungkin terjadi dan seberapa besar kemungkinannya?
- Haruskah kehamilan diperpanjang?
Selama pemeriksaan ultrasonografi, lima kriteria utama ditentukan, kriteria tersebut dapat menjelaskan banyak hal tentang kemungkinan patologi dan tingkat kemungkinan terjadinya.
Dengan demikian, skrining pertama akan menunjukkan parameter ukuran coccygeal-parietal (CPS) janin, yang merupakan indikator perkembangan janin secara keseluruhan dan dicirikan secara individual setiap minggunya.
Untuk kemungkinan berkembangnya beberapa penyakit kromosom, penting untuk mempelajari ketebalan zona nuchal (TVZ), jika menyimpang dari norma, ada kecurigaan Down Syndrome dan beberapa patologi kromosom kompleks lainnya.
Dalam hal ini, tulang hidung juga sangat penting. Yang mana, pada janin dengan penyakit ini (60-70%), terbentuk jauh kemudian atau tidak ada sama sekali. Hal ini tidak terdeteksi pada USG pada sekitar 2% anak sehat. Belakangan, hal itu ditentukan dalam patologi seperti sindrom Pattau. Normanya adalah ketika sudah terlihat pada minggu ke-11.
Salah satu syarat penting untuk tidak adanya patologi adalah detak jantung. Pelanggarannya mungkin mengindikasikan beberapa patologi: sindrom Down, sindrom Edwards, sindrom Pattau.
Selama periode ini, keberadaan hernia umbilikalis (omphalocele) sudah ditentukan, ketika organ dalam peritoneum terletak di kantung kulit tipis di luar rongga perut.
Mereka juga mencari adanya aliran darah vena terbalik, yang mengindikasikan trisomi (adanya tiga kromosom, bukan dua, yang biasanya mengindikasikan terjadinya penyakit genetik yang parah).
Dan adanya satu arteri tali pusat, bukan dua, yang sering kali merupakan tanda Sindrom Edwards atau mengindikasikan omfalokel.
Tabel di bawah menunjukkan data yang mewakili norma janin pada tahap perkembangan ini. Dengan membandingkan data pemeriksaan USG trimester pertama seorang ibu hamil dengan data tersebut, seseorang dapat menilai perkembangan janinnya.
Indikator studi skrining pada trimester pertama kehamilan (normal)
Kadar hormon apa yang ditentukan pada pemeriksaan pertama?
Saat melakukan pemeriksaan biokimia (tes darah), kadar dua jenis hormon, hCG dan PAPP-A, ditentukan:
HCG (human chorionic gonadotropin) adalah hormon yang disebut hormon kehamilan; jumlahnya dalam tubuh wanita meningkat ketika kehamilan terjadi (tes kehamilan didasarkan pada faktor ini). Buruk jika levelnya dinaikkan atau diturunkan. Dengan kadar yang tinggi, risiko terjadinya sindrom Down meningkat; dengan kadar yang lebih rendah, risiko sindrom Edwards atau patologi plasenta. Tabel di bawah ini menunjukkan indikator normal.
Hormon kedua yang sedang dipelajari disebut PAPP-A (plasma protein-A). Ini adalah protein yang diproduksi oleh plasenta, dan oleh karena itu, seiring bertambahnya usia kehamilan, konsentrasinya dalam darah meningkat. Berdasarkan jumlah PAPP-A yang diproduksi, seseorang dapat menilai beberapa patologi kromosom janin. Diantaranya adalah:
- sindrom Edwards;
- Sindrom Down;
- Sindrom Cornelli de Lange
- Sindrom Rubinstein-Taybi
- Keterbelakangan mental dengan hipertrikosis.
Faktanya saat ini, pemeriksaan USG skrining tidak selalu cukup akurat, sehingga hasil skrining biokimia sangat penting. Jika hasilnya meningkat atau menurun dibandingkan normalnya, maka ini sudah menjadi peringatan.
Tabel di bawah ini menunjukkan hasil skrining yang menunjukkan norma hormon ini.
Koefisien MoM
Ketika hasilnya disajikan, indikator seperti koefisien MOM akan ditampilkan.
Faktanya ada norma untuk luas dan usia ibu hamil tertentu, yang diubah menjadi median menggunakan program prisca khusus. Rasio indikator ibu hamil terhadap norma ini akan menjadi indikator MoM. Hal yang normal bila indikator berkisar antara 0,5 hingga 2,5, dan idealnya bila mendekati 1. Entri pada formulir hasil akan terlihat seperti ini “hCG 1,2 MoM” atau “PAPP-A 2,0 MoM” jika indikator ini ditingkatkan - ini selalu buruk.
Risiko penelitian
Selain indikator MoM, formulir hasil juga akan berisi penilaian risiko: yang dapat berupa “Tinggi” atau “Rendah”, biasanya “Rendah”. Biasanya ini adalah angka dengan pecahan, misalnya 1:370, semakin besar pecahannya semakin baik. Sebaiknya jumlahnya lebih besar dari 380. Artinya, dengan kelahiran 380 bayi, satu anak bisa saja menderita Down Syndrome. Di sini, semakin tinggi angkanya (lebih dari 380), semakin baik. Risiko tersebut didefinisikan sebagai “Rendah”.
Penting. Jika diakhiri dengan entri “risiko tinggi”, rasio berkisar antara 1:250 hingga 1:380, serta indikator MoM untuk salah satu hormon berkisar di bawah atau di atas koridor 0,5-2,5 unit. Skrining dianggap buruk.
 Gambar menunjukkan contoh pengisian formulir, diberikan screening trimester 1, penguraian hasil ini digambarkan sebagai “Hasil rendah”, yaitu baik. Jadi kita melihat entri “Risiko trisomi yang diharapkan” dengan angka: 21, 18, 13 - ini adalah penyakit genetik yang parah: penyakit Down, sindrom Edwards, keterbelakangan mental dengan hipertrikosis, tetapi jumlah individunya sangat besar. Hal ini membuat risiko memiliki bayi yang sakit menjadi sangat rendah.
Gambar menunjukkan contoh pengisian formulir, diberikan screening trimester 1, penguraian hasil ini digambarkan sebagai “Hasil rendah”, yaitu baik. Jadi kita melihat entri “Risiko trisomi yang diharapkan” dengan angka: 21, 18, 13 - ini adalah penyakit genetik yang parah: penyakit Down, sindrom Edwards, keterbelakangan mental dengan hipertrikosis, tetapi jumlah individunya sangat besar. Hal ini membuat risiko memiliki bayi yang sakit menjadi sangat rendah.
Apa yang dapat mempengaruhi hasilnya?
Pertama-tama, harus diingat bahwa pada anak kembar, hasil skrining tidak dapat diandalkan, di sini indikatornya bisa sangat berbeda, biasanya tidak ditafsirkan oleh ahli genetika. Hal ini terutama berlaku untuk skrining biokimia untuk hormon (hCG dan PAPP-A), yang hasilnya biasanya meningkat secara signifikan.
Ada juga sejumlah faktor yang mempengaruhi hasil:
- Pertama-tama, ini adalah IVF. Di sini indikator PAPP-A akan diubah (diturunkan sebesar 10–15%);
- Selain itu, kondisi seperti obesitas pada ibu hamil juga akan meningkatkan kadar semua hormon (hCG dan PAPP-A juga);
- Jika berat badan ibu hamil sangat rendah, maka kadar hormonnya akan di bawah normal;
- Mengurangi kadar hormon dan diabetes;
- Tidak dianjurkan untuk melakukan skrining pada trimester pertama setelah amniosentesis (ini adalah pengumpulan cairan ketuban untuk dianalisis). Donor darah tidak disarankan di sini.
- Ketakutan wanita hamil terhadap prosedur ini juga dapat mempengaruhi hasilnya. Sejauh ini, rasa takut belum dapat didiagnosis, dan pengaruhnya terhadap tubuh ibu hamil belum diteliti. Tidak ada cara untuk memprediksi hasilnya.
Apa yang harus dilakukan jika tes buruk
Jika formulir hasil memuat kalimat “Risiko Tinggi”, berarti hasilnya buruk.
Dalam hal ini, kemungkinan besar ibu hamil akan diminta mengunjungi ahli genetika. Selama konsultasi, beberapa pilihan (tergantung hasil skrining) untuk perkembangan kehamilan lebih lanjut akan dipertimbangkan:
- Hal pertama yang dapat direkomendasikan dokter adalah menjalani pemeriksaan pada trimester kedua, dan mungkin pada trimester ketiga.
- Dalam kasus yang lebih kompleks, diagnosis invasif akan direkomendasikan (terkadang rekomendasi tersebut sangat mendesak). Pilihannya mungkin termasuk pengambilan sampel vili korionik, amniosentesis, atau kordosentesis.
- Dan berdasarkan hasil diagnosa invasif ini (atau salah satunya), masalah perpanjangan kehamilan akan dipertimbangkan.
Daripada mengambil kesimpulan
Prosedur skrining trimester pertama merupakan hal yang rumit dan menyusahkan. Namun dalam banyak kasus, perlu untuk menentukan kemungkinan kelainan pada perkembangan janin pada tahap awal. Terkadang ini akan menjadi sinyal untuk pemantauan kehamilan yang lebih dekat, dan dalam beberapa kasus, sinyal untuk mengambil tindakan yang akan membantu melahirkan bayi yang sehat.
Sayangnya obat tidak mahakuasa dan dalam beberapa kasus kelahiran bayi dengan kelainan kromosom dapat diprediksi, namun tidak dapat disembuhkan, maka hanya ibu hamil dan ayah dari anak tersebut yang akan menentukan nasib kehamilan tersebut.
Terkadang pemeriksaan pada trimester pertama penting karena alasan psikologis semata - hal ini memungkinkan wanita hamil untuk mengatasi ketakutan yang menguasai dirinya. Dan ini akan menjadi kunci kesehatan bayi dan ibu, serta akan membantu memperoleh ketenangan pikiran dan kepercayaan diri yang diinginkan.
Apa yang ditunjukkan oleh pemeriksaan trimester pertama? Ini adalah pemeriksaan USG yang membantu menentukan kemungkinan adanya penyakit kromosom pada tahap awal kehamilan. Selama periode ini, wanita juga harus menjalani tes darah untuk PAPP-A. Jika ternyata hasil skrining trimester 1 buruk (USG dan hitung darah), maka hal ini menandakan tingginya risiko terjadinya Down Syndrome pada janin.
Standar skrining trimester 1 dan interpretasinya
Selama USG, ketebalan lipatan leher janin diperiksa, yang akan meningkat secara proporsional seiring pertumbuhannya. Pemeriksaan dilakukan pada usia kehamilan 11-12 minggu, dan lipatan serviks pada tahap ini harus berukuran 1 hingga 2 mm. Pada minggu ke 13 ukurannya akan mencapai 2-2,8 mm.
Indikator kedua dari norma skrining trimester 1 adalah visualisasi tulang hidung. Jika tidak terlihat selama pemeriksaan, maka ini menunjukkan kemungkinan risiko sindrom Down sebesar 60-80%, namun diyakini bahwa pada 2% janin sehat, hal ini mungkin juga tidak terlihat pada tahap ini. Pada minggu ke 12-13, ukuran normal tulang hidung adalah sekitar 3 mm.
Selama USG pada minggu ke-12, usia dan perkiraan tanggal lahir anak ditentukan.
Skrining trimester pertama - interpretasi hasil tes darah
Tes darah biokimia untuk beta-hCG dan PAPP-A diuraikan dengan mengubah indikator menjadi nilai MoM khusus. Data yang diperoleh menunjukkan ada atau tidaknya kelainan pada periode kehamilan tertentu. Namun indikator tersebut dapat dipengaruhi oleh berbagai faktor: usia dan berat badan ibu, gaya hidup dan kebiasaan buruk. Oleh karena itu, untuk hasil yang lebih akurat, semua data dimasukkan ke dalam program komputer khusus, dengan mempertimbangkan karakteristik pribadi ibu hamil. Program ini menunjukkan hasil tingkat risiko dengan rasio 1:25, 1:100, 1:2000, dst. Jika kita mengambil misalnya opsi 1:25, maka hasil ini berarti dari 25 kehamilan dengan indikator seperti Anda, 24 anak lahir sehat, dan hanya satu yang menderita Down Syndrome. 
Setelah pemeriksaan darah trimester 1 disaring dan berdasarkan semua data akhir yang diterima, laboratorium dapat mengeluarkan dua kesimpulan:
- Tes positif.
- Tes negatif.
Dalam kasus pertama, Anda harus menjalani pemeriksaan lebih mendalam dan... Pada pilihan kedua, pemeriksaan tambahan tidak diperlukan, dan Anda dapat dengan tenang menunggu jadwal pemeriksaan berikutnya yang akan dijalani ibu hamil pada trimester ke-2.
Dopplerometri selama kehamilan adalah metode diagnostik modern menggunakan ultrasound, yang memungkinkan Anda memeriksa sirkulasi darah janin, plasenta, dan rahim secara objektif dan lengkap. Berdasarkan keadaan sistem peredaran darah, Anda dapat menilai kondisi janin, kecepatan perkembangannya - apakah bayi menderita kekurangan oksigen, serta kemungkinan perubahan patologis. Fetal Doppler adalah satu-satunya teknik yang dapat menunjukkan lokasi pasti patologi vaskular (di dalam rahim, tali pusat, atau plasenta).
Konsultasi dengan dokter berdasarkan hasil tes atau USG - 500 rubel. (atas permintaan pasien)
Mengapa dan kapan melakukan tes Doppler selama kehamilan
Saat ini, penyakit pembuluh darah adalah salah satu masalah paling umum dalam praktik medis. Diagnosis tepat waktu memungkinkan untuk mengidentifikasi patologi tersebut pada tahap awal perkembangan, dan pada saat yang sama banyak faktor yang dapat menyebabkan perkembangan gangguan peredaran darah.
Nilai dari prosedur ini terletak pada kandungan informasinya yang tinggi, sehingga dokter dapat mengidentifikasi tidak hanya patologi yang sudah berkembang, tetapi juga gejala praklinis penyakit yang hampir tidak terlihat. Prosedur ini ditentukan setelah plasenta terbentuk sempurna - tidak lebih awal dari 18 minggu, paling sering pada 32-34 minggu sebagai pemeriksaan rutin.
Jika ada sedikit kecurigaan adanya gangguan perkembangan janin, USG Doppler dilakukan pada tahap apa pun. Doppler dilakukan dalam kombinasi dengan Sedangkan bagi ibu hamil, prosedurnya tidak ada bedanya dengan pemeriksaan USG klasik.
Inti dari metode ini
Metode mempelajari sistem peredaran darah ini didasarkan pada penggunaan efek Doppler.
Pemeriksaannya menggunakan USG yang sama seperti pada pemeriksaan USG konvensional. Perbedaannya terletak pada sensor khusus berdasarkan efek Doppler dan interpretasi data yang diperoleh. Selama penelitian, gelombang ultrasonik direkam, yang dipantulkan bukan dari jaringan statis, tetapi dari benda bergerak - sel darah, akibatnya frekuensi sinar yang dipantulkan sangat bervariasi dibandingkan dengan yang diteliti. Perangkat memproses data yang diterima dan membuat gambar berwarna dua dimensi. Berkat ini, dimungkinkan untuk menilai kecepatan dan arah aliran darah, anatomi dan patensi pembuluh darah.
Durasi USG Doppler adalah 20 – 40 menit. Tidak ada kontraindikasi, tidak ada komplikasi, tidak ada efek negatif pada tubuh. Pemeriksaan ini sama sekali tidak menimbulkan rasa sakit dan aman.
Indikasi
Ginekolog menyarankan untuk menjalani pemeriksaan Doppler 1-2 kali selama kehamilan bersamaan . Jika ada masalah, pemeriksaan doppler janin harus dilakukan sesegera mungkin. Pada dasarnya, tes Doppler dilakukan bila ukuran janin tidak sesuai dengan usia kehamilannya. Prosedur ini juga dilakukan dalam kasus berikut:
- komplikasi dalam melahirkan anak;
- insufisiensi fetoplasenta;
- ibu mempunyai penyakit kronis dan berat (diabetes melitus, hipertensi, anemia, penyakit sistemik);
- Konflik Rh antara ibu hamil dan anak;
- kehamilan ganda;
- hidrops janin non-imun;
- posisi janin yang salah di dalam rahim;
- pematangan prematur plasenta;
- tali pusar melilit leher anak, diduga hipoksia;
- oligohidramnion/polihidramnion berat;
- gestosis (toksikosis lanjut, disertai kerusakan ginjal, pembuluh darah dan otak - protein muncul dalam urin, tekanan meningkat);
- cedera perut wanita hamil;
- patologi kromosom bayi;
- janin bergerak kurang dari biasanya atau tidak terasa gerakan sama sekali;
- hasil kardiotokografi yang tidak memuaskan;
- komplikasi dalam menjalani kehamilan sebelumnya (kelahiran prematur, keguguran, dll).
Selain itu, USG janin dengan Doppler harus dilakukan jika ibu berusia di bawah 20 tahun atau di atas 35 tahun.
Apa yang terungkap dari sonografi Doppler janin?
Doppler membantu mendeteksi hipoksia janin secara tepat waktu dan menghindari masalah bahkan sebelum anak dalam bahaya, atau meminimalkan konsekuensi negatif. Dengan bantuannya, dokter dapat mengetahui penyebab terbelitnya tali pusat dan melihat berapa kali dan seberapa erat terjalinnya leher bayi. Tanpa informasi penting ini, spesialis tidak akan dapat memilih taktik persalinan yang tepat, yang dapat membahayakan kesehatan dan kehidupan anak.
Anda juga dapat melihat dengan bantuan Doppler:
- keadaan dan irama jantung janin dalam keadaan istirahat dan bergerak;
- kondisi katup jantung pada pembuluh darah utama, arteri dan vena;
- kecepatan dan volume aliran darah sistem peredaran darah perifer;
- peredaran darah di tali pusat dan plasenta;
- kondisi sistem peredaran darah, jantung dan ginjal ibu hamil.
Informasi yang diperoleh memungkinkan dokter untuk menilai:
- patensi dan kondisi dasar pembuluh darah, adanya kelainan yang menghalangi aliran darah janin;
- saturasi seluruh jaringan anak dengan darah dan nutrisi;
- patensi dan kondisi tali pusat, belitan di leher bayi;
- efisiensi plasenta;
- kondisi dan fungsi sistem peredaran darah wanita selama kehamilan.

Persiapan dan fitur USG janin dengan Doppler
Prosedur ini tidak memerlukan tindakan persiapan apa pun: baik pola makan maupun kepenuhan kandung kemih dan perut tidak mempengaruhi hasil pemeriksaan. Satu-satunya rekomendasi adalah istirahat makan selama beberapa jam sebelum pemeriksaan.
Seorang ibu hamil perlu membawa barang-barang berikut ini: petunjuk dan hasil pemeriksaan dan pemeriksaan sebelumnya (USG, CTG, EKG), kartu penukaran ibu hamil. Serbet kertas dan popok atau handuk sekali pakai tidak diperlukan - semuanya disediakan gratis di klinik kami.
Teknik USG Doppler mirip dengan USG transabdominal. Wanita itu berbaring di sofa dengan punggung dan memperlihatkan perutnya. Dokter mengoleskan gel khusus ke area yang diteliti untuk meningkatkan aliran gelombang ultrasonik dan kemudian menggerakkan sensor di sepanjang area tersebut, sekaligus memeriksa data yang diperoleh di monitor. Interpretasi hasil diberikan kepada wanita tersebut pada hari yang sama.
Pengukuran Doppler selama kehamilan dapat dilakukan dengan beberapa cara:
- Ultrasonografi Doppler digunakan untuk menilai arah, intensitas, dan sifat aliran darah di pembuluh darah.
- Penelitian dupleks berbeda dari metode sebelumnya karena lebih akurat dan informatif. Digunakan untuk menilai aliran darah pembuluh darah dan anatominya.
- Pemetaan warna – kondisi pembuluh darah terkecil sekalipun dan patensinya diberi kode warna.
Interpretasi hasil Doppler janin
Penilaian keadaan suplai darah menggunakan Doppler didasarkan pada indikator berikut:
- Rasio sistol-diastolik adalah rasio maksimum dan kecepatan aliran darah minimum;
- Indeks resistensi - rasio perbedaan antara kecepatan aliran darah maksimum dan minimum dengan maksimum selama periode kompresi;
- Berdenyut indeks – rasio perbedaan antara kecepatan aliran darah maksimum dan minimum dengan kecepatan rata-rata untuk satu siklus jantung penuh.
Fetal Doppler: norma mingguan dan prognosis penyimpangan
Agar hasil dapat diuraikan dengan benar dan semua penyimpangan dapat diidentifikasi, data yang diperoleh perlu dibandingkan dengan nilai standar, dengan mempertimbangkan usia kehamilan.

Indikator norma indeks resistensi arteri uterina
Masa kehamilan (minggu) | IR rata-rata arteri uterina | Kisaran fluktuasi yang mungkin terjadi |
0,52 | 0,37 – 0,7 |
|
0,51 | 0,36 – 0,69 |
|
0,36 – 0,68 |
||
0,36 – 0,68 |
||
0,35 – 0,67 |
||
0,49 | 0,35 – 0,66 |
|
0,49 | 0,35 – 0,65 |
|
0,48 | 0,34 – 0,64 |
|
0,48 | 0,34 – 0,64 |
|
0,47 | 0,34 – 0,63 |
|
0,46 | 0,34 – 0,62 |
|
0,46 | 0,34 – 0,61 |
|
0,45 | 0,34 – 0,61 |
|
0,45 | 0,34 – 0,59 |
|
0,45 | 0,34 – 0,59 |
|
0,45 | 0,33 – 0,58 |
|
0,44 | 0,33 – 0,58 |
|
0,44 | 0,33 – 0,57 |
|
0,44 | 0,33 – 0,57 |
|
0,43 | 0,33 – 0,57 |
|
0,43 | 0,32 – 0,57 |
|
0,43 | 0,32 – 0,56 |
Indikator standar indeks pulsatilitas arteri uterina
Masa kehamilan (minggu) | Rata-rata PI arteri uterina | Kisaran fluktuasi yang mungkin terjadi |
1,54 | 1,04 – 2,03 |
|
1,47 | 0,98 – 1,96 |
|
1,41 | 0,92 – 1,9 |
|
1,35 | 0,86 – 1,85 |
|
0,81 – 1,79 |
||
1,25 | 0,76 – 1,74 |
|
0,71 – 1,69 |
||
1,16 | 0,67 – 1,65 |
|
1,12 | 0,63 – 1,61 |
|
1,08 | 0,59 – 1,57 |
|
1,05 | 0,56 – 1,54 |
|
1,02 | 0,53 – 1,51 |
|
0,99 | 0,5 – 1,48 |
|
0,97 | 0,48 – 1,46 |
|
0,95 | 0,46 – 1,44 |
|
0,94 | 0,44 – 1,43 |
|
0,92 | 0,43 – 1,42 |
|
0,92 | 0,42 – 1,41 |
|
0,91 | 0,42 – 1,4 |
|
0,91 | 0,42 – 1,4 |
|
0,91 | 0,42 – 1,4 |
|
0,92 | 0,42 – 1,41 |
Indikator arteri uterina kanan dan kiri mungkin berbeda. Yang utama adalah kedua indikator tersebut tidak melampaui norma. Jika kedua indikator tersebut tidak normal, hal ini menandakan adanya pelanggaran sirkulasi uteroplasenta. Jika salah satu indikatornya adalah asimetri aliran darah uteroplasenta
Penting untuk dicatat bahwa pada minggu ke 18-21, penyimpangan indikator mungkin terjadi karena proses fisiologis adaptif yang tidak lengkap dari invasi sitotrofoblas. Dalam hal ini, pengujian Doppler pada janin harus diulangi setelah 2-3 minggu.
Indikator standar rasio sistol-diastolik di saluran tuba
Pengukuran Doppler normal: arteri tali pusat
Nilai standar indeks resistensi arteri tali pusat:
Masa kehamilan (minggu) | Indeks rata-rata IR arteri tali pusat | Kisaran fluktuasi yang mungkin terjadi |
0,74 | 0,63 – 0,84 |
|
0,73 | 0,62 – 0,83 |
|
0,72 | 0,61 – 0,82 |
|
0,71 | 0,6 – 0,82 |
|
0,59 – 0,81 |
||
0,69 | 0,58 – 0,8 |
|
0,68 | 0,58 – 0,79 |
|
0,67 | 0,57 – 0,79 |
|
0,66 | 0,56 – 0,78 |
|
0,65 | 0,55 – 0,78 |
|
0,64 | 0,54 – 0,77 |
|
0,63 | 0,53 – 0,76 |
|
0,62 | 0,52 – 0,75 |
|
0,61 | 0,51 – 0,74 |
|
0,49 – 0,73 |
||
0,59 | 0,48 – 0,72 |
|
0,58 | 0,46 – 0,71 |
|
0,57 | 0,44 – 0,7 |
|
0,56 | 0,43 – 0,69 |
|
0,55 | 0,42 – 0,68 |
|
0,54 | 0,41 – 0,67 |
|
0,53 | 0,4 – 0,66 |
Nilai standar indeks pulsatilitas arteri tali pusat:
Masa kehamilan (minggu) | Rata-rata PI arteri tali pusat | Kisaran fluktuasi yang mungkin terjadi |
1,72 | 1,53 – 1,9 |
|
1,62 | 1,45 – 1,78 |
|
1,45 | 1,25 – 1,65 |
|
1,35 | 1,18 – 1,51 |
|
1,35 | 1,17 – 1,52 |
|
1,25 | 1,09 – 1,41 |
|
1,12 | 0,96 – 1,27 |
|
1,15 | 0,98 – 1,33 |
|
1,01 | 0,86 – 1,16 |
|
1,01 | 0,86 – 1,16 |
|
1,05 | 0,87 – 1,23 |
|
1,03 | 0,88 – 1,17 |
|
0,95 | 0,76 – 1,13 |
|
0,85 | 0,71 – 0,99 |
|
0,84 | 0,67 – 1,1 |
|
0,84 | 0,59 – 0,93 |
|
0,83 | 0,58 – 0,99 |
|
35 — 37 | 0,81 | 0,57 – 1,05 |
38 — 41 | 0,74 | 0,37 – 1,08 |
Memperoleh nilai aliran darah diastolik nol dan terbalik dianggap sebagai patologi. Hal ini menandakan kondisi janin kritis yang kematiannya akan terjadi dalam 2-3 hari. Dalam hal ini, operasi caesar segera dilakukan (jika usia kehamilan lebih dari 28 minggu) untuk menyelamatkan nyawa bayi.
Nilai standar rasio sistol-diastolik arteri tali pusat:
Gangguan aliran darah di tali pusat menyebabkan keterlambatan tumbuh kembang anak.
Norma USG Doppler: arteri serebral tengah janin
Masa kehamilan (minggu) | Rata-rata PI di arteri serebral tengah | Kisaran fluktuasi yang mungkin terjadi |
1,83 | 1,36 – 2,31 |
|
1,87 | 1,4 – 2,34 |
|
1,91 | 1,44 – 2,37 |
|
1,93 | 1,47 – 2,4 |
|
1,96 | 1,49 – 2,42 |
|
1,97 | 1,51 – 2,44 |
|
1,98 | 1,52 – 2,45 |
|
1,99 | 1,53 – 2,45 |
|
1,99 | 1,53 – 2,46 |
|
1,99 | 1,53 – 2,45 |
|
1,98 | 1,52 – 2,44 |
|
1,97 | 1,51 – 2,43 |
|
1,95 | 1,49 – 2,41 |
|
1,93 | 1,46 – 2,39 |
|
1,43 – 2,36 |
||
1,86 | 1,4 – 2,32 |
|
1,82 | 1,36 – 2,28 |
|
1,78 | 1,32 – 2,24 |
|
1,73 | 1,27 – 2,19 |
|
1,67 | 1,21 – 2,14 |
|
1,61 | 1,15 – 2,08 |
|
1,55 | 1,08 – 2,01 |
Kecepatan maksimum pada arteri serebral tengah janin:
Masa kehamilan (minggu) | Indikator rata-rata | Kisaran fluktuasi yang mungkin terjadi |
19,7 | 16,7 – 23 |
|
21,8 | 18,1 — 26 |
|
23,9 | 19,5 — 29 |
|
20,8 — 32 |
||
28,2 | 22,2 – 35 |
|
30,3 | 23,6 – 38,1 |
|
32,4 | 24,9 – 41,1 |
|
34,6 | 26,3 – 44,1 |
|
36,7 | 27,7 – 47,1 |
|
38,8 | 29 – 50,1 |
|
40,9 | 30,4 – 53,1 |
|
43,1 | 31,8 – 56,1 |
|
45,2 | 33,1 – 59,1 |
|
47,3 | 34,5 – 62,1 |
|
49,5 | 35,9 – 65,1 |
|
51,6 | 37,2 – 68,2 |
|
53,7 | 38,6 – 71,2 |
|
55,8 | 40 – 74,2 |
|
41,3 – 77,2 |
||
60,1 | 42,7 – 80,2 |
|
62,2 | 44,1 – 83,2 |
|
64,4 | 45,4 – 86,2 |
Nilai standar rasio sistolik-diastolik pada arteri serebral tengah:
Temuan Doppler janin normal: aorta janin
Gangguan peredaran darah aorta janin baru bisa dideteksi setelah usia kehamilan 22-24 minggu.
Nilai standar indeks pulsatilitas aorta janin:
Masa kehamilan (minggu) | Rata-rata PI aorta janin | Kisaran fluktuasi yang mungkin terjadi |
1,79 | 1,49 – 2,16 |
|
1,79 | 1,49 – 2,16 |
|
1,79 | 1,49 – 2,17 |
|
1,49 – 2,18 |
||
1,49 – 2,19 |
||
1,81 | 1,49 – 2,2 |
|
1,81 | 1,49 – 2,21 |
|
1,82 | 1,5 – 2,22 |
|
1,83 | 1,5 – 2,24 |
|
1,82 | 1,51 – 2,25 |
|
1,81 | 1,51 – 2,26 |
|
1,81 | 1,52 – 2,28 |
|
1,53 – 2,29 |
||
1,53 – 2,31 |
||
1,79 | 1,54 – 2,32 |
|
1,79 | 1,55 – 2,34 |
|
1,79 | 1,55 – 2,35 |
|
1,92 | 1,56 – 2,36 |
|
1,93 | 1,57 – 2,38 |
|
1,94 | 1,57 – 2,39 |
|
1,94 | 1,57 – 2,4 |
|
1,95 | 1,58 – 2,41 |
Nilai standar indeks resistensi aorta janin:
Nilai standar kecepatan sistolik aorta janin:
Masa kehamilan (minggu) | Kecepatan sistolik rata-rata | Kisaran fluktuasi yang mungkin terjadi |
26,88 | 12,27 – 44,11 |
|
28,87 | 14,1 – 46,28 |
|
30,52 | 15,6 – 48,12 |
|
31,95 | 16,87 – 49,74 |
|
33,23 | 18 – 51, 2 |
|
34,39 | 19 – 52,55 |
|
35,47 | 19,92 – 53,81 |
|
36,47 | 20,77 – 55,01 |
|
37,42 | 21,55 – 56,13 |
|
38,32 | 22,3 – 57,22 |
|
39,17 | 23,02 – 58,26 |
|
40,01 | 23,66 – 59,27 |
|
40,8 | 24,3 – 60,26 |
|
41,57 | 24,92 – 61,21 |
|
42,32 | 25,52 – 62,16 |
|
43,06 | 26,1 – 63,08 |
|
43,79 | 26,67 – 64,02 |
|
44,52 | 27,24 – 64,93 |
|
45,24 | 27,8 – 65,81 |
|
45,96 | 28,37 – 66,72 |
|
46,7 | 28,95 – 67,65 |
|
47,47 | 29,57 – 68,62 |
Nilai standar rasio sistolik-diastolik aorta janin:
Norma Doppler selama kehamilan: duktus venosus
Duktus venosus tidak dinilai menggunakan indeks. Indikator patologi adalah nilai aliran darah nol atau negatif. Biasanya, nilai serupa diperoleh untuk malnutrisi janin, penyakit jantung bawaan, dan hidrops nonimun.
Apabila peredaran darah pada tali pusat dalam kondisi kritis, namun tidak ditemukan kelainan aliran darah pada saluran vena, maka dimungkinkan untuk memperpanjang masa kehamilan hingga masa persalinan yang optimal.
Bagaimana dokter kandungan memahami apakah ada hipoksia janin?
Dokter membandingkan pengukuran Doppler normal dengan hasil yang diperoleh.
- Peningkatan IR dan SDO pada arteri uterina merupakan tanda bayi tidak mendapat cukup oksigen. Hal ini akan menyebabkan keterlambatan perkembangan.
- Peningkatan pembacaan Doppler pada arteri tali pusat merupakan tanda insufisiensi feto-plasenta. Ini adalah patologi vaskular, sehingga janin sudah menderita. Ini juga merupakan tanda gestosis.
- Jika indikator IR dan SDO pada tali pusat berbeda pada kehamilan ganda, hal ini menandakan salah satu bayi mengalami hipoksia (sindrom transfusi).
- Kelebihan SDO dan IR pada aorta merupakan gejala buruknya kesehatan anak akibat kehamilan lewat waktu, akibat penyakit diabetes melitus pada ibu hamil, jika terjadi konflik mengenai faktor Rh, dll.
- Penurunan SDO dan IR selama pengukuran Doppler di arteri karotis dan serebral diamati pada kondisi janin yang sangat parah, karena dalam kasus ini hanya organ utama yang mendukung kehidupan yang disuplai dengan darah. Dalam keadaan seperti itu, persalinan buatan harus segera dilakukan.
Anak tersebut mengalami gangguan aliran darah rahim, didiagnosis grade 3a. Jangka waktu 27 minggu. Mereka bilang mereka akan memeriksa aliran darah saya setiap 3 hari. Jika terjadi sesuatu maka anak 800 gram tersebut tidak akan selamat dan jika terjadi sesuatu ia tidak akan sehat. Aku kehilangan akal. Indikator aliran darah saya adalah 3,11 Pi di arteri di atas norma 1,61 PI di arteri pasangan di sebelah kiri 1,56 di atas norma 2,20 di atas norma di sebelah kanan PI di arteri serebral normanya adalah 2,32 USG dari 7,11 uzist PI lain indeks pulsasi tidak ada di arteri tali pusat. Pi di sebelah kiri adalah 2,01.
Doppler: inti dari metode, implementasi, indikator dan interpretasi
Tidak mungkin membayangkan suatu bidang kedokteran di mana metode pemeriksaan tambahan tidak akan digunakan. Ultrasonografi, karena keamanan dan kandungan informasinya, terutama digunakan secara aktif dalam banyak penyakit. Pengukuran Doppler merupakan peluang tidak hanya untuk menilai ukuran dan struktur organ, tetapi juga untuk mencatat ciri-ciri benda bergerak, khususnya aliran darah.
Pemeriksaan ultrasonografi dalam bidang kebidanan memberikan banyak informasi mengenai perkembangan janin; dengan bantuannya, menjadi mungkin untuk menentukan tidak hanya jumlah embrio, jenis kelamin dan ciri-ciri strukturalnya, tetapi juga untuk mengamati sifat sirkulasi darah di plasenta, pembuluh darah janin, dan jantung.
Ada anggapan bahwa pemeriksaan ibu hamil dengan metode USG dapat membahayakan bayi yang dikandungnya, bahkan dengan USG Doppler intensitas radiasinya semakin tinggi, sehingga sebagian ibu hamil takut bahkan menolak prosedur tersebut. Namun, pengalaman bertahun-tahun dalam menggunakan USG memungkinkan kita untuk menilai secara andal bahwa USG benar-benar aman, dan sejumlah informasi tentang kondisi janin tidak dapat diperoleh dengan metode non-invasif lainnya.
Semua wanita hamil harus menjalani USG Doppler pada trimester ketiga; jika diindikasikan, mungkin akan diresepkan lebih awal. Berdasarkan penelitian ini, dokter mengecualikan atau memastikan suatu patologi, diagnosis dini yang memungkinkan untuk memulai pengobatan tepat waktu dan mencegah banyak komplikasi berbahaya bagi janin dan ibu yang sedang tumbuh.
Fitur metode ini
Pengukuran Doppler merupakan salah satu metode USG sehingga dilakukan dengan menggunakan alat konvensional, namun dilengkapi dengan software khusus. Hal ini didasarkan pada kemampuan gelombang ultrasonik untuk dipantulkan dari benda bergerak, sehingga mengubah parameter fisiknya. Data USG yang dipantulkan disajikan dalam bentuk kurva yang mencirikan kecepatan pergerakan darah melalui pembuluh dan bilik jantung.
Penggunaan aktif USG Doppler telah menjadi terobosan nyata dalam diagnosis hampir semua jenis patologi kebidanan, yang biasanya berhubungan dengan gangguan peredaran darah pada sistem ibu-plasenta-janin. Melalui pengamatan klinis, indikator norma dan penyimpangan untuk berbagai pembuluh darah ditentukan, yang digunakan untuk menilai patologi tertentu.
Tes Doppler selama kehamilan memungkinkan untuk menentukan ukuran dan lokasi pembuluh darah, kecepatan dan karakteristik pergerakan darah melaluinya pada saat kontraksi dan relaksasi jantung. Dokter tidak hanya dapat menilai patologi secara objektif, tetapi juga menunjukkan lokasi pasti terjadinya, yang sangat penting ketika memilih metode pengobatan, karena hipoksia dapat disebabkan oleh patologi arteri uterina, pembuluh darah pusar, dan gangguan perkembangan. aliran darah janin.
Pengujian Doppler bisa duplex atau triplex. Pilihan terakhir ini sangat nyaman karena tidak hanya kecepatan aliran darah yang terlihat, tetapi juga arahnya. Dengan duplex Doppler, dokter menerima gambar dua dimensi hitam-putih, yang darinya mesin dapat menghitung kecepatan pergerakan darah.
contoh bingkai pemeriksaan triplex Doppler
Pemeriksaan tripleks lebih modern dan memberikan informasi lebih banyak tentang aliran darah. Gambar berwarna yang dihasilkan menunjukkan aliran darah dan arahnya. Dokter melihat aliran merah dan biru di monitor, tetapi bagi kebanyakan orang tampaknya ini adalah darah arteri dan vena yang mengalir. Padahal, warna dalam hal ini tidak menunjukkan komposisi darah, melainkan arahnya - menuju atau menjauhi sensor.
Tidak diperlukan persiapan khusus sebelum USG Doppler, namun wanita tersebut mungkin disarankan untuk tidak makan atau minum air selama beberapa jam sebelum prosedur. Pemeriksaan tidak menimbulkan rasa sakit atau ketidaknyamanan; pasien berbaring telentang, dan kulit perut dirawat dengan gel khusus yang meningkatkan kinerja USG.
Indikasi untuk pengujian Doppler
USG dengan Doppler sebagai skrining diindikasikan untuk semua wanita hamil pada trimester ketiga. Artinya, meski tidak ada patologi, hal itu harus dilakukan sesuai rencana, dan dokter kandungan-ginekolog pasti akan merujuk ibu hamil untuk pemeriksaan.
Periode optimal dianggap antara 30 dan 34 minggu kehamilan. Pada saat ini, plasenta sudah berkembang dengan baik, dan janin terbentuk dan secara bertahap bertambah beratnya, bersiap untuk kelahiran yang akan datang. Setiap penyimpangan dari norma pada periode ini terlihat jelas, dan pada saat yang sama, dokter masih punya waktu untuk memperbaiki pelanggaran tersebut.
Sayangnya, tidak semua kehamilan berjalan dengan baik sehingga ibu hamil menjalani USG dengan pengukuran Doppler tepat waktu dan, lebih tepatnya, untuk pencegahan. Ada seluruh daftar indikasi yang penelitiannya dilakukan di luar kerangka skrining yang telah ditetapkan dan bahkan lebih dari satu kali.
Jika ada alasan untuk mencurigai hipoksia janin atau keterlambatan perkembangannya, yang terlihat dengan USG konvensional, maka pemeriksaan Doppler akan direkomendasikan dalam waktu seminggu. Sebelum periode ini, tidak disarankan untuk melakukan prosedur ini karena perkembangan plasenta dan pembuluh darah janin yang tidak mencukupi, yang dapat menyebabkan kesimpulan yang salah.
Indikasi pengujian Doppler tidak terjadwal adalah:
- Penyakit pada ibu dan patologi kehamilan - preeklamsia, penyakit ginjal, tekanan darah tinggi, diabetes mellitus, konflik Rh, vaskulitis;
- Gangguan janin - keterlambatan perkembangan, oligohidramnion, kelainan bawaan organ, perkembangan janin yang tidak sinkron pada kehamilan ganda, ketika salah satu dari mereka jauh tertinggal dari yang lain, penuaan plasenta.
Tes Doppler tambahan pada janin dapat diindikasikan jika ukurannya tidak sesuai dengan yang seharusnya pada tahap kehamilan ini, karena pertumbuhan yang lebih lambat merupakan tanda kemungkinan hipoksia atau cacat.
Alasan lain untuk melakukan USG dengan Doppler mungkin termasuk riwayat obstetri yang kurang baik (keguguran, lahir mati), usia ibu hamil di atas 35 tahun atau di bawah 20 tahun, kehamilan lewat waktu, terbelitnya tali pusat di sekitar leher janin dengan risiko. hipoksia, perubahan kardiotokogram, kerusakan atau trauma pada perut.
Parameter Doppler
Saat melakukan USG Doppler, dokter menilai kondisi arteri uterina dan pembuluh darah tali pusat. Mereka adalah yang paling mudah diakses oleh perangkat dan mencirikan keadaan sirkulasi darah dengan baik. Jika ada indikasi, dimungkinkan untuk menilai aliran darah di pembuluh darah bayi - aorta, arteri serebral tengah, pembuluh ginjal, dan bilik jantung. Biasanya, kebutuhan seperti itu muncul ketika dicurigai adanya cacat tertentu, seperti hidrosefalus intrauterin atau keterlambatan perkembangan.
Organ terpenting yang menyatukan tubuh ibu dan bayi dalam kandungan adalah plasenta. Ini membawa nutrisi dan oksigen, sekaligus menghilangkan produk metabolisme yang tidak perlu, mewujudkan fungsi perlindungannya. Selain itu, plasenta mengeluarkan hormon, yang tanpanya perkembangan kehamilan yang baik tidak akan terjadi, sehingga tanpa organ ini pematangan dan kelahiran bayi tidak mungkin terjadi.
Pembentukan plasenta dimulai sejak saat implantasi. Pada saat ini, terjadi perubahan aktif pada pembuluh darah, yang bertujuan untuk mensuplai isi rahim dengan darah secara memadai.
Pembuluh darah utama yang mensuplai darah ke tubuh janin yang sedang tumbuh dan rahim yang membesar adalah arteri uterina dan ovarium, terletak di rongga panggul dan saling bersentuhan pada ketebalan miometrium. Bercabang menjadi pembuluh darah yang lebih kecil menuju lapisan dalam rahim, mereka berubah menjadi arteri spiralis yang membawa darah ke ruang intervili - tempat terjadinya pertukaran darah antara ibu dan bayi.
Darah masuk ke dalam tubuh janin melalui pembuluh tali pusat, diameter, arah dan kecepatan aliran darah juga sangat penting, terutama bagi pertumbuhan organisme. Kemungkinan perlambatan aliran darah, aliran balik, kelainan jumlah pembuluh darah.
Video: rangkaian ceramah tentang peredaran darah janin
Seiring bertambahnya usia kehamilan, pembuluh spiral secara bertahap melebar, dan terjadi perubahan spesifik pada dindingnya, sehingga memungkinkan sejumlah besar darah disalurkan ke rahim dan bayi yang terus tumbuh. Hilangnya serat otot menyebabkan transformasi arteri menjadi rongga pembuluh darah besar dengan resistensi dinding yang rendah, sehingga memudahkan pertukaran darah. Ketika plasenta sudah terbentuk sempurna, sirkulasi uteroplasenta meningkat kira-kira 10 kali lipat.
Dengan patologi, transformasi pembuluh darah yang tepat tidak terjadi, penetrasi elemen trofoblas ke dalam dinding rahim terganggu, yang tentunya menyebabkan patologi dalam perkembangan plasenta. Dalam kasus seperti itu, terdapat risiko tinggi hipoksia karena kurangnya aliran darah.
Hipoksia adalah salah satu kondisi patogen yang paling kuat, di mana pertumbuhan dan diferensiasi sel terganggu, oleh karena itu, selama hipoksia, kelainan tertentu pada janin selalu terdeteksi. Untuk mengecualikan atau memastikan fakta kekurangan oksigen, USG Doppler diindikasikan, menilai aliran darah di rahim, pembuluh darah pusar, dan ruang intervili.
contoh hipoksia akibat gangguan aliran darah plasenta
Mesin USG mencatat apa yang disebut kurva kecepatan aliran darah. Untuk setiap kapal mereka memiliki batasan dan nilai normalnya sendiri. Penilaian sirkulasi darah terjadi sepanjang siklus jantung, yaitu kecepatan pergerakan darah pada sistol (kontraksi jantung) dan diastol (relaksasi). Untuk interpretasi data, yang penting bukanlah indikator absolut aliran darah, tetapi rasionya dalam berbagai fase jantung.
Pada saat otot jantung berkontraksi, kecepatan aliran darah akan menjadi yang tertinggi - kecepatan sistolik maksimum (MSV). Ketika miokardium berelaksasi, pergerakan darah melambat - kecepatan diastolik akhir (EDV). Nilai-nilai ini ditampilkan sebagai kurva.
Saat menguraikan data Doppler, beberapa indeks diperhitungkan:
- Rasio sistol-diastolik (SDR) adalah rasio antara kecepatan aliran darah akhir diastolik dan maksimum pada saat sistol, dihitung dengan membagi MVR dengan CDS;
- Indeks pulsasi (PI) – dari indikator MSS kita kurangi nilai KDS, dan bagi hasilnya dengan kecepatan rata-rata (SS) pergerakan darah melalui pembuluh tertentu ((MSS-KDS)/SS);
- Indeks resistensi (RI) - perbedaan antara aliran darah sistolik dan diastolik dibagi dengan indeks MSS ((MSS-KDS)/MSS).
Hasil yang diperoleh mungkin melebihi nilai rata-rata normal, yang menunjukkan resistensi perifer yang tinggi dari dinding pembuluh darah, atau menurun. Dalam kedua kasus tersebut, kita akan berbicara tentang patologi, karena pembuluh darah yang menyempit dan melebar, tetapi dengan tekanan rendah, melakukan pekerjaan yang sama buruknya dalam mengantarkan volume darah yang dibutuhkan ke rahim, plasenta, dan jaringan janin.
Sesuai dengan indeks yang diperoleh, ada tiga derajat gangguan sirkulasi uteroplasenta:
- Pada tingkat 1A, peningkatan IR di arteri rahim terdeteksi, sementara aliran darah di bagian plasenta-janin dipertahankan pada tingkat normal;
- keadaan sebaliknya, ketika sirkulasi darah di pembuluh tali pusat dan plasenta terganggu, tetapi tetap berada di arteri uterina, ditandai dengan derajat 1B (IR meningkat di pembuluh tali pusat dan normal di pembuluh darah rahim);
- Pada derajat 2 terdapat gangguan aliran darah baik dari arteri uterina dan plasenta, maupun pada pembuluh tali pusat, sedangkan nilainya belum mencapai angka kritis, DPT dalam batas normal;
- Tingkat 3 disertai dengan nilai aliran darah yang parah, terkadang kritis, dalam sistem plasenta-janin, dan aliran darah di arteri uterina dapat berubah atau normal.
Jika tes Doppler mengungkapkan tingkat awal gangguan peredaran darah pada sistem ibu-plasenta-janin, maka pengobatan ditentukan secara rawat jalan, dan setelah 1-2 minggu wanita hamil memerlukan USG berulang dengan Doppler untuk memantau efektivitas terapi. Setelah usia kehamilan 32 minggu, beberapa CTG diindikasikan untuk menyingkirkan hipoksia janin.
Gangguan aliran darah sebesar 2-3 derajat memerlukan perawatan di rumah sakit dengan pemantauan terus menerus terhadap kondisi wanita dan janin. Pada nilai kritis pengukuran Doppler, risiko solusio plasenta, kematian janin intrauterin, dan kelahiran prematur meningkat secara signifikan. Pasien tersebut menjalani pengukuran Doppler setiap 3-4 hari, dan kardiotokografi dilakukan setiap hari.
Gangguan aliran darah yang parah, sesuai dengan derajat 3, mengancam kehidupan janin, oleh karena itu, dengan tidak adanya kemungkinan normalisasi, muncul pertanyaan tentang perlunya persalinan, meskipun hal ini harus dilakukan lebih cepat dari jadwal. .
Persalinan buatan prematur pada beberapa kasus kehamilan patologis ditujukan untuk menyelamatkan nyawa ibu, karena kematian janin intrauterin akibat aliran darah yang tidak mencukupi dapat menyebabkan perdarahan fatal, sepsis, dan emboli. Tentu saja, masalah serius seperti itu tidak dapat diselesaikan hanya dengan dokter yang merawat. Untuk menentukan taktik, dewan spesialis dibentuk yang memperhitungkan semua kemungkinan risiko dan kemungkinan komplikasi.
Norma dan patologi
Karena keadaan pembuluh darah rahim, plasenta, dan janin terus berubah sepanjang kehamilan, penting untuk mengevaluasi sirkulasi darah secara tepat dengan mengkorelasikannya dengan usia kehamilan tertentu. Untuk tujuan ini, norma rata-rata telah ditetapkan selama berminggu-minggu, kepatuhan berarti normalitas, dan penyimpangan berarti patologi.
Terkadang, jika kondisi ibu dan janin memuaskan, beberapa kelainan terdeteksi selama pengujian Doppler. Tidak perlu panik, karena diagnosis yang tepat waktu akan memungkinkan Anda memperbaiki aliran darah pada tahap ketika perubahan belum menimbulkan konsekuensi yang tidak dapat diubah.
Norma mingguan melibatkan penentuan diameter uterus, arteri spiralis, pembuluh darah tali pusat, dan arteri serebral tengah janin. Indikatornya dihitung mulai minggu ke 20 sampai dengan 41. Untuk arteri uterina, IR dalam seminggu biasanya tidak lebih dari 0,53. berangsur-angsur menurun menjelang akhir kehamilan, dalam seminggu tidak lebih dari 0,51. Sebaliknya, pada arteri spiralis, angka ini meningkat: di luar minggu tidak lebih dari 0,39, pada minggu ke 36 dan sebelum lahir - hingga 0,40.
Aliran darah janin ditandai dengan arteri tali pusat, IR yang sampai minggu ke-23 tidak melebihi 0,79, dan pada minggu ke-36 menurun hingga nilai maksimum 0,62. Arteri serebral tengah bayi memiliki nilai indeks resistensi normal yang serupa.
SDO selama kehamilan secara bertahap menurun untuk semua pembuluh darah. Pada arteri uterina, indikator intraminggu bisa mencapai 2,2 (ini nilai normal maksimal), pada minggu ke 36 dan sampai akhir kehamilan tidak lebih dari 2,06. Pada arteri spiralis, SDO tidak lebih dari 1,73, pada 36 – 1,67 dan lebih rendah. Pembuluh tali pusat memiliki SDO hingga 3,9 pada usia kehamilan 23 minggu dan tidak lebih dari 2,55 pada satu minggu. Pada arteri serebral tengah bayi jumlahnya sama dengan pada arteri tali pusat.
Tabel: Norma SDO untuk pengukuran Doppler berdasarkan minggu kehamilan
Tabel: nilai ringkasan norma pengukuran Doppler yang direncanakan
Kami hanya memberikan beberapa nilai normal untuk masing-masing arteri, dan selama pemeriksaan dokter mengevaluasi seluruh kompleks pembuluh darah, menghubungkan indikator dengan kondisi ibu dan janin, data dari CTG dan metode pemeriksaan lainnya.
Setiap ibu hamil harus mengetahui bahwa USG dengan USG Doppler merupakan bagian yang tidak terpisahkan dari keseluruhan masa pemantauan kehamilan, karena tidak hanya perkembangan dan kesehatan, tetapi juga kehidupan organisme yang sedang tumbuh bergantung pada kondisi pembuluh darah. Pemantauan aliran darah yang cermat adalah tugas seorang spesialis, jadi lebih baik mempercayakan penguraian hasil dan interpretasinya dalam setiap kasus tertentu kepada seorang profesional.
Pengukuran Doppler tidak hanya memungkinkan diagnosis hipoksia berat, gestosis pada paruh kedua kehamilan, dan keterlambatan perkembangan janin secara tepat waktu, tetapi juga secara signifikan membantu mencegah terjadinya dan perkembangannya. Berkat metode ini, persentase kematian intrauterin dan frekuensi komplikasi berat saat melahirkan berupa asfiksia dan sindrom distress neonatal mengalami penurunan. Hasil diagnosis tepat waktu adalah terapi patologi yang memadai dan kelahiran bayi yang sehat.
Suhu basal dari A sampai Z
BeTeshka adalah asisten Anda dalam perencanaan kehamilan
1 skrining, Aliran darah di saluran vena Pi=0,98 bagaimana cara menguraikannya?
Girls, tolong beri tahu saya apa arti Pi = 0,98 ini!?
Kemarin saya screening pertama, berikut hasilnya:
Ketebalan ruang kerah adalah 1.5mm
Tulang hidung divisualisasikan 2.8
Tulang calvarium 23
Panjang paha 10.8
Aliran darah pada duktus venosus Pi =0,98
Lokalisasi korion: anterior, struktur tidak berubah
Semuanya jelas bagi saya, kecuali saluran vena, adakah yang bisa memberi tahu saya? Dokter tidak mengatakan apa-apa, bahkan tidak menjawab apa pun (Dan uzist bahkan tidak menunjukkan bayinya(
Baca 10 komentar:
Kesimpulannya di layar 1, saya tidak ada yang seperti itu sama sekali, hanya dikatakan aliran darah di TC itu normal, saya tidak tahu apa itu TC. Jangan repot-repot. Saya kira kalau ada yang tidak beres pasti dokter atau dokter spesialis USG akan memberi tahu Anda
nezhnov4ik, Terima kasih, tetapi mereka bukan dokter yang ramah, semuanya diam. Saya tidak khawatir, saya hanya sangat tertarik, saya tidak dapat menemukan transkripnya))))))
YuliyaT, menurutku ini hanya indikator aliran darah saja
Ini juga tidak tertulis dalam laporan saya. Jika ada yang tidak beres, dokter dan spesialis USG pasti akan memberi tahu saya. Jadi jangan khawatir
Raccoon, kami meyakinkan Anda)) Saya tidak akan mencari informasi di Internet lagi)))
ditambahkan kurang dari satu menit yang lalu
YuliaT, di laporan saya) pi-0,851, tapi saya bahkan tidak menganggapnya penting, karena dokter mengatakan semuanya baik-baik saja))) jangan khawatir
Mereka juga tidak menulis ini untuk saya, tetapi saya menemukan sesuatu di Internet, ada meja di sana
Secara umum, Anda telah selesai dengan pengukuran Doppler
diedit kurang dari satu menit yang lalu
ditambahkan setelah 3 menit
Indeks denyut arteri uterina PI, tabel 2, berdasarkan minggu
ditambahkan setelah 10 menit
Memang benar mulai dari minggu ke-20 (mungkin sampai minggu ke-20 PI tidak berubah) dan jelas bahwa setiap minggu PI menurun, tetapi tampaknya semuanya baik-baik saja dengan Anda, terutama karena mereka tidak mengatakannya apa pun.
cassiopea777, jadi bukan hanya saya yang memiliki arti ini)))) terima kasih.
ditambahkan setelah 2 menit
inci, saya membacanya, sangat menarik, sekarang saya mengerti mengapa mereka melakukan tes Doppler untuk saya, saya menderita diabetes, rupanya mereka mengasuransikan diri mereka sendiri, dan saya juga) terima kasih.
Ya, aliran darah dipantau setelah 20 minggu. Jangan ganggu dirimu sendiri. Bayi besar yang sehat)
Tinggalkan komentar:
Anda harus mendaftar atau login untuk dapat berkomentar.
- Buat grafik:
- Registrasi
- Ingatkan kata sandi
- Informasi:
- Terdaftar: orang
- Jadwal BT: pcs.
- FAQ tentang bekerja dengan grafik
- Aturan di BeTeshka
- Cari "Yasha" dan Cari "Astaga"
- Bantuan dalam menguraikan gr. BT
- Bantuan untuk pemula
- AzBuka BeTeshki untuk pemula
- Blog komunikasi antar perencana
- Grafik BT "hamil".
- Penguasa kita
- Kontak
- Bagian:
- Bak pasir (35)
- Suhu dasar (5184)
- Merencanakan kehamilan (8882)
- Teknologi reproduksi (IVF, ICSI, AI) (427)
- Kehamilan (4372)
- Persalinan (1005)
- Anak-anak (1640)
- Kesehatan (3407)
- Konsultasi spesialis (337)
- Ulasan tentang dokter (364)
- Ulasan tentang klinik (institusi medis) (11)
- Buku harian pribadi (1220)
- Iman dan Agama (156)
- Kompetisi dan promosi (297)
- Liburan dan perjalanan (136)
- pertemuan kami (15)
- Review toko online luar negeri (27)
- Hobi dan waktu luang (265)
- Buatan tangan (barang buatan tangan) (77)
- Selamat (2280)
- Geografi BeTeshka (216)
- ceruk (6669)
- Obat-obatan: beli/jual/berikan (102)
- Keranjang (5573)
- Pesan administrasi (123)
- daftar bagian
- Tambahkan ulasan tentang dokter Anda
- Bagaimana Anda bisa sampai ke BeTeshka?
- Resep dengan foto
- 20 fakta tentang saya, mari kita lebih dekat satu sama lain
- Galeri foto kami!
- “Penurunan berat badan” Ayo turunkan berat badan bersama!
- Amal di BTashka
- Penghargaan BTshki 2017!
- Ulangan! “Kita dulu, menjadi apa kita-2”
Topik blog baru:
- Perencanaan kehamilan:
- Online: Pengunjung: 98
Terdaftar: 31, tamu 67.
Penggunaan materi hanya dengan izin dari administrasi, tergantung pada tautan aktif ke situs.
uziprosto.ru
Ensiklopedia USG dan MRI
Pemeriksaan Doppler pada janin, indikator dan norma
Pengobatan modern terus berkembang. Hal ini terutama berlaku untuk pengembangan metode penelitian. Dan hal ini sebagian besar tidak terletak pada munculnya metode-metode baru, namun pada pengembangan metode-metode yang sudah ada dan perluasan penerapannya.
Selama beberapa dekade terakhir, metode penelitian ultrasonografi telah memperluas cakupan dan jangkauan kemampuan diagnostiknya secara signifikan. Perkembangan metode Doppler dan elastografi memungkinkan tidak hanya menilai struktur area yang diteliti, tetapi juga menilai fungsi berdasarkan data suplai darah ke area yang diteliti.
Pemeriksaan ultrasonografi dalam bidang kebidanan relatif baru digunakan, namun merupakan metode skrining utama. Sejarah penggunaan Doppler dalam pemeriksaan janin dimulai sekitar 25 tahun. Selama waktu ini, cukup banyak informasi dan pengalaman yang telah dikumpulkan, berdasarkan hal tersebut dapat dikatakan bahwa metode ini membantu dalam mendiagnosis sejumlah besar patologi dan memilih rencana manajemen kehamilan yang tepat.
metode Doppler
Penilaian kondisi janin menggunakan USG Doppler didasarkan pada ketergantungan parameter janin pada aliran darah di pembuluh darah dan parameter kecepatannya. Kecepatan aliran darah di pembuluh darah yang diteliti bergantung pada sejumlah faktor: jenis pembuluh darah dan sifat elastisnya, tekanan darah, dan volume darah yang bersirkulasi. Penyimpangan parameter kecepatan dari norma yang ditetapkan mungkin merupakan tanda patologi janin, disfungsi sirkulasi uteroplasenta.
Metode ini didasarkan pada efek yang dijelaskan oleh Doppler pada akhir abad ke-19. Ini dirumuskan sebagai hukum optik dan akustik, tetapi telah diterapkan secara luas dalam bidang kedokteran, khususnya dalam penelitian USG. Dalam bidang kebidanan, alat yang pengoperasiannya didasarkan pada efek Doppler adalah: pendeteksi detak jantung janin, kardiotokograf, alat diagnostik USG dengan fungsi Doppler.
Dalam USG, efek ini digunakan dalam dua bentuk: pemetaan Doppler warna (CDC) dan kurva kecepatan aliran darah. Dengan bantuan aliran warna, keberadaan aliran darah dan arahnya ditentukan dari aliran hangat dan dingin. KSK memungkinkan Anda menentukan kecepatan sistolik dan akhir diastolik maksimum, indeks resistensi.
Melakukan penelitian
Pemeriksaan Doppler pada janin dilakukan selama diagnostik USG jika diindikasikan. Semua perangkat modern yang digunakan untuk pemeriksaan USG ibu hamil memiliki fungsi ini. Bagi ibu hamil, pemeriksaan USG Doppler tidak berbeda dengan pemeriksaan biasa, tidak memerlukan persiapan khusus, namun bisa memakan waktu lebih lama.
Pemeriksaan Doppler pada wanita hamil
Selama diagnosis, dokter menentukan kecepatan aliran darah dan indeks resistensi pada pembuluh darah yang diperiksa. Ruang lingkup diagnosis Doppler pada janin bersifat individual dan bergantung pada indikasi. Hal ini disebabkan oleh fakta bahwa jenis diagnosis ini memerlukan penggunaan lebih banyak tenaga, dan ini, pada gilirannya, menyebabkan pemanasan jaringan yang lebih kuat. Saat ini, tidak ada cukup data untuk memastikan dampak negatif Doppler pada janin dan perjalanan kehamilan, namun hal ini tidak mengecualikan keberadaannya. Oleh karena itu, diagnosis harus dilakukan sesuai indikasi dan sejauh yang diperlukan.
Hasil penelitian dan norma
Arteri uterus
Karena arteri ini tidak divisualisasikan dengan USG konvensional dalam mode B, pencarian pembuluh darah dilakukan menggunakan sirkulasi warna. Penting untuk menentukan indeks resistensi untuk CSC. Pemeriksaan Doppler harus dilakukan pada kedua sisi, karena disfungsi aliran darah uteroplasenta paling sering terjadi secara unilateral.
Norma indikator resistensi di arteri uterina
Alasan paling umum untuk peningkatan indeks resistensi adalah pelanggaran invasi trofoblas. Dalam patologi, nilai indikator ini sangat bervariasi dan dapat berbeda secara signifikan satu sama lain bahkan setelah interval waktu yang singkat.
Arteri umbilikalis
Menentukan aliran darah di arteri umbilikalis, kecepatan dan indeks resistensinya cukup sulit dan rutin. Metode tersebut membutuhkan pengalaman dan kepatuhan terhadap sejumlah kondisi untuk memperoleh hasil yang benar.
Untuk melakukan penelitian dengan benar, Anda harus:
- penggunaan filter frekuensi harus minimal
- pengukuran harus dilakukan dengan gerakan janin minimal, denyut jantung tidak boleh melebihi 160 denyut/menit.
- pengukuran dilakukan 4-5 kali, nilai rata-rata diambil sebagai nilai sebenarnya (variabilitas dianggap optimal tidak lebih dari 10%)
- untuk menentukan indikator aliran darah, bagian tengah arteri umbilikalis dipilih
- Sudut optimal untuk pengukuran Doppler dianggap hingga 45º, tetapi nilai hingga 60° dapat diterima
- Penelitian dilakukan dengan ibu hamil berbaring telentang.
Norma IR pada berbagai tahap kehamilan
Pada trimester kedua dan ketiga, terjadi penurunan resistensi arteri umbilikalis yang nyata. Hal ini terjadi karena peningkatan pertumbuhan cabang terminal arteri umbilikalis dan peningkatan aliran darah di vili korionik. Ketika suplai darah uteroplasenta menurun, kecepatan aliran darah diastolik maksimum menurun dan indeks resistensi meningkat.
Penurunan sirkulasi uteroplasenta yang terus-menerus menyebabkan terhambatnya pertumbuhan intrauterin. Diagnosis kondisi ini sangat penting, karena peningkatan kritis IR (dengan latar belakang tidak adanya aliran darah diastolik atau adanya aliran darah diastolik terbalik) selama 2 minggu menyebabkan kematian janin dalam semua kasus.
aorta
Studi tentang aorta dan indikator aliran darah paling baik dilakukan di daerah toraks, sebelum cabang besar berangkat. Penentuan indikator Doppler pada aorta dilakukan dalam jangka waktu beberapa minggu atau lebih. Hal ini disebabkan oleh fakta bahwa pada trimester pertama kehamilan, parameter kecepatan di aorta tidak berubah bahkan dengan adanya patologi, karena kemampuan kompensasinya tinggi. Pada saat yang sama, perubahan indikator pada aorta merupakan kriteria yang lebih spesifik dan penting secara diagnostik karena mencerminkan derajat hipoksia dan gangguan hemodinamik pada janin itu sendiri.
Dengan tidak adanya patologi, seiring bertambahnya usia kehamilan, indeks resistensi sedikit berubah, namun kecepatan aliran darah meningkat.
Norma Doppler di aorta janin
Masa kehamilan, minggu. Indeks pulsatilitas (PI) Indeks resistensi (RI) Rata-rata kecepatan aliran darah, cm/s
Arteri serebral tengah
Aliran darah di arteri serebral tengah pada janin dengan penyakit hemolitik, Dopplerogram
Studi tentang aliran darah di arteri ini seringkali bersifat terapan. Untuk mengidentifikasi arteri, digunakan sirkulasi warna, diikuti dengan pengukuran Doppler. Biasanya, pada trimester kedua dan ketiga kehamilan, terjadi penurunan indeks resistensi pembuluh darah secara bertahap dan peningkatan rata-rata kecepatan aliran darah.
Dengan hipoksia janin, terjadi sentralisasi sirkulasi darah, yang menyebabkan peningkatan indikator kecepatan di arteri serebral dan, dengan demikian, penurunan indeks resistensi. Peningkatan indeks resistensi mungkin merupakan tanda perdarahan intraserebral.
Norma Doppler di arteri serebral
Duktus venosus
Pembuluh ini merupakan kelanjutan dari vena umbilikalis di dalam tubuh janin. Pembuluh darah mudah diidentifikasi dalam mode B selama pemeriksaan USG konvensional. Tidak ada norma dan indeks aliran darah yang diterima secara umum untuk duktus venosus. Untuk mengidentifikasi patologi, mereka fokus pada indikator aliran darah nol dan terbalik pada diastol.
Jenis aliran darah di saluran vena sangat penting secara praktis dalam kasus gangguan perkembangan intrauterin dan kelainan jantung. Seringkali, tes Doppler pada pembuluh darah ini dilakukan secara dinamis jika terjadi keterlambatan perkembangan dan memungkinkan seseorang untuk memutuskan masalah perpanjangan kehamilan atau persalinan darurat.
Selain mempelajari aliran darah di pembuluh darah utama, USG Doppler banyak digunakan untuk ekokardiografi Doppler intrauterin. Metode berteknologi tinggi ini adalah yang utama untuk deteksi kelainan jantung intrauterin pada janin.
Kandungan informasi yang tinggi dari pengujian Doppler tidak dapat disangkal, namun perlu diingat bahwa metode ini tidak boleh menjadi metode penyaringan. Tentu saja, tidak ada data yang dapat dipercaya mengenai dampak negatif tes Doppler pada wanita hamil dan bayi yang belum lahir, namun volume penelitian harus ditentukan secara individual dan tidak melebihi tingkat minimum yang disyaratkan.
Indikasi sonografi Doppler adalah:
- di pihak wanita hamil - toksikosis, patologi ginjal, sistem jantung, dan pembuluh darah
- di pihak bayi yang belum lahir - keterbelakangan pertumbuhan intrauterin, kecurigaan kelainan jantung dan pembuluh darah
- ciri-ciri perjalanan dan patologi kehamilan - kehamilan ganda, polihidramnion, oligohidramnion, penuaan dini plasenta
- riwayat obstetrik yang terbebani - kehamilan tidak berkembang, kematian janin intrauterin, keterbelakangan pertumbuhan intrauterin pada kehamilan sebelumnya.
Indeks denyut duktus venosus normal
Golubitox untuk diabetes Situs web resmi.
Bagaimana cara menentukan diabetes jenis ini? Penting untuk melakukan apa yang disebut tes stres, ketika gula ditentukan tidak hanya pada perut kosong, tetapi juga setelah makan makanan tinggi karbohidrat (biasanya sirup gula digunakan) - gula dalam tes ini tidak boleh melebihi 10 mmol/l. Pesan Golubitox untuk promosi - [link-1] - baca ulasan 95% pasien menunjukkan penurunan gula darah yang stabil, apa pun dietnya; Pada minggu ketiga penggunaan tingtur, 67% mengurangi jumlahnya.
Sistem limfatik.
Apa itu getah bening? Cairan yang terkandung dalam darah (plasma) melewati dinding kapiler dan menembus jaringan. Sekarang menjadi cairan interstisial. Ia meresap ke dalam ruang antar sel, memberi nutrisi pada sel dan menghilangkan beberapa produk beracun dari aktivitas vitalnya. Dalam cairan interstisial terdapat akumulasi produk metabolisme - ion, fragmen lipid yang terurai, fragmen sel yang hancur. Sebagian cairan interstisial dikumpulkan oleh vena, sisanya dikeluarkan melalui saluran limfatik.
Di sepanjang jalur pembuluh terdapat kelenjar getah bening - formasi oval, berukuran 0,3-3 cm, yang melaluinya getah bening dibebaskan dari zat dan patogen berbahaya dan diperkaya dengan limfosit, yaitu melakukan salah satu fungsi penghalang tubuh.
Pembuluh limfatik bergabung menjadi batang, dan selanjutnya menjadi saluran limfatik. Dalam hal ini, dari sebagian besar tubuh, getah bening dikumpulkan ke saluran toraks kiri (panjang 30-45 cm), yang mengalir ke nodus vena kiri (persimpangan vena subklavia kiri dan vena jugularis interna), dan dari kanan atas bagian tubuh - ke saluran limfatik kanan, yang mengalir ke vena subklavia kanan.
Apakah mungkin mendeteksi onkologi pada tahap praklinis?
Bagaimana cara mencegah perkembangan onkologi pada tahap praklinis, dan oleh karena itu, sebelum munculnya keluhan dan manifestasi, atau memastikan bahwa Anda bebas dari bahaya? Program Pusat Perawatan yang dikembangkan secara khusus akan membantu Anda dalam hal ini. Program tersebut ditujukan untuk mendiagnosis dan memantau terapi kanker prostat, testis, ovarium, serviks dan endometrium, pankreas, kandung empedu, saluran empedu, lambung, hati, usus dan paru-paru. “ONCORISK - Penilaian laboratorium terhadap risiko kanker.
Jika Anda secerdas itu. Tentang milikmu, tentang pacarmu
Seringkali Anda ingin memberi tahu orang lain jika Anda begitu pintar. lalu kenapa kamu: -miskin -kesepian -tidak bahagia Mengapa pembuat sepatu tanpa sepatu paling sering memberikan nasihat yang masuk akal?
Saya menjalani tes hemostasis + VA + D-Dimer. Kehamilan dan persalinan
Gadis-gadis, selamat siang! Saya pembaca yang mengangkat topik tentang varises BUKAN di kaki saya. Saya berpikir dan berpikir dan pergi untuk menjalani tes di pagi hari. Ini hasilnya, entah kenapa saya kesal, dokter menyuruhnya menelepon hanya di malam hari, dia mengerti, saya mulai sedikit khawatir :)) Konsentrasi fibrinogen - 5,8 (normal 1,8-6,0) APTT - 32 (20-40) Indeks protrombin (80-125) r+k - 10+8=18 (19-27) ma - 55 (40-52) ITP - 15,3 (6-12) Agregasi trombosit ADP (50-75 ) RKMF - negatif ( negatif) D-Dimmer.
Vera, bicaralah dengan beberapa dokter. Untuk beberapa alasan, semua orang sangat waspada terhadap tromboas. Besok mereka berjanji akan mencari tahu pendapat dokter lain.Tentang lonceng - saya putuskan untuk meminumnya, saya akan meminumnya selama 21 hari, lalu kita lihat saja. Tentang Wobenzym. Entahlah, kita lihat saja, saat ini tidak ada nada.
Omong-omong, berikut beberapa tip lainnya:
Cobalah untuk tidak berdiri atau duduk - lebih baik berjalan dan berbaring dengan cepat. Jika Anda duduk, maka duduklah di atas bola yang lembut (ada yang sangat besar).
Mengerjakan latihan. Itu sebabnya saya sangat ingin mengambil kursus ini. Jika saya mengetahuinya, saya akan memberi tahu Anda tentang hal itu jika berguna bagi orang lain.
Berenang yang sangat bagus. Sejujurnya, kami memiliki kolam renang di Krasnogvardeyskaya, tapi saya sangat mual atau semacamnya. Mereka berjanji untuk mencari tahu tentang kolam di Chertanovskaya - saya juga akan menulis apa dan bagaimana. Ada semacam air di sana - saya lupa, entah artesis, atau nakal. Secara umum, saya akan mencari tahu dan menulis.
Membantu. Anak-anak lain
Halo! Saya ingin meminta bantuan. Pertama, saya akan menjelaskan situasinya: Teman dekat saya memiliki seorang putri yang sedang tumbuh, dia berusia 2 tahun. Hampir 3 bulan yang lalu dia didiagnosis menderita meningoensefalitis. Dia menderita demam tinggi. Dia digigit kutu, tidak jelas apakah dia digigit atau tidak, tapi seperti yang dikatakan neneknya, dia mengeluh tentang gigitannya. Dia dirawat di rumah sakit dalam perawatan intensif dan dihubungkan ke ventilator. 2 bulan yang lalu bisa dikatakan kondisinya sudah membaik. Mereka mematikan perangkat dan saya sadar. Mereka dipindahkan ke.
Skrining pertama, listeriosis, dll. hanya untukmu.)). Kehamilan.
Halo semua. Saya sudah lama membaca Anda, saya juga menulis secara anonim)))))) Hari ini saya akhirnya menjalani USG dan saya ingin resmi bergabung dengan perusahaan Anda!))))) Kesehatan, kesehatan, dan sekali lagi kesehatan untuk semua orang!! Sulit dilakukan tanpa pertanyaan. 🙂 1) Pada pemeriksaan USG pertama, apa yang mereka lihat? Hanya CTE, tempat pemasangan, kerah yang diberi nama - dan hanya itu. Jari dan bagian dalam Mereka belum melihat organnya, kan? Karena saya punya LCD, bukankah mereka mengacaukannya? 2) Hasil tes listeriosis luar biasa - saya ditemukan memiliki antibodi terhadapnya.
1. ukuran janin coccygeal-parietal
2. ukuran janin biparietal
3. detak jantung janin
4. adanya kantung kuning telur (mungkin tidak terlihat lagi)
5. Tulang kubah tengkorak
6. tulang belakang janin
7. dinding perut anterior
8. Kandung kemih
9. tulang baru
11. anggota badan janin
13. duktus venosus janin (entahlah, mungkin tidak terlihat di saluran cernanya)
14. letak korion, struktur korion
Tapi semua ini dilihat di cir dan diberikan dalam deskripsi. Di LCD, mereka mungkin juga melihat hal yang sama, mereka hanya berbicara tentang parameter yang lebih sedikit. Di sana, untuk pemutaran film, mereka hampir hanya menulis CTE. Jadi jangan khawatir tentang ini.
Saya tidak akan mengatakan apa pun tentang listeriosis; Saya bahkan belum pernah mendengar hal seperti itu. Namun jika Anda bingung dengan dokter spesialis penyakit menular di resimen tersebut, mintalah rujukan ke 1 rumah sakit penyakit menular (terletak di Jalan Raya Volokolamsk). Para dokter di sana sangat kompeten, lagipula, mereka menangani infeksi setiap hari. Dan komplek perumahan harus memberikan petunjuk arah ke sana secara gratis. Secara umum, meskipun menakutkan untuk pergi ke klinik penyakit menular, lebih baik pergi ke tempat di mana Anda dapat mengetahuinya dengan benar daripada hanya pergi ke klinik. Tapi tidak ada yang menakutkan di sana, semuanya sangat bagus.
Detak jantung janin - tolong beri tahu saya. Merencanakan kehamilan
Girls, kamu tahu banyak hal di sini dan apa yang kamu pahami, mungkin kamu bisa memberitahuku sesuatu. Saya sedang haid minggu ke 7, ovulasi terlambat - sebenarnya haid minggu ke 4. Seminggu yang lalu, USG mendiagnosis detasemen, kemarin mereka mengatakan bahwa detasemen tampaknya menjadi lebih baik, tetapi detak jantung - mereka melihat sesuatu (baik jantung bayi, atau denyut nadi saya), 105 denyut per menit. Dokter yang baik bilang, sebaiknya nadi saya : 0(, karena kalau denyut nadi bayi, maka ada jalur langsung ke kita. Tahu di mana, tapi normal.
Lakukan USG di tempat yang BAIK. Dokter yang BAIK.
Apa yang mereka katakan kepada Anda berbau buta huruf.
Jika ada masalah, maka Anda perlu mengetahuinya, dan bukan “SB atau pulsa”
1) Bagi dokter yang berpengalaman, hampir tidak mungkin terjadi kesalahan (yang denyut nadinya). Saya melihat dengan mata kepala sendiri: Anda dapat melihat oval yang semakin gelap di sana - telur yang telah dibuahi dan berdenyut. Iya susah hitungnya (ada error besar disana), tapi pulsa siapa yang salah?
2) Di SB masa jabatan Anda, ini terlalu berlebihan. Biasanya. cukup bisa diterima. Misalnya, bagi saya (dalam embrio) nilainya 110. Ngomong-ngomong, karena pelepasan, SB mungkin sebenarnya sedikit berkurang. Hingga 100 dapat diterima.
Di mana ahli saraf yang baik di Moskow? Anak-anak lain
Saya mempostingnya di topik terpisah. Saya memutuskan untuk tidak menyuntik celebrozilin dulu, tetapi menunjukkan gadis itu ke beberapa dokter lagi. Katakan padaku, siapa?
Ibu kesal, dengarkan nasihat seperti Cheroke! Kami juga, setelah seorang “spesialis yang sangat kompeten”, mengalami dislokasi bahu yang biasa, dan sekarang kami kesulitan untuk memberikan dukungan pada tangan kami, dan dislokasi tersebut sangat mengganggu: ((Dan jika suara sendi menyembul keluar telah muncul, maka dalam keadaan apa pun Anda tidak boleh memberi tekanan pada tempat-tempat ini latihan yang menyebabkan suara seperti itu - setiap retakan disertai dengan abrasi pada kepala sendi, pastikan untuk menarik perhatian terapis pijat dan instruktur terapi olahraga Anda untuk ini Anda pasti harus membiarkan persendian menguat secara alami, tetapi ini tidak berarti bahwa Anda tidak boleh melatihnya sama sekali, tetapi cukup pilih latihan yang tepat untuk perkembangannya.
Mereka melakukan Doppler. Disfungsi vena.. Anak-anak lain
Hari ini kami melakukan tes Doppler di Nevromed. Kesimpulan: disfungsi vena. Dia tidak menjelaskan apa pun, dia mengatakan bahwa semua pertanyaan harus ditujukan ke ahli saraf. Katakan padaku apa yang mungkin terjadi dan apa yang harus dilakukan selanjutnya? Ataukah ini sudah tidak dapat disembuhkan lagi?
Polihidramnion. Bagaimana cara mengatasinya? Kehamilan dan persalinan
Saya menjalani USG hari ini (Terima kasih semuanya atas dukungan Anda!). Dokter langsung bilang kalau perut saya besar, dan saya bisa merasakannya sendiri. Hasilnya, mereka mendiagnosis saya menderita polihidramnion. Saya tidak mengalami hal ini pada kehamilan terakhir saya, jadi saya tidak tahu sama sekali apa risikonya dan apakah ada yang bisa dilakukan untuk mengatasinya. Besok saya akan ke dokter, tapi saya ingin tahu pengalaman mereka yang akrab dengan hal ini. Alhamdulillah, semuanya baik-baik saja dengan si kecil! Hanya saja plasentanya masih agak rendah, tapi semoga bisa naik.
Fontanelnya berdenyut. Seorang anak sejak lahir sampai satu tahun
Itu adalah sesuatu yang belum pernah saya lihat sebelumnya, tapi sekarang terlihat dengan mata telanjang. Mungkin sudah dua minggu sekarang. Saya berbicara dengan ahli saraf, dia terdiam lama, mengajukan pertanyaan dan meresepkan Diacarb selama 3 hari dan Asparkam. Aku sangat percaya padanya, dia menarik Katya keluar untukku. Tapi dia tidak mengatakan itu, dia bilang kita akan bicara dalam 3 hari. Tapi entah kenapa aku tegang. Aku bahkan tidak ingin membuka Internet, sekarang aku akan membaca terlalu banyak dan tidak tidur sama sekali. Sebaiknya beritahu saya, apakah ini sangat menakutkan?
Nyeri berdenyut ringan? Kehamilan dan persalinan
Halo, saya sedang hamil 6 minggu, dan perut bagian bawah saya secara berkala menarik perut saya, tetapi tidak terlalu banyak. Saya pergi ke dokter dan dia mengatakan semuanya baik-baik saja, tetapi saya masih sedikit khawatir. Terkadang saya merasakan sedikit nyeri berdenyut di perut bagian bawah, samping. Itu tidak menyakitiku, tapi aku sangat takut ada sesuatu yang salah. Bisakah Anda memberi tahu saya apakah ini normal. Maksudku rasa sakit yang sedikit berdenyut itu. Mungkin seseorang memiliki hal yang sama?
Dari kanan ke kiri ada sensasi kesemutan dan kesemutan - normal, tidak menakutkan. Hal utama adalah mendengarkan diri sendiri dan jangan khawatir. Selain itu, dokter juga memastikan tidak ada kekhawatiran. Jadi semuanya akan baik-baik saja! Jaga dirimu dan perutmu!
Induksi persalinan tanpa indikasi. Kehamilan dan persalinan
Hampir seperti cerita horor, tapi mengetahui lebih baik daripada tidak mengetahui. Peningkatan jumlah penderita Cerebral Palsy akhir-akhir ini menunjukkan bahwa jumlah cedera lahir mengalami peningkatan. Hal ini berhubungan langsung dengan penggunaan rangsangan persalinan. Stimulan kelahiran mulai digunakan di luar negeri sejak awal tahun 50-an, dan di Rusia - sejak awal tahun 60an. Sejak saat itulah terjadi peningkatan tajam jumlah anak penderita Cerebral Palsy. Selama persalinan, proses fisiologis (yaitu normal) terjadi dalam jarak dekat.
Pertanyaan telah muncul. Merencanakan kehamilan
Girls, saya punya pertanyaan setelah percakapan dengan suami saya :) Kami melihat seorang pria dengan jahitan setelah operasi - jahitannya lurus melintasi perut, dan melingkari pusar dalam bentuk busur, dan lurus lagi. Saya menyarankan agar dalam hal ini pusar bisa dilepas dan jahitannya dibuat tepat di tengah (secara estetika, perutnya sudah rusak), tetapi suami saya mengatakan bahwa ini tidak mungkin, bahwa sesuatu yang penting harus tetap ada di sana sejak lahir, dan itu diperlukan. Dan inilah pertanyaannya: setelah tali pusat dipotong, apa yang terjadi dengan pembuluh darah bayi? Bagaimana cara mereka menghilang? Di mana.
Aliran darah duktus venosus terganggu. Kehamilan dan persalinan
Apa artinya? Mereka menulis dalam kesimpulan USG pada 12,5 minggu. Dan tidak sepatah kata pun tentang hal itu di resepsi. Segala sesuatu yang lain normal. Mungkin ada yang punya pengalaman serupa, tolong beritahu saya.
Denyut aneh pada rahim. Kehamilan dan persalinan
Kehamilan 33 minggu. Sudah cukup lama saya khawatir tentang denyut (atau kontraksi) rahim yang aneh. Kurang lebih 30 kali per menit, berlangsung 3-4 kali sehari (seperti kontraksi vagina setelah orgasme, hanya di dalam rahim). Mungkin ada yang tahu kalau ini normal. Saya bertanya kepada dokter yang berbeda-beda, termasuk saat saya dirawat di rumah sakit bersalin. Mereka tidak menganggapnya penting. Mereka bilang bayinya cegukan. Tapi itu tidak terlihat seperti cegukan sama sekali. Saya juga khawatir dengan hipertensi sejak 22 minggu.
Berapa yang harus dibayar perawat untuk suntikan intramuskular di rumah.
Hanya saja, jangan mengantar saya ke "kesehatan", karena pengunjung di sana sedikit, dan perawat akan datang saat makan siang, Anda perlu memutuskan berapa banyak uang yang akan diberikan kepadanya. 50? 100? jarum suntik kami. Syarat tambahannya adalah promosi ini tidak dilakukan satu kali saja, penyuntikan harus dilakukan setiap minggu selama minimal satu tahun. Anda tidak bisa pergi ke klinik, tidak ada tetangga yang terampil, Anda belum belajar melakukannya sendiri:((Ceritakan sesuatu yang berharga. Terima kasih.
GV dan suhu. Menyusui
Girls, apakah suhu bisa naik sampai 37.7 saat menyusui? Saya tidak ada tanda-tanda masuk angin, tapi salah satu putingnya pecah-pecah sampai berdarah: (Mungkin ada infeksi di sana? Apa sih? Payudara anak benar-benar kosong, tidak ada kemacetan atau benjolan, haruskah saya ke dokter?
Ukuran pinggang dan penyakit. Blog pengguna PoLe di 7ya.ru
Kehamilan: skrining pertama dan kedua - menilai risikonya.
Skrining selama kehamilan - pro dan kontra. USG, tes darah dan penelitian tambahan.
Saya telah menemui ketidakmampuan dokter kami lebih dari sekali!
Adikku tidak bisa mempunyai anak selama 9 tahun, dan akhirnya, berkat IVF, dia hamil di usia 41 tahun. Semua orang sangat bahagia. Dokter di kompleks perumahan langsung berkata - seperti di mana Anda harus melahirkan anak yang sudah tua. Ditambah lagi, setelah 1 pemeriksaan pada hari Jumat sebelum akhir pekan, saya menelepon di malam hari dan mengatakan selamat - Anda akan dilahirkan Turun 👿 👿 👿 👿 Orang malang itu menangis sepanjang akhir pekan, mereka tidak bisa menenangkan saya, teman saya menyarankan untuk melakukan tes kehamilan (ya, biayanya mahal - mereka membayar 29.500 rubel), tetapi mereka mengatakan itu efektif. Dan dalam 5- 6 hari Anda bisa mengetahui secara pasti apakah ada patologi atau tidak.
Anda bahkan tidak dapat membayangkan seperti apa 5 hari ini bagi kami. Adik saya, karena gugup, berakhir di rumah sakit dengan ancaman. Dia dilahirkan tepat waktu.
Setelah 5 hari hasilnya muncul; Bayinya sehat - tidak ada patologi yang teridentifikasi.
Janin laki-laki.
Suami saya hampir membunuh dokter di klinik antenatal ini dan dia ingin menuntutnya.
Para ibu hamil yang terhormat, tidak perlu panik karena dokter yang tidak kompeten.
Setelah cerita ini, ketika saya hamil, saya tidak menjalani pemeriksaan.
Saya sudah USG dan berencana langsung menjalani tes kehamilan pada hari Jumat. Jauh dari bahaya.
Hati anak-anak. Penyakit masa kecil
Penyebab murmur jantung pada anak. Fitur sistem kardiovaskular pada anak-anak
Kehamilan pada wanita dengan kelainan jantung. Strategi.
Kehamilan pada wanita dengan penyakit kardiovaskular
Ini terdiri dari empat departemen. Ini adalah atrium kanan dan ventrikel kanan, yang membentuk jantung kanan, dan atrium kiri dan ventrikel kiri, yang membentuk jantung kiri. Darah kaya oksigen yang berasal dari paru-paru mengalir melalui vena pulmonalis ke atrium kiri, dari sana ke ventrikel kiri dan kemudian ke aorta. Darah vena memasuki atrium kanan melalui vena cava superior dan inferior, dari sana ke ventrikel kanan dan selanjutnya melalui arteri pulmonalis ke paru-paru, di mana darah diperkaya dengan oksigen dan kembali memasuki atrium kiri. Cacat jantung adalah perubahan patologis yang menetap pada struktur jantung yang mengganggu fungsinya. Cacat jantung bisa bersifat bawaan atau didapat. Cacat jantung bawaan jauh lebih jarang terjadi dibandingkan kelainan jantung bawaan.
Rawat inap kedua adalah selama minggu kehamilan untuk memantau keadaan sistem kardiovaskular dan, jika perlu, untuk menjaga fungsi jantung selama periode stres fisiologis maksimum. Hal ini disebabkan oleh fakta bahwa selama periode inilah beban pada jantung biasanya meningkat secara signifikan (salah satu periode stres fisiologis maksimum) - yang disebut curah jantung meningkat hampir sepertiganya, terutama karena peningkatan detak jantung. Rawat inap ketiga - minggu ini untuk mempersiapkan persalinan dan memilih metode persalinan, menyusun rencana kelahiran. Ketika sebuah tanda muncul.
Rahasia hati. Cacat jantung pada anak-anak. Kunjungan pertama ke dokter
Tidak mungkin membicarakan semua kelainan jantung bawaan dalam satu artikel; ada sekitar 100. Mari kita fokus pada kelainan yang paling umum. Ini termasuk paten duktus arteriosus dan defek septum ventrikel. Patentductus arteriosus Ini adalah pembuluh yang menghubungkan aorta (pembuluh besar yang muncul dari jantung dan membawa darah arteri) dan arteri pulmonalis (pembuluh yang muncul dari ventrikel kanan dan membawa darah vena ke paru-paru). Biasanya, duktus arteriosus paten sudah ada sejak dalam rahim dan akan menutup dalam dua minggu pertama kehidupan. Kalau tidak terjadi, katanya ada kelainan jantung. Ada tidaknya manifestasi eksternal (sesak napas, takikardia, dll) tergantung pada ukuran cacat dan bentuknya. Mungkin ada manifestasi eksternal yang terlihat oleh ibu.
"Pengintaian" tanpa invasi. Metode antenatal non-invasif.
Skrining pranatal. Diagnosa pralahir. Pemeriksaan kehamilan
Oleh karena itu, dengan probabilitas%, cacat perkembangan dapat disingkirkan. Beberapa dimensi juga diukur: panjang bagian tulang dorsum hidung (minggu ini normanya adalah 6 hingga 9,2 mm - menurut penulis dalam negeri dan dari 6 hingga 10,4 mm - menurut data asing), BPR (biparietal ukuran), ukuran fronto-oksipital, lingkar kepala, perut, panjang tulang paha dan humerus, tulang tungkai bawah dan lengan bawah. Selain pengukuran tersebut, pastikan untuk memperhatikan bentuk hidung, dahi, rahang atas dan bawah, dll. Misalnya, adanya cekungan pada pangkal hidung (dikombinasikan dengan sejumlah tanda lainnya) dapat mengindikasikan.
USG pertama. USG selama kehamilan
Apa saja yang diperiksa pada USG pertama saat hamil?
Saya hamil 8 minggu. Pada tahap ini, USG menunjukkan adanya satu sel telur yang telah dibuahi dan dua corpora lutea yang sama di dalamnya (di “ujung” sel telur yang berbeda), namun detak jantungnya hanya satu detak. Katakan padaku, apakah ada data statistik tentang kemungkinan berkembangnya dua embrio jika saya dan suami saya tidak memiliki anak kembar di keluarga kami?
Siklusnya tidak teratur, rata-rata 31 hari, berkisar antara 28 sampai 45. Hari pertama haid terakhir 23/04/2008, hari sebelumnya 25/03/2008.
Hubungan seks tanpa kondom terjadi dari pukul 04.05 hingga 09.05. Tidak ada hubungan seks sebelum atau sesudah periode ini.
28/05/2008, masa kebidanan 5 minggu 1 hari - bhCG 14224. Hasil USG - dimensi internal sel telur janin 11x5x8, embrio tidak terlihat, kantung kuning telur tidak terlihat, tonus miometrium meningkat.
06/04/2008 masa kebidanan 6 minggu 1 hari. Embrio dan kantung kuning telur terlihat pada USG. CTE 11 mm, diameter ovum 30*27 (ukuran ketiga saya lupa, karena tidak diberikan hasilnya). Menurut USG, tanggal jatuh temponya adalah 7 minggu (yang menurut perhitungan saya tidak mungkin).
Dan yang terpenting, detak jantungnya tidak bisa didengar atau dilihat.
Pertanyaan saya adalah: seberapa jauh sebenarnya saya hamil? Bisakah embrio menjadi lebih besar dari biasanya pada masa kehamilan saya? Seberapa besar kemungkinan kesalahan diagnosis dokter!
Tolong bantu, saya sudah kelelahan!
Tidak lebih dan tidak kurang. Berapa banyak cairan ketuban yang dibutuhkan?
Pada pemeriksaan luar, bagian-bagian janin terlihat jelas, bunyi jantung terdengar, dan rahim padat. Penentuan tingkat keparahan oligohidramnion yang lebih akurat dapat dilakukan dengan pemeriksaan ultrasonografi. Diagnosis oligohidramnion dengan USG didasarkan pada penentuan jumlah cairan ketuban dan perhitungan indeks cairan ketuban (AFI) yang dihitung secara otomatis oleh mesin USG setelah mengukur jumlah cairan di beberapa tempat. Jumlah cairan ketuban dianggap normal jika nilai IAF antara 5 dan 8 cm; AFI 2 sampai 5 cm dianggap sebagai oligohidramnion sedang, AFI kurang dari 2 cm dianggap sebagai oligohidramnion berat. Studi Doppler tentang aliran darah dalam sistem “ibu - plasenta - janin”, yang dilakukan.
Unsur cairan ketuban dapat dideteksi saat pemeriksaan keputihan; yang disebut amniotest adalah metode paling efektif dan tercepat untuk mendiagnosis ketuban pecah dini, berdasarkan penentuan protein plasenta dalam keputihan. Biasanya, protein ini tidak terdapat pada keputihan. Jika aliran airnya banyak, wanita tersebut merasa tidak nyaman karena pakaian dalamnya secara berkala menjadi basah karena air. Jika kebocoran cairan ketuban (ketuban pecah dini) terdeteksi selama kehamilan prematur, wanita tersebut harus dirawat di rumah sakit di ruangan terpisah, tirah baring dan pemantauan kesehatan wajib.
Detak kehidupan. Memantau detak jantung janin.
Inilah yang membedakan jantung janin dengan jantung orang dewasa. Ciri-ciri struktural jantung ini memastikan bahwa oksigen mencapai seluruh organ dan sistem janin. Setelah bayi lahir, jendela oval menutup dan duktus arteriosus kolaps. Ultrasonografi (USG) dan ekokardiografi (echocardiography) digunakan untuk menilai aktivitas jantung janin. Auskultasi (mendengarkan) janin, CTG (kardiotokografi). USG jantung janin Pada awal kehamilan, detak jantung janin dapat ditentukan dengan menggunakan alat USG (USG). Normal dengan USG transvaginal (introducer probe.
Dengan mendengarkan bunyi jantung janin, dokter kandungan menentukan ritmenya: nadanya bisa berirama, yaitu terjadi pada interval waktu yang sama, dan aritmia (non-ritmik) - pada interval yang tidak sama. Nada aritmia merupakan ciri khas kelainan jantung bawaan dan hipoksia intrauterin (kekurangan oksigen) janin. Sifat nada juga ditentukan oleh pendengaran: bunyi jantung yang jernih dan tumpul dibedakan. Nada bening terdengar jelas dan normal. Ketulian nada menunjukkan hipoksia intrauterin. Detak jantung janin mungkin sulit terdengar jika: plasenta terletak di dinding anterior rahim; polihidramnion atau oligohidramnion; kelebihan ketebalan dinding perut anterior pada obesitas; kelahiran ganda; peningkatan keterampilan motorik.
Apakah kamu sudah bisa melihatnya? USG pada trimester pertama kehamilan.
Dalam hal ini, ukuran sel telur yang telah dibuahi adalah 2-4 mm. Embrio ditentukan dari minggu ke-5 kehamilan selama pemeriksaan TV dan dari minggu ke-6 - selama pemeriksaan TA dalam bentuk formasi linier putih di rongga sel telur. Pada saat yang sama atau beberapa saat kemudian, kontraksi jantung dapat ditentukan. Biasanya, dengan adanya siklus menstruasi yang teratur, perlu diketahui keberadaan embrio pada sel telur yang telah dibuahi pada usia kehamilan 6 minggu menggunakan TV scan. Tidak perlu melakukan USG saat ini, tetapi jika dilakukan (atas permintaan wanita, jika terjadi keguguran berulang), maka pada minggu ke 6 embrio akan terdeteksi. Dan jika siklusnya tidak teratur, maka masa haid tidak dapat ditentukan secara pasti. Kemudian jangka waktunya ditentukan dengan USG dan jika tidak ada embrio, diperiksa kembali. Jika ada yang terdeteksi, maka ditolak.
Tes hormon. Kedokteran dan kesehatan
Mohon saran. Berat badan saya bertambah banyak. Saya ingin melakukan diet. Sebelum ini, saya ingin memeriksa kadar hormonal saya. Adakah yang tahu hormon apa saja yang perlu diperiksa jika Anda kelebihan berat badan? Ada banyak sekali. Saya ingin datang ke ahli endokrinologi dengan tes yang sudah jadi. Terima kasih Lena
1) Indeks massa tubuh = Berat badan (kg) / tinggi badan (dalam meter) kuadrat (2 derajat) Norma untuk wanita adalah 18,5 - 24,9
2) Distribusi jaringan lemak dinilai dengan rasio lingkar pinggang terhadap lingkar pinggul - WC/HR. Distribusi lemak di Android berhubungan dengan rasio WC/TB yang tinggi - lebih dari 0,83 untuk wanita. Nilai koefisien yang tinggi menunjukkan perkembangan komplikasi metabolik obesitas (penyakit kardiovaskular, diabetes tipe 2, hipertensi arteri, hiperlipidemia, resistensi insulin)
3) Tekanan darah
5) Rontgen tengkorak
6) Penelitian laboratorium:
Kadar glukosa puasa
Aktivitas gamma glutamat transferase
kadar kolesterol LDL dan HDL
Kadar apoprotein B dan asam urat
Hormon (LH, FSH, prolaktin, testosteron, Estradiol (E 2), TSH dan T4 bebas.
3. Pemeriksaan ginekologi
Terkadang, dengan obesitas perut, gejala yang mirip dengan manifestasi hiperkortisolisme diamati. Pada pasien tersebut, ritme harian sekresi kortisol dan ekskresi kortisol bebas dalam urin juga diperiksa dan tes kecil dengan deksometason dilakukan.
1 periksa fungsi kelenjar tiroid - ikuti tes T4 dan T T G gratis
2 kecualikan resistensi insulin - ukur pinggang Anda (pada wanita tidak boleh melebihi cm), ukur peptida C puasa, buat kurva beban gula/gula
3 periksa ke dokter kandungan - singkirkan penyakit polikistik
4 periksa kortisol pagi, ACTH
©, 7ya.ru, Sertifikat pendaftaran media massa El No.FS.
Dilarang mencetak ulang pesan dari konferensi tanpa menunjukkan tautan ke situs dan penulis pesan itu sendiri. Reproduksi materi dari bagian lain situs dilarang tanpa izin tertulis dari ALP-Media dan penulis. Pendapat editor mungkin tidak sesuai dengan pendapat penulis. Hak penulis dan penerbit dilindungi. Dukungan teknis dan outsourcing TI disediakan oleh KT-ALP.
7ya.ru - proyek informasi tentang masalah keluarga: kehamilan dan persalinan, membesarkan anak, pendidikan dan karier, ekonomi rumah tangga, rekreasi, kecantikan dan kesehatan, hubungan keluarga. Situs ini menyelenggarakan konferensi tematik, blog, pemeringkatan taman kanak-kanak dan sekolah, artikel diterbitkan setiap hari dan kompetisi diadakan.
Jika Anda menemukan kesalahan, masalah, atau ketidakakuratan pada halaman tersebut, harap beri tahu kami. Terima kasih!
Hampir setiap ibu hamil pernah mendengar tentang skrining pada trimester pertama kehamilan (prenatal screening). Namun seringkali bahkan mereka yang sudah menyelesaikannya tidak mengetahui sebenarnya apa yang diresepkan.
Dan bagi calon ibu yang belum melakukan hal tersebut, ungkapan ini terkadang terkesan menakutkan. Dan ini menakutkan hanya karena wanita tersebut tidak mengetahui bagaimana hal ini dilakukan, bagaimana menafsirkan hasil yang diperoleh selanjutnya, dan mengapa dokter memerlukannya. Anda akan menemukan jawaban atas pertanyaan ini dan banyak pertanyaan lain terkait topik ini di artikel ini.
Jadi, lebih dari sekali saya harus menghadapi kenyataan bahwa seorang wanita, setelah mendengar kata-kata yang tidak dapat dipahami dan tidak dikenalnya, mulai menggambar di kepalanya gambar-gambar mengerikan yang membuatnya takut, membuatnya ingin menolak untuk menjalani prosedur ini. Oleh karena itu, hal pertama yang akan kami sampaikan kepada Anda adalah apa arti kata “penyaringan”.
Screening (English screening - sorting) adalah berbagai metode penelitian, yang karena kesederhanaan, keamanan dan aksesibilitasnya, dapat digunakan secara massal dalam kelompok besar orang untuk mengidentifikasi sejumlah tanda. Prenatal artinya sebelum melahirkan. Dengan demikian, kita dapat memberikan definisi berikut tentang konsep “penyaringan prenatal”.
Skrining pada trimester pertama kehamilan adalah serangkaian tes diagnostik yang digunakan pada wanita hamil pada tahap kehamilan tertentu untuk mengidentifikasi malformasi berat pada janin, serta ada tidaknya tanda tidak langsung dari patologi perkembangan janin atau kelainan genetik.
Jangka waktu skrining yang dapat diterima pada trimester pertama adalah 11 minggu - 13 minggu 6 hari (lihat). Penyaringan tidak dilakukan lebih awal atau lebih lambat, karena dalam hal ini hasil yang diperoleh tidak informatif dan dapat diandalkan. Periode paling optimal adalah 11-13 minggu kehamilan kebidanan.
Siapa yang dirujuk untuk pemeriksaan trimester pertama?
Menurut Perintah No. 457 dari Kementerian Kesehatan Federasi Rusia tahun 2000, pemeriksaan prenatal direkomendasikan untuk semua wanita. Seorang wanita dapat menolaknya, tidak ada yang akan memaksanya untuk melakukan penelitian ini, tetapi melakukan hal ini sangat sembrono dan hanya menunjukkan buta huruf dan sikap lalai seorang wanita terhadap dirinya sendiri dan, di atas segalanya, terhadap anaknya.
Kelompok risiko yang wajib melakukan pemeriksaan prenatal:
- Wanita yang usianya 35 tahun atau lebih.
- Adanya ancaman terminasi kehamilan pada tahap awal.
- Riwayat keguguran spontan.
- Riwayat kehamilan yang terlewat atau mengalami kemunduran.
- Adanya bahaya pekerjaan.
- Kelainan kromosom dan (atau) malformasi pada janin yang didiagnosis sebelumnya berdasarkan hasil skrining pada kehamilan sebelumnya, atau adanya anak yang lahir dengan kelainan tersebut.
- Wanita yang pernah menderita penyakit menular pada awal kehamilan.
- Wanita yang mengonsumsi obat-obatan terlarang untuk ibu hamil pada tahap awal kehamilan.
- Kehadiran alkoholisme, kecanduan narkoba.
- Penyakit keturunan pada keluarga perempuan atau pada keluarga ayah anak.
- Saya memiliki hubungan dekat antara ibu dan ayah dari seorang anak.
Skrining prenatal pada kehamilan 11-13 minggu terdiri dari dua metode penelitian - skrining USG trimester 1 dan skrining biokimia.
Pemeriksaan USG sebagai bagian dari skrining
Mempersiapkan studi: Jika USG dilakukan secara transvaginal (sensor dimasukkan ke dalam vagina), maka tidak diperlukan persiapan khusus. Jika USG dilakukan secara transabdominal (sensor bersentuhan dengan dinding anterior perut), maka pemeriksaan dilakukan dengan kandung kemih penuh. Untuk melakukan ini, dianjurkan untuk tidak buang air kecil 3-4 jam sebelum tes, atau minum 500-600 ml air tenang satu setengah jam sebelum tes.
Kondisi yang diperlukan untuk mendapatkan data USG yang andal. Sesuai norma, skrining trimester pertama berupa USG dilakukan:
- Tidak lebih awal dari 11 minggu kebidanan dan paling lambat 13 minggu 6 hari.
- CTP (ukuran coccygeal-parietal) janin tidak kurang dari 45 mm.
- Posisi anak harus memungkinkan dokter melakukan semua pengukuran secara memadai, jika tidak maka perlu batuk, bergerak, berjalan sebentar agar janin berubah posisinya.
Akibat USG Indikator-indikator berikut dipelajari:
- CTP (ukuran coccygeal-parietal) – diukur dari tulang parietal hingga tulang ekor
- Lingkar kepala
- BDP (ukuran biparietal) - jarak antara tuberositas parietal
- Jarak dari tulang frontal ke tulang oksipital
- Simetri belahan otak dan strukturnya
- TVP (ketebalan kerah)
- Denyut jantung janin (detak jantung)
- Panjang tulang humerus, femur, lengan bawah dan tulang kering
- Letak jantung dan lambung pada janin
- Ukuran jantung dan pembuluh darah besar
- Lokasi dan ketebalan plasenta
- Kuantitas air
- Jumlah pembuluh darah di tali pusat
- Kondisi os internal serviks
- Ada tidaknya hipertonisitas uterus
Decoding data yang diterima:
Patologi apa yang bisa dideteksi dengan USG?
Berdasarkan hasil pemeriksaan USG pada trimester 1, dapat diketahui ada atau tidaknya kelainan sebagai berikut:
- – trisomi 21, penyakit genetik yang paling umum. Prevalensi deteksi adalah 1:700 kasus. Berkat skrining prenatal, angka kelahiran anak dengan sindrom Down menurun menjadi 1:1100 kasus.
- Patologi perkembangan tabung saraf(meningocele, meningomyelocele, encephalocele dan lain-lain).
- Omphalocele adalah suatu patologi di mana bagian organ dalam terletak di bawah kulit dinding perut anterior di kantung hernia.
- Sindrom Patau adalah trisomi pada kromosom 13. Angka kejadiannya rata-rata 1:10.000 kasus. 95% anak yang lahir dengan sindrom ini meninggal dalam beberapa bulan karena kerusakan parah pada organ dalam. USG menunjukkan peningkatan denyut jantung janin, gangguan perkembangan otak, omfalokel, dan keterlambatan perkembangan tulang tubular.
- – trisomi pada kromosom 18. Angka kejadiannya 1:7000 kasus. Hal ini lebih sering terjadi pada anak-anak yang ibunya berusia di atas 35 tahun. USG menunjukkan penurunan detak jantung janin, omfalokel, tulang hidung tidak terlihat, dan satu arteri umbilikalis, bukan dua.
- Triploidi adalah kelainan genetik di mana terdapat satu set kromosom rangkap tiga, bukan set ganda. Disertai dengan beberapa cacat perkembangan pada janin.
- Sindrom Cornelia de Lange– kelainan genetik dimana janin mengalami berbagai cacat perkembangan, dan kemudian terjadi keterbelakangan mental. Angka kejadiannya 1:10.000 kasus.
- Sindrom Smith-Opitz– penyakit genetik resesif autosomal yang dimanifestasikan oleh kelainan metabolisme. Akibatnya, anak mengalami berbagai patologi, keterbelakangan mental, autisme, dan gejala lainnya. Rata-rata kejadiannya adalah 1:30.000 kasus.
Pelajari lebih lanjut tentang mendiagnosis sindrom Down
Terutama, pemeriksaan USG pada usia kehamilan 11-13 minggu dilakukan untuk mengidentifikasi sindrom Down. Indikator utama diagnosis adalah:
- Ketebalan ruang leher (TNT). TVP adalah jarak antara jaringan lunak leher dan kulit. Peningkatan ketebalan tembus nukal mungkin menunjukkan tidak hanya peningkatan risiko memiliki anak dengan sindrom Down, tetapi juga kemungkinan adanya kelainan genetik lain pada janin.
- Pada anak-anak dengan sindrom Down, tulang hidung paling sering tidak terlihat pada minggu ke 11-14. Kontur wajah menjadi halus.
Sebelum usia kehamilan 11 minggu, ketebalan tembus nukal sangat kecil sehingga tidak mungkin untuk menilainya secara memadai dan andal. Setelah minggu ke-14, janin mengembangkan sistem limfatik dan ruang ini biasanya dapat diisi dengan getah bening, sehingga pengukurannya juga tidak dapat diandalkan. Kejadian kelainan kromosom pada janin tergantung pada ketebalan tembus nukal.
Saat menguraikan data skrining trimester pertama, harus diingat bahwa ketebalan tembus nukal saja bukanlah pedoman tindakan dan tidak menunjukkan kemungkinan 100% adanya penyakit pada anak.
Oleh karena itu, tahap skrining selanjutnya pada trimester 1 dilakukan - pengambilan darah untuk mengetahui kadar β-hCG dan PAPP-A. Berdasarkan indikator yang diperoleh, risiko terjadinya kelainan kromosom dihitung. Jika risiko berdasarkan hasil penelitian ini tinggi, disarankan untuk melakukan amniosentesis. Ini adalah pengambilan cairan ketuban untuk diagnosis yang lebih akurat.
Dalam kasus yang sangat sulit, kordosentesis mungkin diperlukan - pengambilan darah tali pusat untuk dianalisis. Pengambilan sampel villus korionik juga dapat digunakan. Semua metode ini bersifat invasif dan berisiko bagi ibu dan janin. Oleh karena itu, keputusan untuk melakukan tindakan tersebut diputuskan oleh wanita dan dokternya secara bersama-sama, dengan mempertimbangkan segala risiko dalam melakukan dan menolak prosedur tersebut.
Skrining biokimia pada trimester pertama kehamilan
Tahap penelitian ini harus dilakukan setelah USG. Ini merupakan kondisi penting, karena semua indikator biokimia bergantung pada lamanya kehamilan, hingga hari ini. Setiap hari norma indikator berubah. Dan USG memungkinkan Anda menentukan usia kehamilan dengan akurasi yang diperlukan untuk melakukan penelitian yang benar. Pada saat mendonorkan darah, seharusnya sudah ada hasil USG dengan indikasi usia kehamilan berdasarkan CTE. Selain itu, USG dapat menunjukkan kehamilan yang terlewat atau kehamilan yang mengalami kemunduran, sehingga pemeriksaan lebih lanjut tidak masuk akal.
Mempersiapkan studi
Darah diambil saat perut kosong! Bahkan tidak disarankan untuk minum air putih di pagi hari pada hari ini. Jika tes dilakukan terlambat, Anda diperbolehkan minum air putih. Sebaiknya segera membawa makanan dan camilan setelah pengambilan sampel darah, daripada melanggar ketentuan ini.
2 hari sebelum hari penelitian yang dijadwalkan, Anda harus mengecualikan dari diet Anda semua makanan yang merupakan alergen kuat, bahkan jika Anda tidak pernah alergi terhadapnya - ini adalah coklat, kacang-kacangan, makanan laut, serta makanan yang sangat berlemak dan makanan yang diasap. .
Jika tidak, risiko memperoleh hasil yang tidak dapat diandalkan akan meningkat secara signifikan.
Mari kita pertimbangkan apa yang mungkin ditunjukkan oleh penyimpangan dari tingkat normal β-hCG dan PAPP-A.
β-hCG – gonadotropin korionik manusia
Hormon ini diproduksi oleh korion (“cangkang” janin), berkat hormon ini kehamilan dapat diketahui pada tahap awal. Kadar β-hCG meningkat secara bertahap pada bulan-bulan pertama kehamilan, kadar maksimumnya diamati pada usia kehamilan 11-12 minggu. Kemudian kadar β-hCG menurun secara bertahap, tetap tidak berubah sepanjang paruh kedua kehamilan.
| Tingkat normal human chorionic gonadotropin, tergantung pada tahap kehamilan: | Peningkatan kadar β-hCG diamati dalam kasus berikut: | Penurunan kadar β-hCG diamati dalam kasus berikut: | |
| minggu | β-hCG, ng/ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A – protein-A terkait kehamilan
Ini adalah protein yang diproduksi oleh plasenta dalam tubuh wanita hamil, bertanggung jawab atas respon imun selama kehamilan, dan juga bertanggung jawab atas perkembangan normal dan fungsi plasenta.
Koefisien MoM
Setelah menerima hasilnya, dokter mengevaluasinya dengan menghitung koefisien MoM. Koefisien ini menunjukkan penyimpangan tingkat indikator pada seorang wanita dari nilai rata-rata normalnya. Biasanya, koefisien MoM adalah 0,5-2,5 (untuk kehamilan ganda, hingga 3,5).
Koefisien dan indikator ini mungkin berbeda di laboratorium yang berbeda, tingkat hormon dan protein dapat dihitung di unit pengukuran lain. Anda tidak boleh menggunakan data dalam artikel sebagai norma khusus untuk penelitian Anda. Penting untuk menafsirkan hasilnya bersama dengan dokter Anda!
Selanjutnya dengan menggunakan program komputer PRISCA, dengan memperhatikan semua indikator yang diperoleh, umur wanita, kebiasaan buruknya (merokok), adanya diabetes dan penyakit lainnya, berat badan wanita, jumlah janin atau adanya bayi tabung, risiko memiliki anak dengan kelainan genetik dihitung. Risiko tinggi adalah risiko yang kurang dari 1:380.
Contoh: Jika kesimpulannya menunjukkan risiko tinggi 1:280, berarti dari 280 ibu hamil dengan indikator yang sama, akan ada satu anak yang akan melahirkan anak dengan kelainan genetik.
Situasi khusus ketika indikatornya mungkin berbeda.
- IVF - nilai β-hCG akan lebih tinggi, dan nilai PAPP-A akan lebih rendah dari rata-rata.
- Ketika seorang wanita mengalami obesitas, kadar hormonnya mungkin meningkat.
- Pada kehamilan ganda, β-hCG lebih tinggi dan norma untuk kasus tersebut belum diketahui secara pasti.
- Diabetes pada ibu dapat menyebabkan kadar hormon meningkat.
Kebanyakan wanita tidak mengetahui tentang tes seperti Doppler sampai trimester ketiga, dan sejak saat itu tes Doppler menjadi prosedur yang umum dilakukan oleh wanita hamil.
Doppler adalah salah satu metode diagnostik ultrasonografi yang memungkinkan Anda menilai intensitas aliran darah di berbagai pembuluh darah, misalnya di pembuluh rahim dan tali pusat. Ini paling informatif setelah minggu ke-30, tetapi jika ada kelainan selama kehamilan (misalnya, jika janin mengalami keterlambatan perkembangan), USG Doppler dapat diresepkan lebih awal - mulai minggu ke-20.
Indikasi Doppler
Aliran darah plasenta yang cukup memastikan kehamilan normal. Gangguan aliran darah dapat menyebabkan retardasi pertumbuhan intrauterin (IUGR), oleh karena itu alasan utama penunjukan USG Doppler selama kehamilan justru karena ketidaksesuaian antara ukuran tubuh dan/atau organ bayi dengan norma.
Jika aliran darah terganggu, anak tidak akan tertinggal dalam perkembangannya, tetapi risiko kehamilan yang tidak menguntungkan meningkat secara signifikan. Begitu pula sebaliknya, jika ada kecurigaan adanya keterlambatan perkembangan pada janin, namun aliran darahnya tidak terganggu, maka pada banyak kasus hal ini menandakan bahwa wanita tersebut mengandung anak yang berat badannya rendah namun sehat.
Ultrasonografi Doppler juga diresepkan untuk:
- pematangan prematur plasenta;
- oligohidramnion atau polihidramnion parah;
- kelainan tali pusat;
- konflik Rhesus;
- gestosis (toksikosis lanjut, dipersulit oleh muntah, pembengkakan parah dan peningkatan tekanan darah pada wanita hamil);
- ibu hamil menderita penyakit ginjal, hipertensi, diabetes;
- dugaan patologi kromosom;
- hidrops janin non-imun;
- perkembangan bayi yang tidak merata selama kehamilan ganda (bila ada perbedaan berat badan lebih dari 10%).
Jika janin mengalami gangguan jantung, dilakukan Doppler bersamaan dengan CTG, yang disebut ekokardiografi Doppler.
Jika terjadi insufisiensi fetoplasenta, pengukuran Doppler dilakukan secara sistematis setiap 2-3 minggu.
Selain itu, jika komplikasi terjadi pada kehamilan sebelumnya, USG Doppler mungkin diresepkan pada kehamilan berikutnya.
Mempersiapkan penelitian dan cara pelaksanaannya
Tes Doppler pada ibu hamil dilakukan sesuai indikasi, dan bukan merupakan pemeriksaan wajib selama kehamilan normal. Namun semakin sering, di klinik antenatal, semua wanita, tanpa kecuali, menjalani USG Doppler pada minggu 30-34 untuk menilai kondisi janin.
Prosedur ini tidak menimbulkan rasa sakit dan tidak berbahaya bagi ibu dan janin. Prinsip pengujian Doppler sama dengan USG biasa selama kehamilan: sensor Doppler khusus digerakkan melintasi perut, yang dilengkapi dengan setiap perangkat diagnostik USG modern. Oleh karena itu, penelitian jenis ini tidak memerlukan persiapan khusus.
Doppler– ini adalah penilaian visual aliran darah (ketika dokter mata mengamati gambar berwarna dan grafik kurva kecepatan aliran darah dari layar monitor).
Dopplerografi- ini Doppler yang sama, hanya pembacaan tambahan yang dicatat pada kaset untuk memantau perubahan (perbaikan/penurunan) aliran darah setelah perawatan.
Interpretasi pengukuran Doppler
Arteri uterina (a. uterina dextra - kanan dan a. uterina sinistra - arteri uterina kiri). Ahli uzist harus mengetahui sifat aliran darah baik pada arteri uterina kiri maupun kanan, karena dengan gestosis hanya dapat terganggu pada satu arteri. Jadi, dengan menilai aliran darah hanya di satu arteri, seseorang dapat memberikan kesimpulan yang salah, yang akan berdampak buruk pada kesehatan bayi dan ibu hamil.
Ada teori ilmiah bahwa jika aliran darah terganggu hanya pada satu (terutama kanan) arteri uterina, seorang wanita berisiko tinggi terkena toksikosis lanjut (preeklampsia) dengan segala akibat negatifnya.
Dengan gestosis, aliran darah di arteri uterina pertama-tama terganggu, dan seiring dengan memburuknya keadaan, aliran darah di arteri tali pusat juga memburuk. Oleh karena itu, jika aliran darah pada arteri uterina terganggu, perlu dilakukan pengulangan Doppler secara berkala untuk memantau keadaan.
Untuk menilai aliran darah di arteri uterina, indeks resistensi (IR atau RI) dihitung.

Seringkali, hipertensi yang disebabkan oleh kehamilan berkembang karena gangguan aliran darah rahim. Tubuh ibu hamil secara mandiri meningkatkan tekanan darah untuk meningkatkan aliran darah ke ruang antarvili. Beginilah cara ibu tanpa disadari membantu bayinya. Oleh karena itu, aliran darah perlu ditingkatkan dan hipertensi akan hilang dengan sendirinya.
Gangguan aliran darah pada arteri uterina adalah ketika nilai IR, PI atau SDO lebih besar dari normal.
Indeks pulsasi (PI) arteri uterina harus berada dalam batas berikut.
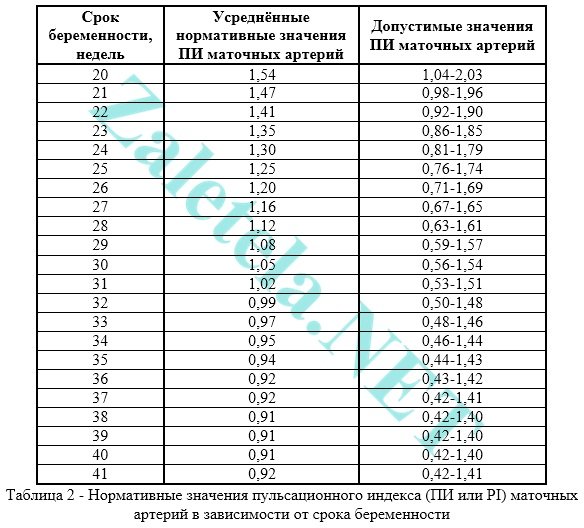
Indikator pada arteri uterina kanan dan kiri mungkin sedikit berbeda satu sama lain. Jika kedua indikator tersebut berada dalam batas normal, maka gambaran tersebut tidak dianggap sebagai fenomena negatif.
Penyimpangan indikator aliran darah dari norma pada dua arteri uterina sekaligus menunjukkan adanya pelanggaran sirkulasi uteroplasenta. Keadaan ini memerlukan pengobatan khusus - lebih banyak bergerak (biasa berenang atau melakukan senam ibu hamil).
Pelanggaran aliran darah hanya pada satu arteri uterina menunjukkan adanya asimetri aliran darah uteroplasenta. Jika kehamilan berjalan normal dan bayi berkembang sesuai dengan jangka waktunya, maka plasenta telah menjalankan fungsinya.
Perlu Anda waspadai bahwa pada minggu ke 18-21 mungkin terjadi gangguan sementara aliran darah di arteri uterina. Fenomena ini dijelaskan oleh fakta bahwa proses fisiologis adaptif invasi sitotrofoblas belum sepenuhnya selesai. Oleh karena itu, jika kelainan terdeteksi pada arteri uterina, USG Doppler ulang harus dilakukan setelah 2-3 minggu, yaitu. amati aliran darah dari waktu ke waktu.
Rasio sistol-diastolik (SDR) di arteri uterina harus:

Arteri tali pusat (a. umbilicalis). Untuk memperoleh hasil yang sebenarnya, penelitian sebaiknya dilakukan hanya pada saat bayi istirahat, dan hanya bila detak jantungnya antara 120-160 denyut per menit. Lagi pula, secara fisiologis sudah diatur bahwa ketika detak jantung meningkat, IR di arteri tali pusat menurun, dan sebaliknya, ketika detak jantung menurun, IR meningkat.
Mengukur aliran darah di arteri tali pusat sebaiknya dilakukan saat ibu hamil berbaring telentang! Penilaian tingkat keparahan gangguan aliran darah tali pusat tidak bisa objektif jika ibu hamil diposisikan “miring ke kiri”.
Tali pusat harus memiliki dua arteri dan satu vena. Jika terdapat kelainan (satu arteri tali pusat), maka janin dapat mengalami kekurangan oksigen dan nutrisi, sehingga berat dan pertumbuhannya tertinggal. Tetapi kebetulan janin beradaptasi dengan keberadaan seperti itu dan tidak mengalami kekurangan zat-zat yang diperlukan. Bayi-bayi tersebut dilahirkan dengan berat badan rendah, tetapi benar-benar layak. Oleh karena itu, jika arteri tali pusat hanya terdapat satu dan aliran darah di dalamnya tidak terganggu, maka tidak ada alasan untuk khawatir. Tetapi jika aliran darah di satu arteri terganggu, perawatan rawat inap harus dilakukan untuk meningkatkan aliran darah dan, jika perlu, persalinan dini (jika perkembangan janin sangat tertunda).
Metode yang paling banyak digunakan untuk menilai sifat aliran darah di arteri tali pusat adalah indeks resistensi. Pembacaan pada kedua arteri tali pusat harus hampir sama.
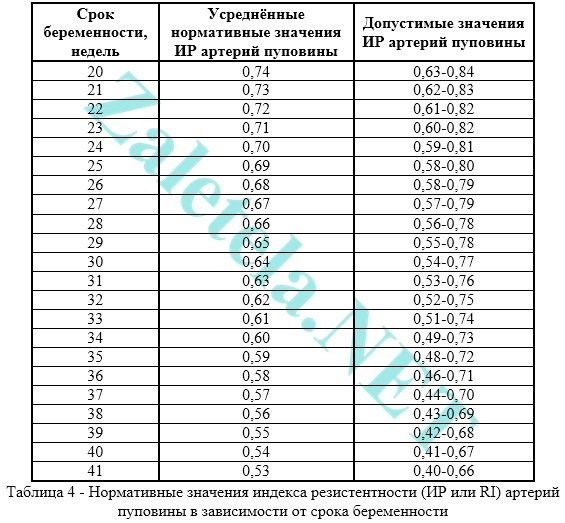
Gangguan aliran darah pada tali pusat adalah ketika nilai IR, PI atau SDO pada arteri tali pusat lebih tinggi dari normal.
Indeks denyut (PI atau PI) arteri tali pusat harus memenuhi standar berikut:

Pendaftaran nilai nol dan terbalik aliran darah diastolik bersifat patologis. Artinya janin dalam kondisi kritis.
Hanya tersisa 2-3 hari dari saat munculnya nilai balik permanen hingga kematian janin, sehingga perlu dilakukan operasi caesar sesegera mungkin untuk menyelamatkan nyawa bayi. Hal ini hanya mungkin terjadi mulai minggu ke 28, saat bayi masih dapat hidup.
Rasio sistol-diastolik (SDR) pada arteri tali pusat:

Jika aliran darah di tali pusat terganggu, maka perkembangan janin biasanya terhambat. Jika saat ini tidak ada keterlambatan perkembangan, namun aliran darah pada tali pusat terganggu, maka tanpa pengobatan, janin bisa mengalami keterlambatan perkembangan.
Arteri serebral tengah janin (a. cerebri media). Ketika janin menderita, hal itu diamati peningkatan nilai PI, SDO dan kecepatan di SMA.

Kecepatan maksimum (alias V max) pada arteri serebral tengah janin:

Rasio sistol-diastolik (SDR) untuk arteri serebral tengah:

Aorta janin. Ini muncul dari ventrikel kiri jantung, berjalan di sepanjang tulang belakang dan berakhir di perut bagian bawah, di mana aorta terbagi menjadi dua arteri iliaka, yang memberikan suplai darah ke kaki manusia.
Kelainan aliran darah aorta baru bisa dideteksi setelah usia kehamilan 22-24 minggu.
Gangguan aliran darah adalah meningkatkan nilai IR, PI dan SDO. Kritis (menunjukkan kematian janin) dianggap pendaftaran nilai yang sangat rendah sampai mereka benar-benar hilang.

Perubahan pada aorta menjadi ciri beratnya hipoksia janin intrauterin.


Rasio sistol-diastolik (SDR) untuk aorta janin:

Duktus venosus (DV). Hal ini dipelajari dengan penilaian aliran darah Doppler yang ditingkatkan.
Selama penelitian, perlu untuk tidak memperhitungkan episode gerakan pernafasan seperti cegukan pada anak dan gerakan aktif.
Indeks tidak digunakan untuk menilai duktus venosus.
Kriteria diagnostik kondisi patologis janin adalah kehadirannya nilai aliran darah negatif atau nol selama fase kontraksi atrium. Nilai nol atau sebaliknya dicatat untuk malnutrisi janin, cacat bawaan jantung kanan, dan hidrops janin non-imun.
Sekalipun aliran darah kritis di arteri tali pusat, namun dengan aliran darah yang terjaga di duktus venosus selama fase kontraksi atrium, kehamilan dapat diperpanjang hingga waktu optimal untuk melahirkan.
Deskripsi gangguan aliran darah dan pengobatannya
gelar pertama
1 Gelar– gangguan aliran darah pada arteri uterina, sedangkan pada tali pusat aliran darah tetap normal.
Gangguan aliran darah derajat ini tidak berbahaya bagi janin.
Perawatan obat untuk kondisi ini tidak efektif. Dokter masih meresepkan terapi dengan Actovegin dan Curantil. Jangan bertemu satu sama lain sesekali!
Padahal, jika aliran darah di arteri uterina terganggu, lebih disarankan untuk lebih sering berjalan di udara segar (menghirup napas dalam-dalam) + makan yang benar + lebih banyak bergerak (hiking, senam khusus ibu hamil, senam pagi, yoga, renang). Dan jangan duduk di depan komputer berjam-jam! Itu saja pengobatannya.
1 gelar B– gangguan aliran darah pada arteri tali pusat, namun hemodinamik pada arteri uterina normal.
Gangguan aliran darah tingkat ini memerlukan penggunaan obat pengencer darah untuk menghindari keterlambatan perkembangan dan hipoksia janin.
Dalam hal ini, pengobatan diresepkan yang bertujuan untuk meningkatkan sirkulasi darah (obat Placenta compositum, Curantil atau Trental). Actovegin diresepkan sebagai antihipoksan yang meningkatkan suplai oksigen ke janin.
Tes darah untuk kemampuan pembekuan (koagulogram) juga ditentukan. Jika terjadi peningkatan pembekuan darah, perlu mengonsumsi obat pengencer darah yang lebih kuat daripada Curantil (misalnya heparin atau produk yang mengandung asam asetilsalisilat).
Kelainan derajat I tidak menyebabkan kematian janin. Pemantauan sistematis terhadap sifat aliran darah dilakukan (setiap 2 minggu) “plus” pemantauan CTG janin (setelah 28 minggu kehamilan). Selain itu, pastikan untuk memantau tekanan darah ibu hamil.
derajat ke-2– gangguan simultan aliran darah di arteri uterina dan tali pusat, yang tidak mencapai nilai kritis (ketika aliran darah terpelihara di saluran vena).
Dalam kondisi ini, wajib untuk meresepkan perawatan obat di rumah sakit, yang menyediakan pemantauan kondisi janin sepanjang waktu. Keadaan aliran darah juga perlu dipantau dengan melakukan Doppler + CTG setiap 2 hari.
Pada derajat II, gangguan hemodinamik jarang terjadi, namun kasus kematian intrauterin dapat terjadi.
derajat ke-3– gangguan kritis aliran darah di tali pusat dengan aliran darah utuh atau terganggu di arteri uterina. Pelanggaran kritis dipahami sebagai pencatatan aliran darah diastolik terbalik atau tidak adanya aliran darah diastolik sama sekali.
Pelanggaran derajat ketiga menimbulkan bahaya bagi kesehatan anak, karena separuh kasusnya terjadi kematian bayi dalam kandungan. Oleh karena itu, jika terdeteksi kelainan aliran darah derajat 3, maka perlu segera dilakukan operasi caesar untuk menyelamatkan nyawa bayi, karena pada kelainan tahap ini pengobatan belum efektif.
Persalinan konservatif (alami) derajat 3 dapat menyebabkan kematian perinatal pada anak.
Biaya USG Doppler di klinik swasta adalah sekitar 1.200 rubel.





